Продольное плоскостопие 3 степени с признаками артроза
Этот недуг может не только лишить возможности носить красивую обувь на каблуке, но и к приводит к более серьезным последствиям – боли в икрах, преждевременному износу суставных хрящей. Всего различают три формы плоскостопия, и третья считается самой опасной, сложно поддается лечению, часто приводит к инвалидности. Узнайте, как проявляется болезнь, что может послужить причиной ее возникновения и как предотвратить искривление стопы.
Что такое плоскостопие 3 степени
В нормальном состоянии стопа человека имеет неровности и углубления. Они выполняют амортизирующую функцию и не дают суставам ударяться друг о друга при ходьбе. Различают три степени заболевания:
- При первой плоскостопии не выражено, заметить его невооруженным глазом трудно.
- Вторая степень характеризуется появлением неприятных симптомов (боли, жжения при ходьбе), зазор между пальцами и пяткой уменьшается.
- Третья степень плоскостопия сопровождается серьезными болями даже при малейших физических нагрузках.
В последнем случае угол наклона стопы становится совсем маленьким, визуальную деформацию можно заметить невооруженным глазом. Часто пациенты с этой формой заболевания имеют абсолютно ровную подошву. Плоскостопие третьей степени приводит к нарушению опорно-двигательного аппарата, может спровоцировать развитие:
- грыжи межпозвоночных дисков;
- артрита;
- артроза;
- остеохондроза.
Причины
По сути, 3 степень плоскостопия возникает в результате отсутствия должного лечения заболевания на начальных стадиях, когда явные нарушения уже были заметны. По мере развития болезни связки ослабевают, амортизирующие функции суставов снижаются. К факторам риска, повышающим вероятность развития плоскостопия третьей степени, относятся:
- избыточная масса тела, ожирение 2 или 3 степени;
- заболевания соединительной ткани – склеродермия, красная волчанка, синдром Шегрена, ревматоидный артрит, болезнь Бехчета, васкулит, диффузный фасциит;
- нарушение обмена веществ;
- недостаток витамина Д;
- профессиональная деятельность, связанная с длительным стоянием – это спортсмены, продавцы, бухгалтера;
- остеохондроз позвоночника;
- травмы, ушибы, переломы конечностей;
- ношение обуви на высоком каблуке или с неправильным супинатором;
- заражение организма человека некоторыми видами инфекций и вирусов.
Симптомы
Выявить первые нарушения, не прибегая к помощи профессионалов, можно только на двух последних этапах развития. Самыми явными симптомами 3 степени плоскостопия считаются:
- Дискомфорт, появляющийся даже при незначительном надавливании на ее поверхность. Если после пятиминутного бега или недолгой прогулки ноги начинают сильно болеть, появляется тяжесть, отечность, жжение, стоит задуматься о том, чтобы обследоваться.
- Ноющие боли в области тазобедренных, коленных, голеностопных суставов, хрусты, ломота в пояснице.
- Изменение формы или рельефа стопы, заметные невооруженным глазом. Подошва становится широкой, пальцы на ногах удлиняются, косятся в стороны. На мягкой подушке имеются натоптыши.
Прогрессирование заболевания приводит к изменениям в походке, осанке человека. Пятка становится полностью плоской, а ее задняя часть начинает выпирать назад. Большой палец удлиняется, искривляется, а прилегающий к нему сустав выпирает в бок. Неприятные, а порой – очень болезненные ощущения присутствуют на протяжении всего курса лечения плоскостопия третьей степени.
Классификация
Условно все типы искривления стопы делятся на несколько типов, в зависимости от причин возникновения. Врожденное искривление стопы диагностируется в первый год жизни ребенка. Приобретенное плоскостопие может возникнуть на протяжении всей жизни при влиянии провоцирующих факторов. Статический тип искривления (статистически самый вероятный – 82,1%) появляется в результате выполнения профессиональных обязанностей у людей, чья профессия связана со стоянием на одном месте.
В зависимости от внешнего вида стопы, угла отклонений и симптоматики, заболевание также подразделяют на два вида:
- Поперечное. Этот вид односторонней деформации характеризуется уплощением поперечного свода стопы с явным уменьшением ее длины. Пальцы сжимаются, приобретая молоткообразную форму, большой палец отклонен в сторону. Угол между первой и второй плюсневой косточкой составляет 20 или более градусов.
- Продольное. Поражение характеризуется уплощением продольного свода стопы, при этом нога почти полностью соприкасается с полом. Длина стопы увеличивается, пятка уходит назад. Угол подъема составляет больше 155 градусов, высота ямки стопы меньше 17 мм.
- Комбинированный тип. Когда нога полностью деформирована и присутствуют объединенные симптомы предыдущих двух видов.
Осложнения
Человеческая стопа выполняет ряд важных функций по обеспечению длительности службы крупных суставных хрящей, позвоночника и других структур опорно-двигательного аппарата. Она амортизирует суставы при прыжках, ходьбе или беге, не давая им соприкасаться и разрушаться. Без своевременного лечения искривление подошвы может спровоцировать ряд серьезных осложнений:
- Заболевание продольной формы приводит к плосковальгусной деформации стопы, когда ступня сильно разворачивается голенным суставом внутрь. При этом человек начинает косолапить, у него нарушается осанка, ноги быстро устают и начинают болеть даже при малейших движениях.
- При поперечном плоскостопии наблюдается отклонение большого пальца наружу, из-за чего сбоку на стопе появляется костный нарост. Прогрессирование заболевания приводит к воспалению околосуставных хрящей – бурситу.
- Смешанная форма плоскостопия третьей степени приводит к нарушению функционирования всего опорно-двигательного аппарата. Человеку тяжело самостоятельно перемещаться. Воспаляются все суставные хрящи, при этом амортизационные функции суставов полностью снижены, из-за чего кости быстрее изнашиваются. Результатом прогрессирования смешанной формы часто является полная инвалидность, хронический остеохондроз, артрит, межпозвоночная грыжа.
В целом даже плоскостопия 2 степени приводит к появлению постоянных ноющих болей в суставах, коленях, стопах, бедрах, пояснице. Осанка человека становится неестественной, а походка – тяжелой, косолапой. Из-за серьезной деформации стоп больному сложно удерживать равновесие, он не может сесть на корточки или согнуться. У людей с запущенной формой деформации стоп часто врастают ногти на ногах, они больше подвержены грибковым инфекциям – микозам, онихомикозам.
Диагностика
Заметить первые проявления плоскостопия можно самостоятельно. Кроме ощущения тяжести в ногах, боли будет быстрее изнашиваться обувь – могут стираться каблуки, а подошва – выгибаться вовнутрь. Часто плоскостопие в запущенной стадии приводит к увеличению размера ноги, из-за чего человек вынужден покупать обувь на размер больше.
Для подтверждения диагноза необходимо обратиться к врачу. Ортопед оценит состояние пациента, осмотрит обувь и назначит диагностические тесты:
- Плантографию – экспресс-тест с использованием крема. На стопу наносится слой жирной мази, после чего пациенту предлагают встать на чистый лист бумаги. Иногда вместо крема или мази используют специальный раствор Люголя с йодом и йодидом калия, который вызывает интенсивное окрашивание бумаги в бурый цвет. Полученное изображение детально изучается врачом, после выносится диагноз.
- Рентгенографию – четкий метод диагностики, помогающий изучить строение костей. Врач сделает снимки обоих стоп с нагрузкой на них в прямой и боковой проекции. Изображение пристально изучают, измеряют угол наклона свода стопы, устанавливают степень деформации.
Как определить степень плоскостопия
Для самостоятельного определения плоскостопия и его степени существует особый подометрический метод Фридлянда. Циркулем необходимо измерить высоту стопы – расстояние от пола до ладьевидной кости (самой высокой части подошвы). Таким же способом замерить длину стопы. Высоту необходимо умножить на 100, поделить на длину. Для удобства измерения нужно проводить в миллиметрах. По итоговой сумме можно судить о наличии плоскостопия:
- значение 31-29 – все в норме;
- 28-27 – свод занижен;
- 26 и меньше – стоит срочно обратиться к врачу.
Медики тоже пользуются методом Фридлянда, но более информативными считают антропометрические показатели, состоящие из угла наклона стопы и высоты свода. В зависимости от полученных данных устанавливают степень деформации:
- Первая – угол наклона стопы 130-140 градусов, высота 35-25 мм;
- Вторая – наклон 141-155 градусов, высота свода 24 мм;
- Третья степень – наклон больше 155 градусов, высота меньше 17 мм.
Лечение плоскостопия 3 степени
Полностью избавиться от заболевания стоп взрослым не удастся, лечение только замедлит дальнейшую деформацию, помогая предотвратить преждевременное изнашивание суставов. Терапия включает прием медикаментов, ношение ортопедических стелек, выполнение упражнений из комплекса ЛФК (лечебной физкультуры). При неэффективности действий прибегают к хирургической операции, во время которой укорачивают связочные сухожилия. В результате формируется правильный свод стопы.
Если плоскостопие проходит с обострениями, присутствуют воспалительные или дегенеративные процессы в суставах ног, используют нестероидные противовоспалительные препараты, делают внутрисуставные инъекции кортикостероидов. При своевременном выявлении плоскостопия третьей степени назначают стандартное медикаментозное лечение:
- Комплексы витаминов и минералов, в составе которых есть кальций, магний, фосфор, витамин Д – Вигантол, Кальций Д3, Витрум Кальциум, Аквадетрим и другие.
- БАД с гиалоурановой кислотой (биологически активные добавки к пище) – Лора от Эвалар, Лифтинг-комплекс от Доппельгерц.
- Хондропротекторы – Дона, Артра, Алфлутоп, Терафлекс.
Другая составляющая терапии – лечебная гимнастика. Зарядка помогает укрепить опорно-двигательный аппарат, предупреждает изнашивание суставов, тонизирует мышцы. Упражнения ортопед подбирает индивидуально, в зависимости от показателей пациента. К базовым техникам относятся перекатывание с пятки на носок и обратно, поочередное сжимание пальцев, поднятие мелких предметов ногами с пола.
Комплекс упражнений следует начинать с двухминутного массажа ног:
- Одной рукой зафиксируйте стопу, начните мягко поглаживать от пальцев к пятке.
- Постепенно перейдите от поглаживания, к активным действиям. Подушечками пальцев руки разомните мышцы по внутреннему краю, у основания большого пальца. На эту часть массажа должно уйти около 1 минуты времени.
- Во время массирования подошвенной части пальцами придайте голеностопному суставу правильную форму с помощью обеих рук.
- Закончите сеанс проработкой мышц голени, подколенной части ноги.
Лечение у детей
У ребенка плоскостопие можно вылечить полностью, так как его суставы и связки более эластичны. Кроме приема специальных препаратов, поливитаминов, лечебной гимнастики назначают:
- аппаратную стимуляцию мышц – метод физиотерапии, основанный на воздействии на ткани низкочастотным электрическим полем или ультразвуком;
- контрастный душ;
- хвойные, грязевые, парафиновые ванночки;
- мануальную терапию – акупунктуру, лимфатический дренаж.
Детям и подросткам назначают специальный лечебный массаж курсом до 30 процедур. Он улучшает обменные процессы, усиливает кровообращение в тканях, укрепляет мышцы ног. Записаться на массаж лучше в специализированной клинике или вызвав специалиста на дом. Летом заставляйте ходить ребенка босиком по траве, песку, не острым камешкам. Для усиления эффекта можно купить специальное оборудование для домашней терапии:
- массажный коврик;
- маленькие мячи (чтобы катать ногами);
- резиновый валик.
Ортопедические стельки
Один из простых способов уменьшить проявление плоскостопия у взрослых и предотвратить развитие заболевания у детей – ношение ортопедической обуви или стелек. Подбирать их нужно очень аккуратно, проконсультировавшись с врачом. Стельки различаются по степени жесткости: чем она выше, тем меньше нагрузки приходится на мышцы. Это не всегда хорошо, ведь ношение слишком жестких стелек постепенно приводит к потере тонуса и слабости мышц. Вариант подходит только для запущенной формы заболевания, в остальных случаях лучше купить обувь с упругим каркасом.
Плюсом будет, если вы закажете индивидуальные полноконтактные стельки. Они плотно прилегают к телу, что имитирует ходьбу босиком. Для этого нужно предоставить изготовителю трехмерный полунагруженный снимок стопы или ее образец, выполненный из формовочной пены. Во время изготовления таких стелек учитывается вес пациента, его физическая активность, тип обуви, для которой изготавливается аксессуар. Сами изделия кроят из высокопрочных, тонких материалов. Перед заказом прочитайте отзывы других покупателей, попросите у продавца сертификаты качества.
Берут ли в армию при плоскостопии 3 степени
Наличие такого заболевания автоматически делает призывника негодным для прохождения воинской службы. Степень плоскостопия, осложнения болезни и сопутствующие патологии должны быть указаны в медицинской карточке. Военный комиссариат не рассматривает случаи, основанные исключительно на жалобах призывника. От прохождения службы освобождаются и молодые люди с диагностированным плоскостопием второй степени с признаками артроза, остеохондроза.
Профилактика
Появление сильной деформации стопы лучше предотвратить, чем долго лечить. Если в детском возрасте от этого заболевания можно избавиться при усердном выполнении предписаний врача, с помощью массажа и физиопроцедур, то взрослым лечение помогает сгладить выраженность проявлений. Для профилактики недуга важно соблюдать простые правила:
- тщательно следить за своим весом и массой тела ребенка, избегать переедания, развития ожирения;
- людям, профессия которых связана с длительным стоянием, рекомендуется располагать стопы параллельно друг другу, перемещая центр тяжести на внешний край, иногда давать ногам время для отдыха;
- регулярно делать легкий массаж ног, растирать подошвы, парить ноги;
- не отказываться от босых прогулок по траве, песку, неострому гравию или пользоваться специальными массажными ковриками;
- рационально подбирать обувь – отказаться от ношения высоких каблуков, туфель с мягкими задниками;
- время от времени делать лечебную гимнастику;
- в свободные минуты подбирать пальцами ног мелкие предметы с пола, палочки, камешки, карандаши;
- после консультации у ортопеда приобрести ортопедические стельки;
- вышагивать по комнате попеременно на мысочках или пятках.
Фото плоскостопия 3 степени
Видео
Жить Здорово! Плоскостопие и армия
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник
Примерно у 65% людей свод стопы уплощается. Из-за этого она перестает в полной мере выполнять свои функции. Такую патологию называют плоскостопием. Развивается оно еще в детстве и часто становится причиной таких нарушений: как искривление осанки, неровная походка, боли в ногах и спине. Нередко болезнь вызывает деформацию стоп. У некоторых пациентов развивается плоскостопие с артрозом.
Причина болезни
Стопы играют важную роль в обеспечении прямохождения. Для этого у них имеются своды, позволяющие пружинить при ходьбе, что значительно снижает вибрационные и статические нагрузки, а также помогает удерживать равновесие.
Сохранение конфигурации свода обеспечивают связки и мышцы. Если они ослабевают, то стопа становится плоской.

Вероятность развития заболевания повышается в следующих случаях:
- пожилой возраст;
- лишний вес;
- вынашивание ребенка;
- узкая стопа;
- работа, на которой человек большую часть времени стоит.
Плоскостопие может развиться на фоне различных заболеваний: сахарного диабета, рахита, полиомиелита. У некоторых людей имеется генетическая предрасположенность к этой патологии. Чтобы болезнь не проявила себя, следует отказаться от ношения неудобной обуви.

Плоскостопие может развиваться по следующим причинам:

- Врожденная патология. Примерно 3% детей рождается с плоскостопием, но диагноз сразу не ставится. Дело в том, что у всех новорожденных свод очень слабо выражен. Полностью он формируется в течение нескольких лет, поэтому окончательный вердикт врачи могут вынести только к 5 годам.
- Статические нагрузки. Плоскостопие развивается при регулярных избыточных нагрузках на связки и является результатом их ослабления.
- Различные травмы. Патология нередко формируется после переломов пяточной и предплюсневых костей. Также это может произойти при травме лодыжки.
- Паралич мышц. Он может быть вызван самыми разными причинами.
- Нарушения метаболизма. Чаще всего это происходит на фоне дефицита питательных веществ в организме. Самый яркий пример — рахит у детей из-за недостатка витамина D .
Те же самые причины вызывают артроз. Более того, плоскостопие является фактором, провоцирующим разрушение суставного хряща, уплотнение субхондральной ткани и появлению остеофитов. Голеностопный сустав деформируется, его подвижность ограничивается. Пациент испытывает сильные боли во время движения. Лечить плоскостопие с артрозом очень сложно, поскольку обе болезни протекают тяжелее.
Виды и степени патологии
Примерно в половине случаев во время обследования пациентов врачи выявляют поперечное плоскостопие. Около 30% приходится на продольную патологию. В остальных случаях выявляются комбинированные формы заболевания, характеризующиеся поражением разных отделов стопы.

У пациентов в возрасте от 35 до 50 лет чаще всего опускается поперечный свод. При этом из-за расхождения плюсневых костей стопа становится короче, а большой и средний пальцы деформируются. Такая форма плоскостопия очень часто осложняется артрозом плюснефаланговых суставов.
Уплощение продольного свода чаще выявляется у молодых людей. Стопа становится длиннее, но при этом расширяется в средней части. В этом месте ее край подворачивается внутрь. Эта форма заболевания нередко сопровождается артрозом таранно-ладьевидного сустава.
Врачи выделяют 3 степени для продольного и 4 для поперечного плоскостопия. При определении тяжести болезни первого типа учитываются угол и высота свода, а также степень деформации стопы.

- Высота свода не превышает 35. Угол находится в пределах 140 °. Кости не деформированы.
- Свод опускается ниже 24 мм. Угол увеличивается до 155 °. Развивается артроз таранно-ладьевидного сустава.
- Высота свода меньше 17 мм. Угол превышает 155 °. Развивается деформирующий остеоартроз.
Оценка тяжести поперечного плоскостопия проходит по другим параметрам. Речь идет об измерении угла расхождения 1 и 2 костей плюсы и отклонения большого пальца стопы.
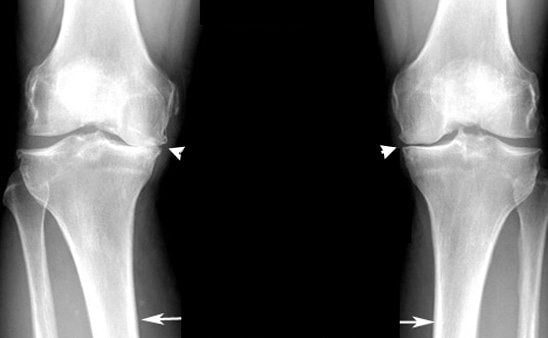
Дегенеративные изменения становятся заметными на рентгене при плоскостопии 2 степени с артрозом. Причем последний также имеет 3 стадии развития. Сначала деформация незначительная, затем выявляется сужение щели между суставными поверхностями.
Вторая степень артроза ознаменуется появлением остеофитов. Их размер может достигать 1 мм. Становятся видны признаки остеосклероза.
Финальная стадия болезни характеризуется полным закрытием суставной щели. Остеофиты крупные и грубые. Сочетаясь с остеосклерозом, они сильно деформируют сустав.
Симптомы плоскостопия с артрозом
Обе патологии сопровождаются болевыми ощущениями. Пациенты жалуются на быструю утомляемость при ходьбе. Нередко стопы отекают и краснеют. При дальнейшем развитии артроза суставы деформируются.
Различные стадии развития заболевания характеризуются следующими симптомами:

- Продромальная. Больные отмечают быструю утомляемость ног. При длительных статических нагрузках возможно появление болевых ощущений в области голени.
- На стадии перемежающегося плоскостопия боли начинают появляться регулярно в конце дня. Мышцы стопы напряжены. Могут возникать спазмы. Из-за нарушения микроциркуляции крови возникают отеки лодыжек.
- При появлении плоской стопы становится заметным изменение походки. Пациент начинает чувствовать усталость даже после непродолжительной ходьбы.
- Когда развивается плоско-вальгусная деформация, косточка первого пальца начинает выпирать. На подошве появляются грубые натоптыши. Мышцы все чаще скручивает спазм.
- При контрактурном плоскостопии пациент испытывает постоянные боли. Подходка становится неуклюжей. На внутренней поверхности стопы появляются мозоли.

- Продромальная. Больные отмечают быструю утомляемость ног. При длительных статических нагрузках возможно появление болевых ощущений в области голени.
- На стадии перемежающегося плоскостопия боли начинают появляться регулярно в конце дня. Мышцы стопы напряжены. Могут возникать спазмы. Из-за нарушения микроциркуляции крови возникают отеки лодыжек.
- При появлении плоской стопы становится заметным изменение походки. Пациент начинает чувствовать усталость даже после непродолжительной ходьбы.
- Когда развивается плоско-вальгусная деформация, косточка первого пальца начинает выпирать. На подошве появляются грубые натоптыши. Мышцы все чаще скручивает спазм.
- При контрактурном плоскостопии пациент испытывает постоянные боли. Подходка становится неуклюжей. На внутренней поверхности стопы появляются мозоли.
Артроз 2 степени и плоскостопие 2 степени возникают одновременно. Дегенеративные изменения в суставах стопы быстро прогрессируют. Из-за этого к повышенной утомляемости добавляется хруст и ограничение подвижности. Если артроз не лечить, то спустя некоторое время, боли станут постоянными. Из-за того, что суставы почти полностью перестают двигаться, пациенту сложно сохранять равновесие. Нарушается его осанка.
Постановка диагноза
Во время приема пациента врач первым делом осматривает обувь пациента. При продольном плоскостопии подошва будет стачиваться с внутренней стороны, а в норме должна изнашиваться внешняя часть.

При осмотре ноги особое внимание уделяется цвету кожи. Если она имеет синюшный оттенок, то это указывает на венозный застой. Бледный цвет говорит о проблемах с кровообращением.
Также оценивается положение больших пальцев на ногах. Если они отступают от стопы, когда пациент стоит, то это явный признак плоскостопия.
Одного визуального осмотра недостаточно для постановки точного диагноза, поэтому проводятся дополнительные диагностические процедуры. К ним относятся:

- Плантография. Пациенту смазывают подошвы стоп красящим составом и просят встать на чистый лист бумаги. Затем доктор изучает отпечатки.
- Подометрия. Врач измеряет длину и высоту стопы. Полученные данные используются для вычисления подометрического индекса. Он указывается в процентах. У здорового человека результаты подометрии должны находиться в пределах 29 — 31%. Все показатели ниже этих значений указывают на продольное плоскостопие.
- Подография. Этот метод изучения механики ходьбы больного. Во время диагностики пациент должен ходить по железной дорожке в специальной обуви. Врач записывает и анализирует ритмичность шага и его различные фазы.
- Рентгенограмма. Во время диагностики плоскостопия эта процедура проводится под статической нагрузкой. Это позволяет определить степень тяжести заболевания.
Для уточнения отдельных моментов врачи могут прибегнуть к компьютерной томографии. Она позволяет получить детальную информацию о состоянии стопы и ее суставов.
Лечебные мероприятия
На ранних стадиях плоскостопия и артроза врачи стараются использовать консервативные методы лечения. Причем упор делается как на лекарства, так и на ЛФК.
Консервативная терапия
Для устранения болевого синдрома врачи назначают нестероидные противовоспалительные препараты. Их же используют для снятия воспаления, которое обычно сопровождает артроз. К таким препаратам относятся:

- Диклофенак.
- Кетопрофен.
- Аспирин.
- Ибупрофен.
Если у пациента наблюдаются спазмы и судороги, то ему назначаются миорелаксанты. А для замедления дегенеративных процессов, разрушающих хрящевую ткань, используются хондропротекторы: Румалон, Структум, Терафлекс, Афлутоп.
Когда болезнь не перешла в запущенную форму, с ней вполне можно справиться. Но лечение должно быть комплексным. Это значит, что пациент должен будет носить специальную обувь и делать комплекс упражнений, направленных на укрепления мышцы и связочного аппарата.

Также больным показаны физиотерапевтические процедуры. Речь идет об электрофорезе с лекарственными препаратами, стимулировании мышц стоп электрическим током, воздействии на ноги магнитными полями.
Особое внимание в процессе лечения уделяется массажу. С его помощью можно корректировать свод стопы на начальной стадии плоскостопия.
Оперативное вмешательство
На поздних стадиях плоскостопия и артроза консервативное лечение становится неэффективным. Вернуть пациента к нормальной жизни можно только с помощью операции.
Суть хирургического вмешательства зависит от степени заболевания и наличия осложнений. Чаще всего хирургам приходится убирать вальгусную деформацию.

Для этого они удаляют поврежденные связки, а на их место имплантируют искусственные материалы. Кроме того, во время операции устраняется деформация пяточной и таранной костей.
При лечении пожилых пациентов сложность хирургических процедур увеличивается. Здесь врачам приходится возвращать на место смещенные кости. Причем эффективность операции очень высока. Больные быстро забывают о боли и отеках.
При лечении детей хирурги прибегают к подтараному артроэрезу. Иссечение кости позволяет быстро вернуть свод в норму.
Если у маленького пациента 2 степень плоскостопия, то врачи устанавливают калекс. Во время операции хирург удаляет поврежденную часть кости и заменяют ее имплантатом. Процедура характеризуется малым доступом, поэтому уже через 2 недели ребенок сможет полноценно ходить.
После выписки из больницы все пациенты независимо от возраста должны носить ортопедические стельки и регулярно проходить физиотерапевтические процедуры. Это необходимо для скорейшего восстановления тканей.
Плоскостопие с артрозом может привести к инвалидности и серьезно осложнить жизнь, поэтому при первых признаках болезни нужно обратиться к врачу и соблюдать все назначенные им рекомендации.
Источник