Псориатический артрит антинуклеарный фактор
Степень активности характеризует воспалительный процесс как в области суставов, так и со стороны других органов и систем и определяется по критериям, предложенным для ревматоидного артрита.
I. Минимальная степень активности проявляется незначительными болями при движении. Утренняя скованность отсутствует или ее длительность не превышает 30 мин. СОЭ не повышена (не более 20 мм/ч), температура тела нормальная. Экссудативные проявления в области суставов отсутствуют или слегка выражены. Других воспалительных симптомов не выявляется.
II. Умеренная степень активности предполагает боли в покое и при движении. Утренняя скованность длится до 3 ч. В области суставов определяются умеренные, нестойкие экссудативные симптомы. СОЭ в пределах 20-40 мм/ч, значительный лейкоцитоз и палочкоядерный сдвиг. Температура тела чаще субфебрильная.
III. Максимальная степень активности характеризуется сильными болями в покое и при движении. Утренняя скованность продолжается более 3 ч. Выраженные экссудативные явления наблюдаются в области периартикулярных тканей. СОЭ выше 40 мм/ч. Высокая температура тела. Значительное повышение уровня биохимических лабораторных показателей (сиаловые кислоты, СРВ, фибриноген и др.). Возможно развитие ремиссии воспалительного процесса, особенно при моноолигоартритическом варианте суставного синдрома и ограниченном вульгарном псориазе.
Лабораторные показатели. Лабораторные изменения при псориатическом артрите неспецифичны и отражают степень активности воспалительного процесса. При умеренной и максимальной степени активности воспаления определяются анемия, ускорение СОЭ, лейкоцитоз, отмечается появление СРВ, диспротеинемия с увеличением глобулинов за счет α- и γ-фракций и др. У 20 % пациентов определяется гиперурикемия, которая показывает выраженность кожных изменений и практически никогда не сопровождается клиническими симптомами подагры. В 5-10 % случаев псориатического артрита выявляется положительный тест на РФ в небольших (не выше 1/64) титрах.
У пациентов с остеолитическим вариантом поражения суставов выявляется нарушение агрегационных свойств эритроцитов, приводящее к повышению вязкости крови, снижению гематокрита).
В случае злокачественной формы псориатического артрита выявляются очень выраженные отклонения от нормы неспецифических признаков воспаления и значительные изменения иммунологических показателей: гипергаммаглобулинемия выше 30 %, увеличение концентрации иммуноглобулинов классов А, G и Е, циркулирующих иммунных комплексов, появление неспецифических (антинуклеарный фактор, ревматоидный фактор) и специфических (к клеткам рогового и зернистого слоев эпидермиса) антител и др. При исследовании синовиальной жидкости обнаруживают высокий цитоз (до 15-20 х 104/мл) с преобладанием нейтрофилов. Муциновый сгусток рыхлый, распадающийся.
Рентгенологические признаки псориатического артрита. Рентгенологическая картина псориатического артрита имеет ряд особенностей. Так, остеопороз, характерный для многих заболеваний суставов, в случае псориатического артрита выявляется только при мутилирующей форме. Для псориатического артрита характерно развитие эрозивных изменений в области дистальных межфаланговых суставов. Эрозии, образовавшись по краям сустава, в дальнейшем распространяются к его центру. При этом происходит стачивание верхушек терминальных и средних фаланг с одновременным истончением диафизов средних фаланг, а вторая суставная поверхность деформируется в виде вогнутости, что создает рентгенологический симптом «карандаши в стакане», или «чашка с блюдцем».

Рентгенограмма пальцев руки при псориатическом артрите
Патогномонично для псориатического артрита развитие эрозивного процесса с анкилозированием в нескольких суставах одного и того же пальца («осевое поражение»). Характерными рентгенологическими признаками являются пролиферативные изменения в виде костных разрастаний вокруг эрозий костей у основания и верхушек фаланг, а также в области прикрепления к костям связок, сухожилий и капсул суставов (периостит). Остеолиз костей, составляющих сустав, является отличительной особенностью мутилирующей формы псориатического артрита. Резорбции подвергаются не только эпифизы, но также и диафизы костей суставов, вовлеченных в патологичекий процесс. Иногда поражение затрагивает не только все суставы кистей и стоп, но и диафизы костей предплечья.
Рентгенологические признаки псориатического спондилита проявляются в виде вертебральных и паравертебральных несимметричных грубых оссификатов, создающих симптом «ручки кувшина»-, анкилозов межпозвоночных суставов. Иногда рентгенологические изменения позвоночника не отличаются от характерных для болезни Бехтерева. Сакроилеит при псориатическом артрите чаще бывает асимметричным (односторонним). Если отмечаются двусторонние изменения, то они имеют, как правило, разную степень выраженности.
Однако возможно развитие сакроилеита, сходного с таковым при анкилозирующем спондилоартрите.
Рентгенологически стадию поражения периферических суставов определяют по Штейнброкеру, а крестцово-подвздошных суставов — по Келлгрену. При наличии спондилоартрита указывают его признаки (синдесмофиты или параспинальные оссификаты, анкилозы межпозвоночных суставов).
Степень функциональной недостаточности суставов и позвоночника оценивают по принятому в отечественной ревматологии принципу. Выделяют три степени недостаточности функции суставов в зависимости от сохранения или утраты способности к осуществлению профессиональной деятельности и самообслуживанию.
Различные формы псориатического артрита комплексно отражают основные черты патологического процесса, степень его тяжести, степень прогрессирования костно-хрящевой деструкции, наличие и выраженность системных проявлений, функциональное состояние опорно-двигательной и других систем организма.
Тяжелая форма характеризуется генерализованным артритом, анкилозирующим спондилоартритом с выраженной деформацией позвоночника, множественным эрозивным артритом, лизисом эпифизов костей в двух и более суставах, функциональной недостаточностью суставов II или III степени, выраженными общими (лихорадка, истощение) и висцеральными проявлениями с нарушением функций пораженных органов, прогрессирующим течением экссудативного или атипичного псориаза, максимальной степенью активности воспалительного процесса на протяжении трех последовательных месяцев и более. Диагностирование такой формы требует наличия хотя бы двух из перечисленных выше признаков.
Обычная форма характеризуется воспалительными изменениями в ограниченном числе суставов, наличием сакроилеита и (или) поражением вышележащих отделов позвоночника, но без его функциональной недостаточности, деструктивными изменениями в единичных суставах, умеренной или минимальной степенью активности воспалительного процесса, медленно прогрессирующим течением, системными проявлениями без функциональной недостаточности органов, ограниченным или распространенным вульгарным псориазом.
Злокачественная форма развивается исключительно у мужчин молодого (до 35 лет) возраста с наличием пустулезного или эритродермического псориаза. Отличается особенно тяжелым течением с длительной лихорадкой гектического характера, быстрым снижением массы тела до кахексии, генерализованным артритом с выраженным экссудативным компонентом, спондилоартритом, генерализованной лимфаденопатией и многочисленными висцеритами. Эта форма псориатического артрита плохо поддается лечению, характеризуется парадоксальной реакцией на противовоспалительную терапию (в том числе и глюкокортикостероидами) и крайне неблагоприятным прогнозом, нередко оканчиваясь летально.
Псориатический артрит в сочетании с диффузными болезнями соединительной ткани, ревматизмом, болезнью Рейтера, подагрой. Сочетанные формы болезни встречаются редко, но самым редким вариантом является сочетание псориатического артрита с системной красной волчанкой.
Примеры клинических диагнозов:
- Псориатический артрит, полиартритический вариант с системными проявлениями (амилоидоз почек, терминальная почечная недостаточность), тяжелая форма. Распространенный вульгарный псориаз, прогрессирующая стадия. Активность III. Стадия III. Функциональная недостаточность суставов II степени.
- Псориатический артрит, спондилоартритический вариант с системными проявлениями (аортит, левосторонний передний увеит), тяжелая форма. Ладонно-подошвенный пустулезный псориаз, прогрессирующая стадия. Активность III. Стадия II Б. Двусторонний сакроилеит IV стадии, множественный синдесмофитоз. Функциональная недостаточность суставов III степени. Ладонно-подошвенный пустулезный псориаз, прогрессирующая стадия.
- Псориатический артрит, дистальный вариант, без системных проявлений, обычная форма. Активность II. Стадия III. Функциональная недостаточность суставов I степени. Ограниченный вульгарный псориаз, стационарная стадия.
Диагностика. Псориатический артрит имеет ряд отличительных признаков, которые еще в 1974 г. были сгруппированы D. Mathies в диагностические критерии и остаются актуальными до настоящего времени.
Диагностические критерии псориатического артрита (Mathies D., 1974):
- Поражение дистальных межфаланговых суставов пальцев.
- Одновременное поражение пястно-фалангового (плюснефалангового), проксимального и дистального межфаланговых суставов, «осевое поражение».
- Раннее поражение суставов стоп, в том числе большого пальца.
- Боли в пятках (подпяточный бурсит).
- Наличие псориатических бляшек на коже или типичное для псориаза изменение ногтей (подтверждается дерматологом).
- Псориаз у ближайших родственников.
- Отрицательные реакции на РФ.
- Характерные рентгенологические данные: остеолизис, периостальные наложения. Отсутствие эпифизарного остеопороза.
- Клинические (чаще рентгенологические) симптомы одностороннего сакроилеита.
- Рентгенологические признаки спондилита — грубые паравертебральные оссификаты.
Диагностическое правило: диагноз достоверен при наличии трех критериев, один из которых должен быть 5-м, 6-м или 8-м. При наличии РФ необходимо пять критериев, среди которых обязательно должны быть 9-й и 10-й.
Болезни суставов
В.И. Мазуров
Источник
Лабораторные изменения при псориатическом артрите неспецифичны и отражают степень активности воспалительного процесса. При умеренной и максимальной степени активности воспаления определяется анемия, ускорение СОЭ, лейкоцитоз, появление СРВ, диспротеинемия с увеличением глобулинов за счет a2- и у-фракций и др. У 20% пациентов определяется гиперурикемия, которая отражает выраженность кожных изменений и практически никогда не сопровождается клиническими симптомами подагры. В 5—10% случаев псориатического артрита выявляется положительный тест на ревматоидный фактор в небольших (не выше 1:64) титрах.
У пациентов с остеолитическим вариантом поражения суставов выявляется нарушение агрегационных свойств эритроцитов, приводящее к повышению вязкости крови, снижению гематокрита.
В случае злокачественной формы псориатического артрита выявляются очень выраженные отклонения от нормы неспецифических признаков воспаления и значительные изменения иммунологических показателей: гипергаммаглобулинемия выше 30%, увеличение концентрации иммуноглобулинов классов A, G и Е, циркулирующих иммунных комплексов, появление неспецифических (антинуклеарный фактор, ревматоидный фактор) и специфических (к клеткам рогового и зернистого слоев эпидермиса) антител и др. При исследовании синовиальной жидкости обнаруживают высокий цитоз (до 15—20*104/мл) с преобладанием нейтрофилов. Муциновый сгусток рыхлый, распадающийся.
Рентгенологические признаки псориатического артрита
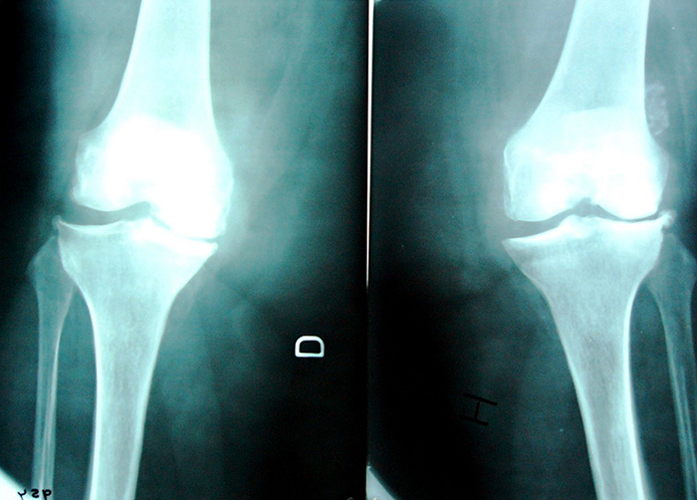
Рентгенологическая картина псориатического артрита имеет ряд особенностей. Так, остеопороз, характерный для многих заболеваний суставов, при псориатическом артрите выявляется только при мутилирующей форме. Для псориатического артрита характерно развитие эрозивных изменений в области дистальных межфаланговых суставов. Эрозии, возникнув по краям сустава, в дальнейшем распространяются в его центр. При этом происходит стачивание верхушек терминальной и средней фаланг с одновременным истончением диафи зов средних фаланг, а вторая суставная поверхность деформируется в виде вогнутости, что создает рентгенологический симптом «карандаша в стакане воды» (рис. 5.14).
Патогномонично для псориатического артрита развитие эрозивного процесса с анкилозированием в нескольких суставах одного и того же пальца («осевое поражение»). Характерным рентгенологическим признаком являются пролиферативные изменения в виде костных разрастаний вокруг эрозий костей у основания и верхушек фаланг, а также в области прикрепления к костям связок, сухожилий и капсул суставов (периостит). Остеолиз костей, составляющих сустав, является отличительной особенностью мутилирующей формы псориатического артрита. Резорбции подвергаются не только эпифизы, но также и диафизы костей суставов, вовлеченных в патологический процесс. Иногда поражение затрагивает не только все суставы кистей и стоп, но и диафизы костей предплечья.
Рентгенологические признаки псориатического спондилита проявляются в виде вертебральных и паравертебральных несимметричных, грубых оссификатов, создающих симптом «ручки кувшина»; анкилозов межпозвонковых суставов. Иногда рентгенологические изменения позвоночника не отличаются от характерных для болезни Бехтерева. Сакроилеит при псориатическом артрите чаще бывает асимметричным (односторонним). Если отмечаются двусторонние изменения, то они имеют, как правило, разную степень выраженности. Однако возможно развитие сакроилеита, сходного с таковым при анкилозирующем спондилоартрите.
Рентгенологическую стадию поражения периферических суставов определяют по Штейнброкеру, а крестцово-подвздошных — по Келлгрену. При наличии спондилоартрита указывают его признаки (синдесмофиты или параспинальные оссификаты, анкилозы межпозвонковых суставов).
Степень функциональной недостаточности суставов и позвоночника оценивают по принятому в отечественной ревматологии принципу. Выделяют три степени недостаточности функции суставов в зависимости от сохранения или утраты профессиональных способностей и способности к самообслуживанию.
Различные формы псориатического артрита комплексно отражают основные черты патологического процесса, степень его тяжести, степень прогрессирования костно-хрящевой деструкции, наличие и выраженность системных проявлений, функциональное состояние опорно-двигательной и других систем организма.
• Тяжелая форма характеризуется генерализованным артритом, анкилозирующим спондилоартритом с выраженной деформацией позвоночника, множественным эрозивным артритом, лизисом эпифизов костей в двух и более суставах, функциональной недостаточностью суставов II или III степени, выраженными общими (лихорадка, истощение) и висцеральными проявлениями с нарушением функций пораженных органов, быстро прогрессирующим течением экссудативного или атипичного псориаза, максимальной степенью активности воспалительного процесса на протяжении трех последовательных месяцев и более. Диагностирование такой формы требует наличия хотя бы двух из перечисленных выше признаков.
• Обычная форма характеризуется воспалительными изменениями в ограниченном числе суставов, наличием сакроилеита и/или поражением вышележащих отделов позвоночника, но без его функциональной недостаточности, деструктивными изменениями в единичных суставах, умеренной или минимальной степенью активности воспалительного процесса, медленно прогрессирующим течением, системными проявлениями без функциональной недостаточности органов, ограниченным или распространенным вульгарным псориазом.
• Злокачественная форма развивается исключительно у мужчин молодого (до 35 лет) возраста с наличием пустулезного или эритродермического псориаза. Отличается особенно тяжелым течением с длительной лихорадкой гектического характера, быстрым снижением массы тела до кахексии, генерализованным артритом с выраженным экссудативным компонентом, спондилоартритом, генерализованной лимфаденопатией и многочисленными висцеритами. Эта форма псориатического артрита плохо поддается лечению, характеризуется парадоксальной реакцией на противовоспалительную терапию (в том числе и глюкокортикостероидами) и крайне неблагоприятным прогнозом, нередко оканчиваясь летально.
• Псориатический артрит в сочетании с диффузными болезнями соединительной ткани, болезнью Рейтера, подагрой. Сочетанные формы болезни встречаются редко, но самым редким вариантом является сочетание псориатического артрита с системной красной волчанкой.

Рис. 5.14. Псориатический артрит. Рентгенограмма. Поражение суставов III пальца правой кисти
Примеры клинических диагнозов:
1. Псориатический артрит, полиартритический вариант с системными проявлениями (амилоидоз почек, терминальная почечная недостаточность), тяжелая форма. Активность И—III степени. Функциональная недостаточность суставов II степени. Распространенный вульгарный псориаз, прогрессирующая стадия.
2. Псориатический артрит, спондилоартритический вариант с системными проявлениями (аортит, левосторонний передний увеит), тяжелая форма. Активность III степени. Стадия ПБ. Двусторонний сакроилеит IV стадии, множественный синдесмофитоз. Функциональная недостаточность суставов III степени. Ладонно-подошвенный пустулезный псориаз, прогрессирующая стадия.
3. Псориатический артрит, дистальный вариант, обычная форма. Активность II степени. Стадия III. Функциональная недостаточность суставов I степени. Ограниченный вульгарный псориаз, стационарная стадия.
В.И. Мазуров
Источник
Псориатический артрит
Специфических лабораторных критериев при псориатическом артрите (ПА) нет. В период обострения заболевания и при тяжелом течении возможна слабовыраженная анемия, умеренный лейкоцитоз и эозинофилия, увеличение СОЭ, которое указывает на степень воспаления. Активность НА отражается в повышении в крови уровня СРБ, фибриногена, ссромукоида, а2 и у-глобулинов, в активности лизосомальных ферментов — кислой фосфатазы, кислой и нейтральной протеиназы, гиалуронидазы и др. Возможно нарушение реологических свойств крови — повышение вязкости, снижение гематокрита и др. Иногда отмечается повышение в крови уровня мочевой кислоты.
Иммунологические отклонения при ПА характеризуются увеличением иммуноглобулинов, особенно IgA и IgG, появлением антител к коже пациента, АНФ, ЦИК, комплемента. РФ не увеличен. У 1/3 больных в сыворотке крови выявляются антигены HLA, 65% больных ПА с признаками спондилоартрита имеют HLA-D27.
Пункция и артроскопия суставов при ПА производятся редко, это необходимо при дифференциации имеющего артрита с РА. Исследуется синовиальная оболочка и капсула сустава. Морфологически при ПА выявляются признаки синовита, напоминающие изменения при РА. В начальной стадии заболевания в биоптатах синовиальной оболочки обнаруживаются очаги мукоидного набухания, васкулит, кровоизлияния, фиброзные изменения.
Далее фиброзные наложения усиливаются, появляются дистрофические изменения и очаги некроза синовиальной оболочки. При хроническом течении ПА выявляются пролиферативно-воспалительные изменения, незначительная гиперплазия ворсинок, кольцевидный склероз стенок сосудов, а также изменения в хряще. В отличие от РА при псориазе имеется большее формирование коллагеновых волокон в субсиновиальной ткани, что способствует развитию фиброза и контрактур.
Подагрический артрит
В острую фазу подагрического приступа в общем анализе крови отмечается лейкоцитоз со сдвигом в формуле влево, увеличенная СОЭ, иногда до 60 мм/ч, гипергаммаглобулинемия, повышение титра АСЛ-О, повышение активности лизосомальных ферментов (кислая фосфатаза, кислая дезоксирибонуклеаза и др.). РФ определяется в низких титрах.
Очень важным диагностическим критерием подагрического приступа является повышение уровня мочевой кислоты в крови до 0,82-0,88 ммоль/л. Средние нормальные цифры мочевой кислоты у мужчин — 0,306 ммоль/л, у женщин — 0,24 ммоль/л. Повышение уровня в крови мочевой кислоты бывает не всегда.
Большую диагностическую ценность имеет определение количества мочевой кислоты, выделяемой за сутки с мочой. В норме после 3-диевного ограничения в пище пуринов оно равно 300-600 мг/сут. Исследование проводится до соблюдения диеты и через 7 дней после этого. У больного с подагрой в суточной моче количество мочевой кислоты может увеличиться в 2-3 раза. При оценке результатов лабораторного исследования надо учитывать то, что уровень уратов в крови и в ее моче повышается при полицитсмии, лейкозе, миеломной болезни, гемоглобинопатиях и др.
Исключительную ценность представляет исследование пупктата сустава, синовиальной сумки и тофуса. Обнаружение в них кристаллов уратов с помощью поляризационной микроскопии — ключ к диагностике подагры.
Артроскопически при подагре видны значительные изменения хрятца сустава — он становится матово-белым из-за отложения на его поверхности уратов. При микроскопии биоптата хряща, синовиальной оболочки обнаруживаются кристаллы мочевой кислоты, признаки некроза хряща. Такие же изменения определяются при микроскопии периартикулярных тканей, эпифизов костей и почек.
Пирофосфатная артропатия (псевдоподагра)
В остром периоде заболевания в общем анализе крови иногда определяется лейкоцитоз, увеличение СОЭ. У отдельных больных в сыворотке крови может повышаться содержание а2- и у-глобулинов, серомукоида. В синовиальной жидкости при поляризационной микроскопии обнаруживаются в большом количестве микрокристаллы пирофосфата кальция, накапливаются они и в лейкоцитах.
При оценке результатов лабораторного исследования надо учитывать то, что признаки пирофосфатной артропатии возможны при некоторых наследственных и других заболеваниях (гиперпаратирсоз, гемохроматоз, гемосидероз, болезнь Коновалова—Вильсона, охроиоз, болезнь Педжета, акромегалия). Кристаллы пирофосфата кальция в синовиальной жидкости могут обнаруживаться при остеоартрозе, подагре, амилоидозе, у больных с гипермобильностью суставов.
Остеоартроз
При относительно благополучном течении заболевания лабораторные методы диагностики остсоартроза (OA) малоинформативны. Лишь в период обострения с развитием вторичного сиповата возможно появление лабораторных отклонений, отражающих воспаление. В это время имеется небольшое увеличение СОЭ, увеличение содержания в крови а2- и у-глобулинов, фибриногена, серомукоида, повышение активности лизосомальных ферментов. РФ, АНФ при OA выявляется не чаще, чем у здоровых. С исчезновением синовита лабораторные отклонения исчезают.
Большую диагностическую ценность при OA имеют исследование синовиальной жидкости и биоптата элементов сустава.
Количество СЖ при OA обычно несколько возрастает, при выраженном синовите увеличение может быть значительным. При неосложненном OA СЖ прозрачная, вязкость ее сохранена, однако количество лейкоцитов возрастает, но не более 1000 на мм3, большую их часть составляют лимфоциты. Иногда СЖ содержит минеральные кристаллы (гидроксиапатит или пирофосфат). Таким образом, СЖ становится характерной для хронического воспалительного процесса в суставе.
Биопсия элементов сустава проводится при артроскопии, исследуются синовиальная оболочка, хрящ, капсула сустава, кость. Результаты макро- и микроскопии зависят от стадии OA.
При OA I стадии выявляются признаки шелушения и начального разволокнения хряща сустава с образованием в нем раковин и желобков.
При OA II стадии — отмечается глубокое разволокнение и деструкция хряща в нагружаемых участках, имеются начальные признаки формирования остеофитов.
При OA III стадии — видны признаки полного разрушения хряща с обнажением кости, выраженного разволокнения хряща оставшейся части, склероза субхондральной кости, фиброза капсулы сустава, реактивной пролиферации синовиальной оболочки.
При OA IV стадии имеется полное разрушение хряща на больших участках, обнажение кости, нарушение конгруэнтности суставных поверхностей, определяются большие остеофиты, фиброз синовиальной оболочки и капсулы сустава, избыточная вязкость синовиальной жидкости.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Источник