Псориатический артрит формулировка диагноза
У 30% пациентов больных псориазом развивается осложнение – псориатический артрит. Болезнь негативно влияет на состояние костей и суставов, без своевременной терапии приводит к атрофии соединения костей, что может стать причиной инвалидности.
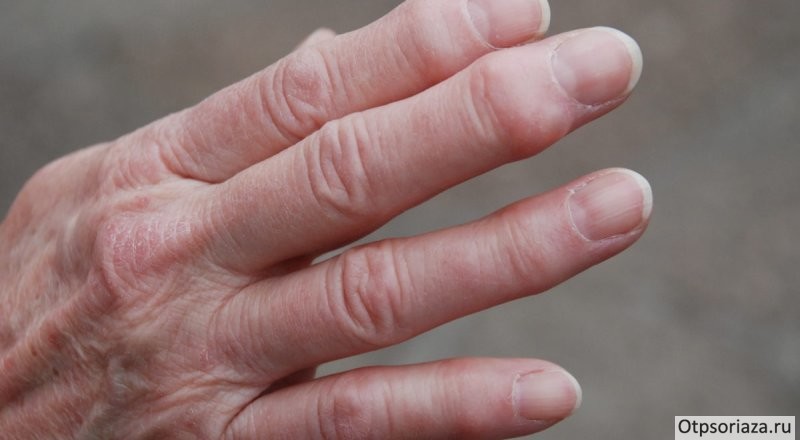
Псориатический артрит негативно влияет на кости и суставы
Классификация псориатического артрита
Псориатическая артропатия – хроническая аутоиммунная патология, иммунная система атакует ткани эпидермиса и костей, вызывает воспалительный процесс, поражённые ткани отекают, возникает скованность в суставах. Признаки болезни появляются не сразу, обострение может спровоцировать незначительная простуда или переохлаждение. Код по МКБ-10 – M07.
Виды заболевания:
- артрит дистальных межфаланговых суставов;
- асимметричный олигоартрит – поражение менее 5 суставов в разных областях;
- полиартрит – патологический процесс охватывает более 5 суставов, симметричный псориатический полиартрит во многом схож с ревматоидной формой болезни;
- мутилирующий артрит – заболевание сопровождается разрушением костной ткани, пальцы и конечности укорачиваются;
- псориатический спондилоартрит – воспаление и нарушение подвижности позвоночника;
- ювенильный артрит – диагностируют в детском и подростковом возрасте;
Суставный псориаз может протекать в активной форме разной степени интенсивности, или быть неактивным, находиться в стадии ремиссии.
Классификация по степени сохранения функциональных способностей:
- работоспособность сохранена;
- полная утрата работоспособности;
- из-за полного ограничения подвижности человек не может обслуживать себя.
Важно!
Злокачественная форма псориаза суставов и костей, при которой болезнь стремительно прогрессирует, сопровождается дисфункцией внутренних органов, преимущественно выявляют у мужчин до 35 лет.
Симптомы заболевания
Чаще всего при псориатическом артрите сначала появляются специфические бляшки, реже первичным признаком болезни является суставная боль, очень редко патология протекает без кожных проявлений. Как выглядят поражённые участки, можно увидеть на фото.
Этот вид артрита сопровождается болью в суставах и почти всегда какими-то внешними признаками
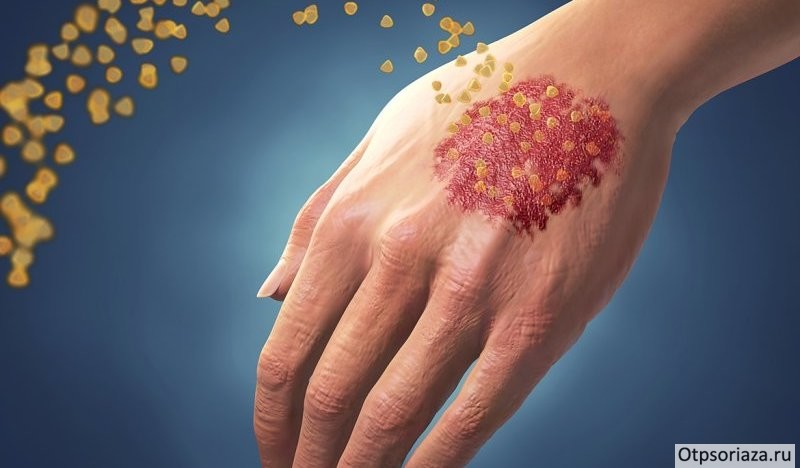
Псориатический артрит проявляется специфическими бляшками
На начальном этапе воспаление затрагивает мелкие суставы ступней и кистей, затем патологический процесс переходит на локти и колени, пятки, большеберцовую и плечевую кость.
Признаки:
- изменение формы суставов, деформация – особенно это заметно на фалангах пальцев;
- боль усиливается не во время движений, а ночью;
- отёк воспалённого участка, кожные покровы покрываются сыпью в виде бляшек;
- ограничение подвижности, связанное с деформацией и выраженным дискомфортом при сгибании;
- если воспалительный процесс охватывает коленный сустав, позвоночник, возникает сильная скованность после пробуждения;
- иногда кожа в поражённой области приобретает бордовый оттенок;
- при поражении тазобедренного сустава беспокоит боль в паху, потливость, лихорадка, хромота, местное повышение температуры;
- ухудшение состояния ногтей – на поверхности образуются небольшие впадины, пластина становится ломкой, меняет цвет;
- снижение зрения, конъюнктивит, блефарит, увеит.
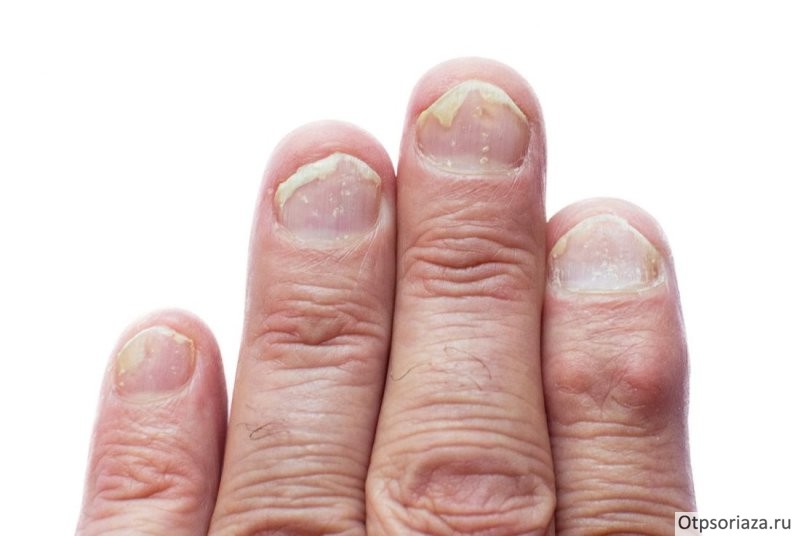
При псориатическом псориазе ухудшается состояние ногтей
При переходе заболевания в острую фазу человек жалуется на усталость, проблемы со сном и отсутствие аппетита, температура повышается до субфебрильных отметок.
Псориатический артрит нередко затрагивает внутренние органы – почки, сердце, печень, ЖКТ нервную систему, что приводит к отклонениям в их работе.
Из-за нарушения плотности и эластичности связок у людей с суставным псориазом часто диагностируют вывихи.
Чем отличается ревматоидный артрит от псориатического?
При любой форме артрита происходит разрушение костной и хрящевой ткани, характерный симптом – выраженный болевым синдромом.
Основное, и практически единственное отличие двух форм патологии – при псориатическом артрите на начальном этапе чаще отмечают асимметричное поражение сочленения костей, болит одно колено и один локоть. При ревматоидной разновидности болезни суставной синдром такого характера наблюдают редко. Образуются специфические узелки, в крови присутствует ревматоидный фактор.
Причины возникновения псориатического артрита
Точные причины псориатического ревматоидного артрита не установлены, но болезнь нередко развивается на фоне сильного стресса, переутомления, испуга.

Диабет и другие хронические болезни могут спровоцировать псориатический артрит
Провоцирующие факторы:
- травмы, операции, рубцевание мягких тканей;
- радиоактивное облучение, интоксикация химикатами;
- длительный приём НПВС и гипотензивных препаратов;
- хронические, острые вирусные и бактериальные инфекции;
- эндокринные патологии – диабет, гипотиреоз;
- нарушение гормонального баланса при беременности, менопаузе;
- алкогольная и наркотическая зависимость;
- лишний вес.
Псориаз – наследственное заболевание, вероятность передачи болезни от одного родителя составляет более 30%.
К какому врачу обратиться?
Лечением суставного псориаза занимается ревматолог и дерматолог, для точной формулировки диагноза и составления схемы лечения потребуется консультация:
- эндокринолога;
- иммунолога;
- кардиолога.
Диагностика
Диагностика псориатического артрита начинается с осмотра пациента, изучения истории болезни, жалоб.

Для выявления болезни сдают анализ крови
Основные методы исследований:
- клинический анализ крови и мочи;
- биохимический анализ крови – при псориазе костей ревмопробы отрицательные;
- пункция поражённого сустава – о наличии воспаления свидетельствует цитоз, пониженная вязкость и мутность синовиальной жидкости;
- рентген – к основным рентгенологическим признакам псориатического артрита относят наличие эрозий, сужение суставных поверхностей, остеопороз, остеолиз, анкилоз, кальцификация;
- МРТ, УЗИ – методы позволяют точно определить местонахождение поражённых участков, стадию болезни, степень деформации суставов.
Диагноз ставят на основании 3 критериев – присутствие специфических кожных высыпаний и характерных клинических, рентгенологических проявлений, наличие болезни в семейном анамнезе.
Лечение псориатического артрита
В терапии суставного псориаза применяют комплексный подход – медикаментозное лечение, ЛФК, диета, физиопроцедуры. Для усиления эффективности традиционных методов назначают средства народной медицины.
Лекарства при псориазе суставов
Задача медикаментозной терапии – остановить патологические процессы в костной и хрящевой ткани, устранить основные проявления болезни, предотвратить развитие осложнений, продлить стадию ремиссии при хроническом течении заболевания. Лечение проводят при помощи таблеток и наружных средств, в тяжёлых случаях назначают уколы.

Диклофенак убирает проявления воспалений
Чем лечить:
- НПВС – Мелоксикам, Диклофенак, Нимесулид, минимизируют проявления воспалительного процесса;
- цитостатики – Сульфасалазин, Метотрексат, замедляют процесс разрушения суставов, лечение длительное, не менее 1 года;
- глюкокортикоиды – Дексаметазон, Преднизолон, имеют выраженное противовоспалительное и обезболивающее действие;
- наружные гормональные средства – Локоид, Фторокорт;
- негормональные мази на основе цинка , салициловой кислоты, солидола;
- хондропротекторы – Терафлекс, Мовекс, насыщают суставы элементами, необходимыми для их восстановления;
- анальгетики – Кетанов, Спазмалгон, устраняют болевой синдром;
- ингибиторы роста опухолей – Адалимумаб, Этанерцепт, подавляют активность иммунной системы, уменьшают скорость прогрессирования псориаза и артрита, быстро улучшают состояние пациентов, но имеют высокую стоимость и обширный список противопоказаний, побочных эффектов, выпускают только в виде растворов для уколов;
- психолептики – Афобазол, Персен, эффективны при невротическом расстройстве;
- иммуномодуляторы, поливитаминные комплексы – Иммунал, Ликопид, Витрум, восстанавливают защитные силы организма.

Ликопид повышает иммунитет
Во время ремиссии проводят курсы физиотерапии – парафиновые аппликации, озокерит, криотерапия, лечение ультразвуком, лазером и ультрафиолетом. При отсутствии выраженного болевого сеанса практикуют массаж поражённых суставов.
При отсутствии эффекта от консервативного лечения, повреждении крупных суставов назначают операцию – введение в суставную сумку растворов с гидрокортизоном, вскрытие и удаление наростов, установка имплантата.
Как лечить народными средствами?
Нетрадиционные методы применяют при псориатическом артрите только в качестве вспомогательных средств для устранения проявлений болезни в домашних условиях.
- Измельчите свежие корни лопуха, 1 часть сырья залейте 3 частями водки, уберите в тёмное место на 21 день. Настойкой смазывайте поражённые суставы 2-3 раза в день, обязательно перед сном.
- Натрите на тёрке среднюю морковь, добавьте 15 мл жидкого мёда. Массу заверните в марлю, зафиксируйте на больном суставе, держите компресс полчаса. Средство устраняет отёки, воспалительный процесс.
- Мелко порубите 150 г желудей, залейте 250 мл воды, варите 10 минут, процедите, измельчите сырьё в миксере. Добавьте 10 г вазелина, перемешайте, наносите мазь 3-4 раза в сутки под повязку. Продолжительность лечения – 20 дней.
- Залейте 300 г кедровых орехов 500 мл водки, настаивайте в прохладном месте 3 недели, периодически встряхивайте, процедите. Пейте по 5 мл лекарства трижды в день за полчаса до еды. Длительность терапии – 2 недели.
- Залейте 1 л прохладной воды 100 г овсяных зёрен, оставьте на 10 часов. Проварите смесь 10 минут на маленьком огне, настаивайте 12 часов, процедите, добавьте 200 мл воды. Принимайте по 100 мл отвара 3 раза в сутки за 30 минут до еды на протяжении 20-30 дней.

В народной медицине используют овсяные зерна для лечения псориатического артрита
При болях и воспаление поможет курс из 10-15 лечебных ванн. В качестве сырья используйте мяту, ромашку, чистотел, хвою. Залейте 400 г травы или сбора 5 л кипятка, оставьте в закрытой посуде на 1,5 часа, профильтруйте, вылейте в ванну, добавьте горячей воды. Температура готовой жидкости – 37-38 градусов, продолжительность сеанса – четверть часа.
Диета
Правильное питание позволяет ускорить процесс выздоровления и продлить стадию ремиссии при псориазе суставов. Основу меню составляют щелочные продукты, от пищи, которая повышает кислотность, следует отказаться.
Список разрешённых продуктов:
- свежие овощи и фрукты, натуральные соки, морсы;
- сухофрукты;
- растительные масла;
- нежирные сорта рыбы и мяса;
- немного орехов;
- гречка и овсянка;
- кисломолочная продукция.

При псориатическом артрите можно употреблять свежие фрукты
Запрещённые продукты: ягоды, экзотические фрукты и цитрусовые плоды, консервы, томаты, баклажаны, острая, жареная, солёная, пряная пища, а также спиртные напитки. Нельзя употреблять сливочное масло, выпечку, сладости, манку и очищенный рис, кофе и крепкий чай.
ЛФК при поражении суставов
Лечебная физкультура – неотъемлемая часть в терапии суставных патологий, направлена на улучшение двигательных функций.
Упражнения:
- Сжимайте и разжимайте кулаки.
- Выполняйте вращательные движения запястьем в одну и другую сторону.
- Широко расставьте пальцы, сгибайте кисть вправо и влево, вперёд и назад.
- Приседайте, не отрывая стоп от пола.
- Сядьте на пол или стул, тяните носок стопы вперёд и назад.
- В положении стоя совершайте перекаты с носка на пятку. С наружного края стопы на внутренний.
- Сиди или лёжа вращайте голеностопом.

Сжимайте и разжимайте руки — это поможет притупить симптомы артрита
Все упражнения делайте в среднем темпе, делайте 3 подхода по 10 повторений.
Возможные последствия и осложнения
Псориатический артрит не только негативно влияет на суставы и кости, но и на работу всех систем, тяжёлые осложнения возникают часто.

Псориатический артрит приводит к инсульту
Последствия:
- инсульт;
- сахарный диабет;
- гипертония;
- болезнь Крона;
- рассеянный склероз;
- артроз.
Основное осложнение суставного псориаза – полная или частичная потеря подвижности и работоспособности из-за постепенного разрушения костей.
Псориаз суставов не вызывает отклонения в работе репродуктивной системы, но во время беременности отмечают обострение болезни. Заболевание не влияет на развитие плода.
Прогноз при псориатическом артрите
Насколько псориатический артрит может повлиять на продолжительность жизни – неизвестно, поскольку это системная патология, серьёзный сбой может произойти внезапно в любом внутреннем органе. При соблюдении рекомендаций лечащего врача люди живут долго, летальный исход наступает не от болезни, а от её последствий.
При полной или частичной утрате работоспособности при суставном псориазе дают инвалидность, обычно III группу, решение принимает МСЭК на основании документов с историей болезни. Переосвидетельствование проходят ежегодно.
Профилактика заболевания
Специфических мер профилактики псориатического артрита нет, но соблюдение простых правил поможет снизить развитие, обострение болезни.

Для профилактики кожных заболеваний придерживайтесь гигиены
- Соблюдайте режим дня и правила гигиены, избегайте стрессов, нервного и физического переутомления.
- Откажитесь от пагубных привычек.
- Правильно питайтесь, старайтесь не употреблять вредную и тяжёлую пищу.
- Контролируйте вес, занимайтесь спортом.
- Дважды в год принимайте витаминные комплексы.
- Избегайте переохлаждения, лечение любой болезни доводите до конца.
Псориатический артрит – неинфекционное заболевание, результат неконтролируемого деления клеток эпидермиса и костной ткани, отличается хроническим течением, периоды обострения сменяются ремиссией. При появлении дерматологических изменений кожи и болях в суставах – запишитесь на консультацию к ревматологу. Болезнь может стать причиной инвалидности, но при своевременной диагностике, соблюдении всех рекомендаций врача – можно замедлить патологический процесс в суставах, избежать развития тяжёлых осложнений.
Загрузка…
Источник
Степень активности характеризует воспалительный процесс как в области суставов, так и со стороны других органов и систем и определяется по критериям, предложенным для ревматоидного артрита.
I. Минимальная степень активности проявляется незначительными болями при движении. Утренняя скованность отсутствует или ее длительность не превышает 30 мин. СОЭ не повышена (не более 20 мм/ч), температура тела нормальная. Экссудативные проявления в области суставов отсутствуют или слегка выражены. Других воспалительных симптомов не выявляется.
II. Умеренная степень активности предполагает боли в покое и при движении. Утренняя скованность длится до 3 ч. В области суставов определяются умеренные, нестойкие экссудативные симптомы. СОЭ в пределах 20-40 мм/ч, значительный лейкоцитоз и палочкоядерный сдвиг. Температура тела чаще субфебрильная.
III. Максимальная степень активности характеризуется сильными болями в покое и при движении. Утренняя скованность продолжается более 3 ч. Выраженные экссудативные явления наблюдаются в области периартикулярных тканей. СОЭ выше 40 мм/ч. Высокая температура тела. Значительное повышение уровня биохимических лабораторных показателей (сиаловые кислоты, СРВ, фибриноген и др.). Возможно развитие ремиссии воспалительного процесса, особенно при моноолигоартритическом варианте суставного синдрома и ограниченном вульгарном псориазе.
Лабораторные показатели. Лабораторные изменения при псориатическом артрите неспецифичны и отражают степень активности воспалительного процесса. При умеренной и максимальной степени активности воспаления определяются анемия, ускорение СОЭ, лейкоцитоз, отмечается появление СРВ, диспротеинемия с увеличением глобулинов за счет α- и γ-фракций и др. У 20 % пациентов определяется гиперурикемия, которая показывает выраженность кожных изменений и практически никогда не сопровождается клиническими симптомами подагры. В 5-10 % случаев псориатического артрита выявляется положительный тест на РФ в небольших (не выше 1/64) титрах.
У пациентов с остеолитическим вариантом поражения суставов выявляется нарушение агрегационных свойств эритроцитов, приводящее к повышению вязкости крови, снижению гематокрита).
В случае злокачественной формы псориатического артрита выявляются очень выраженные отклонения от нормы неспецифических признаков воспаления и значительные изменения иммунологических показателей: гипергаммаглобулинемия выше 30 %, увеличение концентрации иммуноглобулинов классов А, G и Е, циркулирующих иммунных комплексов, появление неспецифических (антинуклеарный фактор, ревматоидный фактор) и специфических (к клеткам рогового и зернистого слоев эпидермиса) антител и др. При исследовании синовиальной жидкости обнаруживают высокий цитоз (до 15-20 х 104/мл) с преобладанием нейтрофилов. Муциновый сгусток рыхлый, распадающийся.
Рентгенологические признаки псориатического артрита. Рентгенологическая картина псориатического артрита имеет ряд особенностей. Так, остеопороз, характерный для многих заболеваний суставов, в случае псориатического артрита выявляется только при мутилирующей форме. Для псориатического артрита характерно развитие эрозивных изменений в области дистальных межфаланговых суставов. Эрозии, образовавшись по краям сустава, в дальнейшем распространяются к его центру. При этом происходит стачивание верхушек терминальных и средних фаланг с одновременным истончением диафизов средних фаланг, а вторая суставная поверхность деформируется в виде вогнутости, что создает рентгенологический симптом «карандаши в стакане», или «чашка с блюдцем».

Рентгенограмма пальцев руки при псориатическом артрите
Патогномонично для псориатического артрита развитие эрозивного процесса с анкилозированием в нескольких суставах одного и того же пальца («осевое поражение»). Характерными рентгенологическими признаками являются пролиферативные изменения в виде костных разрастаний вокруг эрозий костей у основания и верхушек фаланг, а также в области прикрепления к костям связок, сухожилий и капсул суставов (периостит). Остеолиз костей, составляющих сустав, является отличительной особенностью мутилирующей формы псориатического артрита. Резорбции подвергаются не только эпифизы, но также и диафизы костей суставов, вовлеченных в патологичекий процесс. Иногда поражение затрагивает не только все суставы кистей и стоп, но и диафизы костей предплечья.
Рентгенологические признаки псориатического спондилита проявляются в виде вертебральных и паравертебральных несимметричных грубых оссификатов, создающих симптом «ручки кувшина»-, анкилозов межпозвоночных суставов. Иногда рентгенологические изменения позвоночника не отличаются от характерных для болезни Бехтерева. Сакроилеит при псориатическом артрите чаще бывает асимметричным (односторонним). Если отмечаются двусторонние изменения, то они имеют, как правило, разную степень выраженности.
Однако возможно развитие сакроилеита, сходного с таковым при анкилозирующем спондилоартрите.
Рентгенологически стадию поражения периферических суставов определяют по Штейнброкеру, а крестцово-подвздошных суставов — по Келлгрену. При наличии спондилоартрита указывают его признаки (синдесмофиты или параспинальные оссификаты, анкилозы межпозвоночных суставов).
Степень функциональной недостаточности суставов и позвоночника оценивают по принятому в отечественной ревматологии принципу. Выделяют три степени недостаточности функции суставов в зависимости от сохранения или утраты способности к осуществлению профессиональной деятельности и самообслуживанию.
Различные формы псориатического артрита комплексно отражают основные черты патологического процесса, степень его тяжести, степень прогрессирования костно-хрящевой деструкции, наличие и выраженность системных проявлений, функциональное состояние опорно-двигательной и других систем организма.
Тяжелая форма характеризуется генерализованным артритом, анкилозирующим спондилоартритом с выраженной деформацией позвоночника, множественным эрозивным артритом, лизисом эпифизов костей в двух и более суставах, функциональной недостаточностью суставов II или III степени, выраженными общими (лихорадка, истощение) и висцеральными проявлениями с нарушением функций пораженных органов, прогрессирующим течением экссудативного или атипичного псориаза, максимальной степенью активности воспалительного процесса на протяжении трех последовательных месяцев и более. Диагностирование такой формы требует наличия хотя бы двух из перечисленных выше признаков.
Обычная форма характеризуется воспалительными изменениями в ограниченном числе суставов, наличием сакроилеита и (или) поражением вышележащих отделов позвоночника, но без его функциональной недостаточности, деструктивными изменениями в единичных суставах, умеренной или минимальной степенью активности воспалительного процесса, медленно прогрессирующим течением, системными проявлениями без функциональной недостаточности органов, ограниченным или распространенным вульгарным псориазом.
Злокачественная форма развивается исключительно у мужчин молодого (до 35 лет) возраста с наличием пустулезного или эритродермического псориаза. Отличается особенно тяжелым течением с длительной лихорадкой гектического характера, быстрым снижением массы тела до кахексии, генерализованным артритом с выраженным экссудативным компонентом, спондилоартритом, генерализованной лимфаденопатией и многочисленными висцеритами. Эта форма псориатического артрита плохо поддается лечению, характеризуется парадоксальной реакцией на противовоспалительную терапию (в том числе и глюкокортикостероидами) и крайне неблагоприятным прогнозом, нередко оканчиваясь летально.
Псориатический артрит в сочетании с диффузными болезнями соединительной ткани, ревматизмом, болезнью Рейтера, подагрой. Сочетанные формы болезни встречаются редко, но самым редким вариантом является сочетание псориатического артрита с системной красной волчанкой.
Примеры клинических диагнозов:
- Псориатический артрит, полиартритический вариант с системными проявлениями (амилоидоз почек, терминальная почечная недостаточность), тяжелая форма. Распространенный вульгарный псориаз, прогрессирующая стадия. Активность III. Стадия III. Функциональная недостаточность суставов II степени.
- Псориатический артрит, спондилоартритический вариант с системными проявлениями (аортит, левосторонний передний увеит), тяжелая форма. Ладонно-подошвенный пустулезный псориаз, прогрессирующая стадия. Активность III. Стадия II Б. Двусторонний сакроилеит IV стадии, множественный синдесмофитоз. Функциональная недостаточность суставов III степени. Ладонно-подошвенный пустулезный псориаз, прогрессирующая стадия.
- Псориатический артрит, дистальный вариант, без системных проявлений, обычная форма. Активность II. Стадия III. Функциональная недостаточность суставов I степени. Ограниченный вульгарный псориаз, стационарная стадия.
Диагностика. Псориатический артрит имеет ряд отличительных признаков, которые еще в 1974 г. были сгруппированы D. Mathies в диагностические критерии и остаются актуальными до настоящего времени.
Диагностические критерии псориатического артрита (Mathies D., 1974):
- Поражение дистальных межфаланговых суставов пальцев.
- Одновременное поражение пястно-фалангового (плюснефалангового), проксимального и дистального межфаланговых суставов, «осевое поражение».
- Раннее поражение суставов стоп, в том числе большого пальца.
- Боли в пятках (подпяточный бурсит).
- Наличие псориатических бляшек на коже или типичное для псориаза изменение ногтей (подтверждается дерматологом).
- Псориаз у ближайших родственников.
- Отрицательные реакции на РФ.
- Характерные рентгенологические данные: остеолизис, периостальные наложения. Отсутствие эпифизарного остеопороза.
- Клинические (чаще рентгенологические) симптомы одностороннего сакроилеита.
- Рентгенологические признаки спондилита — грубые паравертебральные оссификаты.
Диагностическое правило: диагноз достоверен при наличии трех критериев, один из которых должен быть 5-м, 6-м или 8-м. При наличии РФ необходимо пять критериев, среди которых обязательно должны быть 9-й и 10-й.
Болезни суставов
В.И. Мазуров
Источник