Реактивный артрит и узловатая эритема
Артрит при узловатой эритеме
Поражение костно-суставной системы наблюдается у 50-70% больных узловатой эритемой, у части больных суставной синдром предшествует другим проявлениям заболевания.
Особенности развития узловатой эритемы с поражением суставов
- В основе развития заболевания лежит комплекс иммунных реакций, приводящих к воспалительным изменениям сосудов кожи и подкожно-жировой клетчатки и возникновению небольших узловых образований под кожей. При этом в 60% случаев наблюдается сочетание узловатой эритемы, артритов и саркоидоза или других заболеваний соединительной ткани.
- Нередко появлению узловатой эритемы с суставным синдромом предшествует инфекционное заболевание бактериальной, грибковой или вирусной природы, хронические заболевания органов пищеварения, патологии крови или онкологические заболевания.
- Провоцирующими факторами являются непереносимость ряда лекарственных препаратов, профессиональные факторы, а также переохлаждение, смена климата, стрессы, то есть любые процессы, ведущие к изменению иммунных реакций организма.
- Узловатая эритема может возникать в любом возрасте, но чаще – у подростков и молодых женщин. Обострения наиболее часто наблюдаются в холодное время года.
Особенности артрита при узловатой эритеме
Чаще всего при узловатой эритеме симметрично поражаются коленные и голеностопные суставы, реже – суставы верхних конечностей, мелкие суставы стоп и кистей.
Появление суставной симптоматики может предшествовать развитию типичных проявлений узловатой эритемы и проявляться в виде артралгии (болей в суставах) без видимых изменений суставов. Но у трети больных отмечается появление отечности суставов, скованность в них по утрам, болезненность при пальпации, наличие красноты (эритемы) и повышение температуры кожи над суставами, появление бурситов.
Более чем у половины больных эритемой суставные изменения возникают в лихорадочный период, когда уже имеется эритема (цвет пятен может варьировать от ярко-розового до красновато-синюшного) и плотные подкожные узлы от одного до пяти сантиметров диаметром, возвышающиеся над поверхностью кожи. В этот период больные ощущают слабость, отмечаются повышение температуры, боли в мышцах, симптомы интоксикации.
Такие проявления заболевания могут держаться от трех до шести недель, при этом симптомы артрита чаще всего стихают, восстанавливается нормальный вид суставов и их функция, остаточные изменения в суставах, как правило, отсутствуют. Но подкожные узлы могут сохраняться в течение нескольких месяцев.
И лишь в редких случаях, в пожилом возрасте или при наличии до узловатой эритемы сопутствующих заболеваний, возможен переход процесса в хронический артрит, который может обостряться каждый раз при рецидиве основного заболевания через несколько месяцев или лет.
Использованные источники: vitaportal.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Крапивница и ангиотек
Экзема остеопатия
Причины развития реактивного артрита, методы лечения и способы профилактики
Реактивный артрит – это инфекционное поражение опорно-двигательного аппарата, которое возникает вследствие распространения болезнетворных микроорганизмов из других очагов. Как правило, причиной становится инфекция кишечника или мочеполовой системы.
Согласно статистике, заболевание встречается примерно у 5 человек из 100 000. В основном оно развивается в возрасте 25-45 лет. Значительно чаще диагностируют эту патологию среди мужской половины населения, особенно формы, возникшие в результате перенесения инфекции из мочеполовых путей.
Но болезнь не ограничивается вышеуказанными возрастными рамками, и может возникнуть у детей или людей старше 45 лет. Она поражает любые структуры организма, однако, в большинстве случаев медики диагностируют реактивный артрит коленного сустава.
Эта патология характеризуется массой разнообразных симптомов, поэтому установить ее присутствие может лишь опытный специалист после ряда диагностических исследований. Именно поэтому необходимо как можно раньше обращаться за консультацией. Это даст возможность избежать некоторых осложнений.
Классификация
Реактивный артрит разделяют на две формы:
- Урогенитальный, или мочеполовой. Характеризуется спорадическими вспышками, то есть возникает только у одного человека из определенного окружения.
- Постэнтероколитический. Развивается одновременно у нескольких человек или всей группы, ограниченной совместными условиями проживания, работы и т. д. Чаще всего причиной становится нарушение гигиенических и санитарных правил.
Обе формы заболевания проявляются схожими симптомами.
Причины
Возбудителями болезни считаются сальмонеллы, шигеллы, иерсинии, кампилобактерии, некоторые штаммы хламидий. Также существует гипотеза о том, что вызвать реактивный артрит может гонорейная палочка, микоплазма, клостридия, уроплазма. Однако, в данный момент она является не нашла подтверждения.
У 30% больных удается выявить хламидию. Как правило, это молодые люди, склонные к беспорядочной половой жизни без применения барьерных контрацептивов. В большинстве случаев этот микроорганизм живет в ассоциации с другими возбудителями. Хламидийная инфекция также может стать причиной орнитоза, венерической лимфогранулемы, интерстициальной пневмонии, трахомы.
Исходя из вышесказанного, можно сделать вывод, что вызвать реактивный артрит может любая инфекционная болезнь мочеполовой системы, кишечника, а иногда и других внутренних органов.
Механизм развития
Распространения возбудителей в другие органы происходит при поглощении их дендритными клетками и макрофагами. При исследовании синовиальной жидкости и ликвора можно обнаружить жизнеспособные микроорганизмы, которые способны размножаться.
Иммунная система воспринимает их, как угрозу, и запускает ряд защитных реакций, в результате которых начинается выработка антител и признаки присутствия воспалительного процесса в пораженных тканях.
Симптомы
Для этой патологии характерно острое начало. Как правило, первые симптомы появляются на 3-45 день после поражения кишечника или мочеполовой системы, что и становиться причиной развития. Больного беспокоит боль и отечность, которая локализуется в области поражения.
Чаще всего реактивный артрит поражает суставы нижних конечностей. Реже в воспалительный процесс втягивается локтевой, запястный, суставы фаланг пальцев и позвоночные соединения. Также патологические проявления могут распространяться на сухожилья и связки.
Заболевание характеризуется асимметричностью поражения суставов. В большинстве случаев врачи диагностируют олиго- или моноартриты. Наряду с проявлениями непосредственно в области суставов пациента могут беспокоить такие проблемы, как конъюнктивит, баланит, узловатая эритема, кератодермия, афтозный стоматит. Развиваются они также из-за проникновения в организм инфекционного агента.
Нередко ревматоидный артрит приводит к возникновению дактилита одного или нескольких пальцев. В результате фаланги подвергаются сосискообразной деформации. Причиной таких изменений становится воспаление периостальной кости и периартикулярных структур.
Воспалительный процесс, распространяющийся на связки стопы, приводит к развитию плоскостопия, или «гонорейной стопы».
При распространении ревматоидного артрита на суставы верхних конечностей заболевание протекает менее агрессивно. В подобных случаях воспалительные изменения имеют слабовыраженный характер и, как правило, не приводят к развитию деформаций.
Также данная патология сопровождается развитием энтезопатии, которая проявляется в виде симфизита, синдрома передней грудной клетки или трохантерита.
Если причиной становится инфекция мочеполовой системы, больного беспокоят симптомы, характерные для уретрита, простатита у мужчин, цистита, кольпита и эндометрита у женщин. При этом наблюдаются частые позывы к опорожнению мочевого пузыря и боль.
Очень важно своевременно провести лечение реактивного артрита, так как при его отсутствии возможен переход в хроническую форму и склонность к частым рецидивам.
Вышеперечисленная симптоматика характерна для острой формы и проявляется в первые полгода после возникновения заболевания. При переходе в хронический процесс в большинстве случаев наблюдается поражение суставов нижних конечностей, признаки сакроилеита. Эта форма плохо поддается лечению.
Характерным симптомом реактивного артрита является лихорадка по гектическому типу. Также больные склонны к быстрой потере в весе без видимых причин, анорексии, повышенной утомляемости. Около 10% пациентов ощущают изменения в сердечно-сосудистой системе. При исследовании можно обнаружить вальвулит, аортит, кардит.
Диагностика
Так как специфические признаки для такой болезни, как реактивный артрит, не характерны, диагноз устанавливается путем исключения иных патологий. Сначала врач детально изучает анамнез пациента и жалобы. Обязательно назначается общий и биохимический анализ крови, мочи, мазок из уретры, цервикального канала у женщин. Кроме этого, могут быть назначены следующие методы диагностики:
- Реакция прямой иммунофлюоресценции.
- Посев кала для выявления патологической микрофлоры.
- МРТ и КТ.
- Фиброколоноскопия.
- Ректороманоскопия.
- Рентгенологическое исследование пораженных суставов.
- Полимеразная цепная реакция.
- Культуральный метод.
- Серологическое исследование.
Лечение
Лечение реактивного артрита состоит из санирования первичного очага инфекции, который стал причиной заражения, подавления воспалительного процесса в суставах, реабилитации.
Обязательно назначаются антибактериальные средства с учетом чувствительности к ним возбудителей. Принимаются они длительный период, около 28 дней. Объясняется это проникновением микроорганизмов внутрь клеток, что значительно затрудняет процесс лечения.
При медикаментозной терапии используют такие группы антибиотиков:
- Макролиды: кларитромицин, азитромицин, рокситромицин.
- Фторхинолоны: офлоксацин, перфлоксацин, ципрофлоксацин, ломефлоксацин.
- Тетрациклины: доксициклин.
После приема медикаментов назначается микробиологическое исследования для установления эффекта. При его отсутствии пациенту назначают повторный курс антибиотиков другой группы.
Если реактивный артрит вызван хламидийной инфекцией, половой партнер больного также принимает антибактериальные препараты на протяжении 14 дней.
Для ликвидации воспалительного процесса в суставах применяют нестероидные противовоспалительные препараты. В тяжелых случаях может быть назначено введение глюкокортикостероидов непосредственно в полость пораженного сустава. При неэффективности вышеперечисленных средств используют лекарства, влияющие на иммунную систему.
Прогноз
Реактивный артрит характеризуется благоприятным прогнозом. Как правило, избавиться от него удается в течение 6 месяцев без дальнейших рецидивов. Треть больных отмечает повторные вспышки заболевания с проявлениями поражения суставов. Около 25% пациентов страдают от хронической формы этой патологии. Прогрессирование происходит медленно.
Только в 5% случаев наблюдается тяжелое течение, которое требует лечения на протяжении многих лет. При этом суставы подвергаются значительным деструктивным изменениям.
Профилактика
Предотвратить развитие реактивного артрита можно, придерживаясь следующих рекомендаций:
- Употреблять только качественные продукты питания.
- Вести здоровый способ жизни.
- Избегать случайных половых связей, при возникновении таковых необходимо пользоваться барьерными методами контрацепции (презервативы).
- Придерживаться правил личной гигиены.
- Своевременно обращаться за медицинской помощью.
Реактивный артрит – тяжелая патология, требующая длительного лечения. Поэтому следуйте рекомендациям касательно профилактики, чтобы предотвратить развитие подобной проблемы.
Использованные источники: feetinfo.ru
СТАТЬИ ПО ТЕМЕ:
Крапивница зрения
Крапивница на желудке
Просмотр полной версии : недифференцированный артрит и узловатая эритема
Добрый день. Помогите пожалуйста разобраться с диагнозом и лечением.
Женщина 30 лет, рост 175 см, вес 85. Примерно в последних числах апреля начались боли в стопе-было больно наступать на левую ногу, связала с неудобной обувью. Потом начались боли во второй ноги в том же месте, внешняя сторона стопы, от мизинца к пятке, примерно посередине. Посетила хирурга, мне сказали что «я наверное походила много» и от это «от плоскостопия». Сменила обувь, но лучше не становилось. Стали опухать голеностопные суставы, они стали малоподвижны, при движении в суставе боль, вокруг сустава покраснения кожи. Одновременно с болью ниже правого колена появилось красное пятно, при пальпации внутри шишка, при ощупывании болезненная, горячая, в покое не беспокоит. Через неделю после первой, рядом появилась вторая, также около колена. Также есть ощущения что болят связки под коленками, как будто я занималась растяжкой(чего не было) и мышцы голени как после физ нагрузки(тоже не было-20 мин пешком до работы и обратно) )
В это же время, появилась боль в правом же колене, через пару дней в правом локте+боли в связках в локте(как после того как несешь тяжелую сумку какое-то время, боль в связках не проходит даже после обезболивающего, боль в суставе проходит), в лучезапястных суставах, появилась 3ья шишка около запястья правой руки.
Сдала анализ крови, прикрепляю картинку.
На данный момент уже 8 дней ужасно болят и опухаютотекают голеностопные суставы, иногда ощущение жжения внутри, пульсирующая боль, только в ногах, боль в ногах сильная- не могу ходить на работу, не могу встать на ноги, также боль в колене и локте, без отекания и опухания, температура 37,7-37,4 в течение дня(и утром и вечером), утром «не разогнуться» минут 20, но боль в ногах сильнее при этом, 3 шишки-2 ниже колена(постаралась сфотографировать, не очень удобно [Ссылки могут видеть только зарегистрированные и активированные пользователи] ), 3ья на запястье.
Сходила с анализами к ревматологу-недифференцированный артрит и узловатая эритема. Назначения-нимесил 2 раза в сутки, супрастин 2 раза в сутки, Аскорутин 2 раза в сутки, дали направление в Ревмоцентр на дальнейшее обследование(пытаюсь попасть) ).
Нимесил пью уже 6 дней, до этого пила Найз около 7 дней, улучшения нет. Не актуален ли антибиотик? Верен ли диагноз?
Очень жду помощи.
Заранее спасибо.
Не актуален ли антибиотик? Верен ли диагноз?
Текущий рабочий диагноз скорее всего верен — т.е. сомнений в наличии узловатой эритемы нет, стоит также поверить ревматологу в плане наличия артрита. Но причина узловатой эритемы и артрита пока не установлены и требуется дополнительное обследование.
Перечень причин узловатой эритемы и артрита довольно длинный и вряд ли имеет смысл весь его приводить. Часто причиной узловатой эритемы является стрептококковая инфекция и в этом контексте Ваш вопрос об атибиотиках понятен — но в отсутствие признаков активной стрептококковой инфекции лечение антибиотиками не показано, поскольку не дает положительного эффекта у большинства больных. Тем не менее, обследование на наличие стрептококковой инфекции (АСЛ-О в динамике через 2-4 недели) необходимо. Также необходимо выполнение ретгенографии органов грудной клетки и ряда обследований — поэтому попасть в ревмоцентр следует обязательно. Часть обследований вполне можно пройти и в условиях поликлиники, поэтому можно проявить настойчивость в общении с поликлиническим врачом-ревматологом.
Важным представляется уточнить возможность беременности (как возможную причину узловатой эритемы) и прием пероральных контрацептивов, а также наличие жалоб со стороны желудочно-кишечного тракта.
Текущий рабочий диагноз скорее всего верен — т.е. сомнений в наличии узловатой эритемы нет, стоит также поверить ревматологу в плане наличия артрита. Но причина узловатой эритемы и артрита пока не установлены и требуется дополнительное обследование.
Перечень причин узловатой эритемы и артрита довольно длинный и вряд ли имеет смысл весь его приводить. Часто причиной узловатой эритемы является стрептококковая инфекция и в этом контексте Ваш вопрос об атибиотиках понятен — но в отсутствие признаков активной стрептококковой инфекции лечение антибиотиками не показано, поскольку не дает положительного эффекта у большинства больных. Тем не менее, обследование на наличие стрептококковой инфекции (АСЛ-О в динамике через 2-4 недели) необходимо. Также необходимо выполнение ретгенографии органов грудной клетки и ряда обследований — поэтому попасть в ревмоцентр следует обязательно. Часть обследований вполне можно пройти и в условиях поликлиники, поэтому можно проявить настойчивость в общении с поликлиническим врачом-ревматологом.
Важным представляется уточнить возможность беременности (как возможную причину узловатой эритемы) и прием пероральных контрацептивов, а также наличие жалоб со стороны желудочно-кишечного тракта.
Добрый день, спасибо за ответ.
Беременности в данный момент нет(менструация регулярная, или надо сделать тест все-таки? ).
Контрацептивы не принимаю.
ЖКТ-на фоне приема найза и нимесила стул участился, стал более мягкий, ранее наоборот случались запоры, болей в ЖКТ нет и не было, давно, больше 10 лет назад, в подростковом возрасте диагностировали дискенезию желчевыводящих путей и гастродуоденит. К сожалению детская карта не сохранилась, не могу точно сказать, это по памяти мамы).
Сейчас меня беспокоит, что прием Нимесила не устраняет боль, вообще никакого улучшения нет, глобального, боль снимается до уровня терпимой-или это нормально, пока не выяснена причина артрита и эритемы и не назначено лечение?
Голеностопные суставы сильно отечные, кожа красная, подвижность ограничена. Разумно ли увеличить Нимесил до 3х раз в день?
Рентген грудной клетки-чтобы исключить саркаидоз? 2 месяца назад, февраль 2014, был бронхит с подозрением на воспаление легких. дыхание со слов терапевта было очень жесткое, была сделана флюорография, патологий не выявлено, остался диагноз бронхит и назначен Амоксиклав, я его пропила.
Сегодня консультируюсь с еще одним ревматологом, завтра иду в ревмоцентр. Поликлиничный ревматолог из доп обследований дал только направление на анализ мочи(сдала), про рентген врач сказала, что не имеет смысл делать рентген 2хнедельному артриту.
Использованные источники: forums.rusmedserv.com
загрузка…
Источник
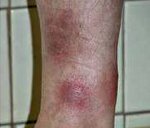
Узловатая эритема — воспалительное поражение кожных и подкожных сосудов, имеющее аллергический генез и проявляющееся образованием плотных болезненных полушаровидных воспалительных узлов различного размера. Наиболее часто процесс локализуется на симметричных участках нижних конечностей. Диагностика узловатой эритемы основана на данных дерматологического осмотра, лабораторных исследований, рентгенографии легких, заключении пульмонолога, ревматолога и других специалистов. Терапия узловатой эритемы включает ликвидацию очагов инфекции, антибиотикотерапию, общую и местную противовоспалительную терапию, экстракорпоральную гемокоррекцию, применение ВЛОК и физиотерапии.
Общие сведения
Название «узловая эритема» было введено британским дерматологом Робертом Вилланом в 1807г. Долгое время заболевание считалось специфической нозологической единицей. Позже в дерматологии были проведены исследования, которые доказали, что узловая эритема является одним из вариантов аллергического васкулита. В отличие от системных васкулитов узловая эритема характеризуется локальным поражением сосудов, ограниченным преимущественно нижними конечностями.
Заболеванию узловой эритемы подвержены люди любой возрастной категории, но наиболее часто она наблюдается у пациентов в возрасте 20-30 лет. До пубертатного периода распространенность узловой эритемы одинакова среди мужчин и женщин, после периода полового созревания заболеваемость у женщин в 3-6 раз выше, чем у мужчин. Характерен рост случаев узловатой эритемы в зимне-весенний период.
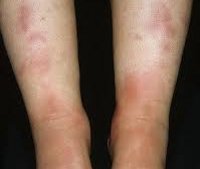
Узловатая эритема
Причины узловатой эритемы
Основной причиной сенсибилизации организма с развитием узловатой эритемы являются различные инфекционные процессы в организме. В первую очередь это стрептококковые инфекции (ангина, скарлатина, острый фарингит, стрептодермия, рожа, отит, цистит, ревматоидный артрит и др.) и туберкулез, менее часто — иерсиниоз, кокцидиомикоз, трихофития, паховый лимфогранулематоз. Заболевание может возникать и по причине медикаментозной сенсибилизации. Наиболее опасными в этом плане лекарствами являются салицилаты, сульфаниламиды, йодиды, бромиды, антибиотики и вакцины.
Нередко узловая эритема сопутствует саркоидозу. К более редким неинфекционным причинам ее развития относят болезнь Бехчета, язвенный колит, воспалительные заболевания кишечника (болезнь Крона, колит, парапроктит), онкологическая патология, беременность. Наблюдаются семейные случаи узловатой эритемы, связанные с наследственной предрасположенностью к сенсибилизации организма инфекционными или другими агентами. К развитию узловой эритемы с хроническим течением предрасположены пациенты с сосудистыми нарушениями (варикоз, атеросклероз сосудов нижних конечностей), аллергическими заболеваниями (поллиноз, бронхиальная астма, атопический дерматит) или очагами хронической инфекции (тонзиллит, синусит, пиелонефрит).
Симптомы узловатой эритемы
Типичным проявлением узловатой эритемы являются плотные узлы, расположенные в нижних отделах дермы или в подкожной клетчатке. Диаметр узлов варьирует от 5 мм до 5 см. Кожа над ними гладкая и окрашена в красный цвет. Элементы узловатой эритемы несколько возвышаются над общим уровнем кожи, их границы размыты из-за отечности окружающих тканей. Быстро вырастая до определенного размера, узлы перестают увеличиваться. Болевой синдром у пациентов с узловатой эритемой может иметь различную выраженность и отмечается не только при пальпации узлов, но и спонтанно. Зуд отсутствует. Уже через 3-5 дней начинается разрешение узлов, которое проявляется их уплотнением и не сопровождается распадом. Характерным для узловатой эритемы является изменение окраски кожи над узлами, что напоминает процесс разрешения синяка. Первоначально красная она становиться бурой, а затем синюшной, зеленоватой и желтой.
Наиболее типичная локализация узлов при узловатой эритеме — это передняя поверхность голеней. Чаще наблюдается симметричность поражения, но возможен односторонний или единичный характер высыпаний. Элементы узловатой эритемы могут встречаться везде, где есть подкожная жировая клетчатка: на бедрах, икрах, ягодицах, предплечьях, лице и даже эписклере глазного яблока.
В большинстве случаев узловая эритема имеет острое начало и сопровождается лихорадкой, анорексией, общим недомоганием, ознобами. Примерно у 2/3 пациентов отмечаются артропатии: боли в суставах (артралгии), болезненность при прощупывании, скованность по утрам. У 1/3 больных узловатой эритемой субъективные симптомы сопровождаются объективными признаками воспаления в суставе (артрита): отечность и покраснение кожи в области сустава, повышение местной температуры, наличие внутрисуставного выпота. Суставной синдром при узловатой эритеме характеризуется симметричным поражением крупных суставов. Возможна отечность мелких суставов стоп и кистей. Общая симптоматика и артропатии могут на несколько дней опережать появление кожных элементов.
Как правило, в течение 2-3 недель происходит полное разрешение узлов узловатой эритемы. На их месте может наблюдаться временная гиперпигментация и шелушение. Одновременно с кожной симптоматикой проходит и суставной синдром. В общей сложности острая форма узловатой эритемы длится около 1 месяца.
Значительно реже узловатая эритема имеет упорно рецидивирующее хроническое течение. Обострения заболевания проявляются появлением небольшого количества единичных синюшно-розовых узлов плотной консистенции, которые сохраняются в течение нескольких месяцев. Кожные проявления могут сопровождаться хронической артропатией, протекающей без деформации суставов.
Диагностика узловатой эритемы
Изменения в данных лабораторных исследований при узловатой эритеме носят неспецифический характер. Однако они позволяют дифференцировать заболевание от других нарушений, выявить его причину и сопутствующую патологию. В клиническом анализе крови в остром периоде или при рецидиве хронической узловатой эритемы наблюдается нейтрофильный лейкоцитоз и повышенное СОЭ. Бакпосев из носоглотки часто выявляет наличие стрептококковой инфекции. При подозрении на иерсиниоз производят бакпосев кала, для исключения туберкулеза — туберкулинодиагностику. Выраженный суставной синдром является показанием к консультации ревматолога и исследованию крови на ревматоидный фактор.
В затруднительных случаях для подтверждения диагноза узловатой эритемы дерматолог назначает биопсию одного из узловых образований. Гистологическое изучение полученного материала выявляет наличие воспалительного процесса в стенках мелких артерий и вен, в междольковых перегородках на границе дермы и подкожной клетчатки.
Определение этиологического фактора узловатой эритемы, сопутствующих очагов хронической инфекции или сосудистых нарушений может потребовать консультации пульмонолога, инфекциониста, отоларинголога, сосудистого хирурга, флеболога и др. специалистов. С этой же целью при диагностике узловатой эритемы могут быть назначены: риноскопия и фарингоскопия, КТ и рентгенография легких, реовазография нижних конечностей, УЗДГ вен нижних конечностей и т. п. Проведение рентгенографии легких направлено на выявление сопутствующего саркоидоза, туберкулеза или иного процесса в легких. При этом часто встречающимся, но не обязательным рентгенологическим спутником узловатой эритемы является одно- или двустороннее увеличение лимфатических узлов корня легкого.
Дифдиагностику узловатой эритемы проводят с индуративной эритемой при кожном туберкулезе, мигрирующим тромбофлебитом, панникулитом, узелковым васкулитом, образующимися при сифилисе гуммами.
Лечение узловатой эритемы
Эффективность терапии узловатой эритемы во многом зависит от результатов лечения причинной или сопутствующей патологии. Производится санация хронических очагов инфекции, системная антибиотикотерапия, десенсибилизирующая терапия. Для купирования воспалительных явлений и снятия болевого синдрома при узловатой эритеме назначают нестероидные противовоспалительные: диклофенак, ибупрофен и др. Применение методов экстракорпоральной гемокоррекции (криоафереза, плазмафереза, гемосорбции) и лазерного облучения крови (ВЛОК) способствует скорейшему регрессу симптомов узловатой эритемы.
Местно применяют противовоспалительные и кортикостероидные мази, на область воспаленных суставов накладывают повязки с димексидом. Из физиотерапевтических методов хорошим эффектом при узловатой эритеме обладают УФО в эритемных дозах, магнитотерапия, лазеротерапия, фонофорез с гидрокортизоном на область воспалительных узлов или пораженных суставов.
Наибольшие трудности в лечении возникают при развитии узловатой эритемы на фоне беременности, так как в этот период многие лекарственные средства противопоказаны.
Источник


