Реактивный артрит неясной этиологии
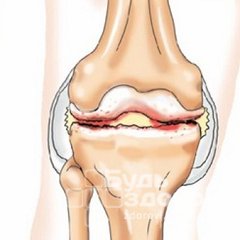
Реактивный артрит (или артропатия) – это воспалительное заболевание, характеризующееся различного рода системными реакциями организма и ассиметричным поражением суставов, сухожильной ткани, слизистых оболочек и кожных покровов, ногтей, лимфатических узлов.
Недуг относится к группе серонегативных спондилоартритов и развивается на фоне ранее перенесенной внесуставной инфекции или одновременно с ней. В большинстве случаев реактивная артропатия ассоциируется с воздействием на организм инфекционных агентов, провоцирующих персистирующую кишечную инфекцию или хламидиоз (иначе урогенитальную хламидийную инфекцию – инфекционное заболевание, передающееся половым путем и вызванное хламидиями). Однако реактивный артрит способен развиться и как реакция на инфекцию дыхательных путей, вызванную хламидиями или микоплазмами.
В тех случаях, когда поражение суставов сочетается с конъюнктивитом (воспалением слизистой оболочки глаз) и поражениями урогенитального тракта, заболевание диагностируется как «синдром Рейтера».
Артрит в реактивной форме, если он является следствием инфекции мочеполовой системы, преимущественно поражает мужчин молодого возраста, ведущих активную половую жизнь. А вот на фоне кишечных инфекций шансы заболеть у мужчин и женщин приблизительно одинаковые.
Как и прочие болезни суставов, реактивный артрит у детей является довольно частой патологией и отмечается у 80-90 несовершеннолетних из стотысячной популяции (то есть примерно в два раза чаще, чем у взрослых). Причем заболевание в основном развивается у мальчиков.
Причины реактивного артрита
Реактивный артрит – это заболевание с неясной этиологией. Тем не менее медицинские исследования подтверждают гипотезу о том, что в основе недуга лежит генетическая предрасположенность в сочетании с негативным воздействием множества других факторов.
Свидетельством того, что патология во многом обусловливается генетической предрасположенностью, служит ее тесная взаимосвязь с антигеном HLA-B27, который является основным иммуногенетическим маркером высокой предрасположенности к развитию серонегативных спондилоартритов.
Реактивный артрит может быть следствием инфекционных заболеваний, вызванных рядом бактерий мочеполовой системы, а также возбудителями кишечных инфекций. Среди представителей патогенных микроорганизмов, относящихся к первой группе, причиной болезни наиболее часто являются уреаплазмы и хламидии. Ко второй группе относятся энтеробактерии, иерсиния, шигелла, кампилобактер.
Чаще всего заражение происходит во время полового акта. В особенности в тех случаях, когда возбудителем заболевания является генитальная инфекция. Однако не исключается также возможность заражения контактно-бытовым путем (например, при пользовании одними предметами обихода с человеком-носителем инфекции) и воздушно-капельным путем.
Реактивный артрит у детей чаще всего является следствием контакта с дворовыми животными (кошками и собаками, птицами). Иногда возбудитель попадает в детский организм с пищей, через грязные руки, какие-либо предметы или через воздух, а в отдельных случаях микроорганизмы (например, хламидия) передаются ребенку от инфицированной матери еще в период внутриутробного развития.
Симптомы реактивного артрита
Реактивный артрит в подавляющем большинстве случаев характеризуется острым началом и проявляется следующими симптомами:
- Повышенной температурой тела;
- Общим ухудшением состояния;
- Слабостью и упадком сил.
Симптомы реактивного артрита проявляются, как правило, спустя 14-28 дней после перенесенной кишечной или венерической инфекции. Первым признаком заболевания является развитие у пациента уретрита, характеризующегося:
- Частыми позывами к мочеиспусканию;
- Болезненностью мочеиспускания;
- Ощущением жжения в момент мочеиспускания;
- Выделением гноя из пиурия (мочеиспускательного канала);
- Покраснением и слипанием краев пиурия.
Далее возможны проявления конъюнктивита:
- Покраснение слизистой глаз;
- Слезотечение;
- Резь в глазах;
- Вязкие непрозрачные выделения из глаз желтоватого или серого цвета (однако этот признак конъюнктивита присутствует не всегда, у некоторых пациентов, напротив, отмечается сухость инфицированного глаза и окружающих его тканей);
- Слипание век (в особенности после сна);
- Ощущение присутствия инородного тела в глазу и т.д.
Следует отметить, что в типичных случаях реактивного артрита признаки конъюнктивита и уретрита являются слабовыраженными.
Артрит проявляется в последнюю очередь. Причем чаще всего первыми поражаются 1-2 сустава нижних конечностей. Это могут быть тазобедренные, коленные, голеностопные, пяточные, суставы пальцев и т.д. Однако иногда отмечается также поражение суставов на руках.
Особенностью реактивной артропатии является то, что она сопровождается воспалением тканей суставов, на фоне которого у пациента появляется отечность, а кожа меняет цвет на синюшно-багровый. При этом воспалительный процесс довольно часто распространяется на участки прикрепления сухожилий к костям. Ярко выраженная отечность и болезненность суставов является причиной нарушения их функции, а также развития вертебралгии.
Симптомы реактивного артрита могут наблюдаться от трех месяцев до года, после чего отмечается обратный процесс развития клинических проявлений заболевания. Главной опасностью, которую таит в себе этот недуг, является то, что очень высока вероятность его рецидивирования. Воспаление переходит в хроническую форму, а патологический процесс при этом с каждым разом охватывает все большее количество суставов.
Течение реактивного артрита у детей имеет свои особенности. Так, поражение слизистой глаз и признаки уретрита возникают зачастую на несколько лет раньше появления признаков артрита. Причем поражения мочеполовой системы более выражены, чем у взрослых, а симптомы воспаления суставов, наоборот, сопровождаются менее интенсивными болями. Несмотря на то что заражение половым путем, как правило, исключено, к основным проявлениям недуга часто присоединяются воспаления половых органов.
Лечение реактивного артрита
Основной целью лечения реактивного артрита является устранение первичного очага инфекции в кишечном тракте или мочеполовой системе организма. Поэтому одной из первых задач является выявление конкретной бактерии-возбудителя. Помимо этого, выясняют и ее чувствительность к воздействию лекарственных препаратов.
Бактериальные инфекции требуют лечения с применением антибиотиков. Для купирования воспалительного процесса, которым сопровождается реактивный артрит, прибегают к нестероидным препаратам противовоспалительного действия. Снять проявления кожной сыпи и воспаления слизистой глаз помогают стероидные лекарства.
Лечение реактивного артрита в хронической форме дополняют также комплексом упражнений лечебной физкультуры.
Источник
Что такое реактивный артрит?
Реактивный артрит – это воспалительное негнойное заболевание суставов, которое развивается после острой кишечной или мочеполовой инфекции.
Как часто встречается реактивный артрит?
Среди ревматических болезней реактивный артрит является самым распространенным заболеванием. Его распространенность составляет 86,9 человек на 100 тысяч детей. Чаще всего заболевают мальчики-подростки и молодые мужчины.
Почему возникает реактивный артрит?
Одной из наиболее частых причин развития реактивных артритов является хламидийная инфекция. В детском возрасте хламидийные артриты составляют до 80%. Дети и взрослые могут заражаться хламидиями при контакте с людьми – носителями инфекции, с также от животных (кошек, собак), птицы. Заражение происходит воздушно-капельным, воздушно-пылевым, половым, контактно-бытовым путем, а также во время прохождения плода через инфицированные родовые пути матери.
Вторыми по частоте встречаемости возбудителями реактивного артрита являются кишечные микроорганизмы. К возбудителям кишечного реактивного артрита относят иерсинии, сальмонеллы, шигеллы, кампилобактер.
Как проявляется реактивный артрит?
Обычно при расспросе больного можно выяснить, что за 1-3 недели до появления суставных проявлений больной перенес ОРЗ, кишечное расстройство или отмечались нарушения мочеиспускания (болезненность, учащение мочеиспусканий). Сам реактивный артрит начинается остро, повышается температура, ухудшается общее состояние. Поражаются крупные суставы нижних конечностей — коленные, голеностопные, пяточные, плюснефаланговые и межфаланговые, реже суставы рук.
Чаще всего воспаляются суставы нижних конечностей, особенно пальцев стоп, где также развивается отек, распространяющийся на весь палец, и синюшная или багрово-синюшная окраска кожи (палец становится похожим на сосиску или редиску). Помимо артритов, характерно развитие энтезопатий — воспаления сухожилий в местах их прикрепления к костям, особенно часто в пяточной области. У некоторых больных возможно появление болей в области позвоночника. Во многих случаях реактивный артрит непродолжителен (от нескольких дней до нескольких недель), проходит на фоне лечения, но у некоторых больных может стать хроническим.
При болезни Рейтера — типичной форме реактивного артрита, наряду с суставными проявлениями отмечаются признаки уретрита и поражения глаз (конъюнктивит и более тяжелые формы).
Варианты поражение глаз при болезни Рейтера могут быть следующими: конъюнктивит (воспаление конъюнктивы глаза) — чаще всего не гнойный, с необильным отделяемым, быстро проходящий; рецидивирующий иридоциклит (воспаление радужки и реснитчатого тела) – разновидность увеита с благоприятным течением; панувеиты (воспаление всех слоев сосудистой оболочки глаза – радужки, ресничатого тела, хориоидеи) с отслойкой сетчатки, вплоть до потери зрения.
Для увеита характерно покраснение глаз, светобоязнь, слезотечение, проходящее снижение или затуманивание зрения, изменением цвета глаза, изменение формы и величины зрачка.
Внесуставные проявления характеризуются поражением кожи чаще в виде сыпи, слизистых оболочек полости рта (стоматит), сердца, периферической нервной системы (неврит); кожи (куратодермия).
Опасен ли реактивный артрит?
Прогноз для жизни и длительного сохранения функциональной способности в целом благоприятный.
Факторами неблагоприятного прогноза при реактивном артрите считаются: частые обострения суставного синдрома, наследственная предрасположенность к ревматическим заболеваниям, носительство HLA-B27 антигена, неэффективность противовоспалительной и антибактериальной терапии.
Смертельные исходы при реактивном артрите встречаются редко, основная причина – развитие осложнений, в частности поражение сердца (кардит, миокардит).
Для уменьшения риска развития осложнений и предотвращения перехода острого течения реактивного артрита в хронический необходимо своевременное и адекватное лечение инфекционного процесса воспалительного процесса, что требует постоянного наблюдения врача- ревматолога.
Как диагностируют реактивный артрит?
Диагноз болезни Рейтера или реактивного артрита ставится на основании данных о предшествующей инфекции, анализа особенностей клинической картины, данных лабораторных и инструментальных методов обследования и результатов на наличие возбудителя.
Какие существуют методы лечения реактивного артрита?
Целью лечения при реактивном артрите является ликвидация инфекционного агента, излечение или достижение стойкой клинико-лабораторной ремиссии.
Лечение больного реактивным артритом должно проводиться в условиях специализированного стационара. Лечение реактивного артрита консервативное и включает в себя использование антибактериальных препаратов, нестероидных противовоспалительных средств, по показаниям глюкокортикоидов. В период стихания острых воспалительных явлений показаны ЛФК, массаж.
Одним из основных методов лечения является назначение антибактериальных препаратов. Так как хламидия является микроорганизмом с особым типом жизнедеятельности, то выбор антибактериальных препаратов ограничен. К таким антибиотикам относятся макролиды, тетрациклины и фторхинолоны.
Однако, тетрациклины и фторхинолоны достаточно токсичны, обладают побочными эффектами, которые ограничивают их применение в детской практике. В связи с этим наиболее часто для лечения хламидиоза у детей используются макролиды. У детей старше 8 лет возможно использование тетрациклинов.
Терапия антибиотиком более эффективна в острой стадии синдрома Рейтера.
При затяжном и хроническом течении реактивного артрита терапия антибиотиками оказывается недостаточно эффективной.
У больных с хроническим течением реактивного артрита иммунная система функционирует неадекватно, патологические реакции преобладают над защитными. Учитывая эти особенности, для лечения хронического хламидийного артрита используют различные иммуномодулирующие средства. Однако, их применение должно быть чрезвычайно аккуратным, только по назначению врача.
Для лечения реактивных артритов хламидийной этиологии у детей разработаны и схемы терапии с использованием Тактивина, глюкозаминилмурамилдипептид, N-окси поли-1,4-этиленпиперазина. Назначение иммуномодуляторов стимулирует защитные свойства организма и повышает общую сопротивляемость.
Назначение антибиотиков и иммуномодуляторов, не решает общей проблемы лечения реактивного артрита. Так как исчезновение хламидий из мочеполовых органов еще не означает полного излечения. Компоненты (антигены) микроорганизмов сохраняются дольше, чем сам возбудитель. Необходимы контрольные исследования через один, два, три месяца после окончания лечения. При необходимости возможны повторные курсы антибиотиков и иммуномодуляторов. Принять решение о необходимости повторного курса может принять только врач.
Всем детям с реактивным артритом, у которых выявляются антитела к бактериям кишечной группы в диагностических титрах или при бактериологическом обследовании кала высеваются бактерии кишечной группы, целесообразно проведение антибактериальной терапии. Препаратами выбора являются аминогликозиды.
Кроме терапии направленной на ликвидацию инфекции, назначается симптоматическая терапия.
Нестероидные противовоспалительные препараты. Назначаются с целью уменьшения болевого синдрома всем пациентам. Препараты назначаются на острый период. Доза препарата рассчитывается в зависимости от возраста и веса больного.
Стероидные противовоспалительные препараты. Наиболее мощным и быстрым противовоспалительным эффектом обладают глюкокртикостероиды. Они являются препаратами выбора при необходимости быстро купировать активность заболевания, болевой синдром, развивающиеся осложнения. Основной путь введения глюкокортикоидов при реактивном артрите – внутрисуставно.
Иммуноподавляющие препараты. При непрерывном обострении суставного синдрома, наличии энтезопатий, ограничении подвижности позвоночника (ребенок не достает кончиками пальцев рук до пола более 15см), воспалительных изменений в анализах крови и неэффективности стандартной терапии, — показано назначение иммуноподавляющих препаратов. Препаратом выбора является Сульфасалазин. Назначается и отменяется только врачом. Лечение проводится длительно (годами), под контролем показателей общего и биохимического анализов крови для предотвращения развития побочных эффектов.
Первичная профилактика – не разработана. Основная направленность — предупреждение развития заболевания:
- Здоровый образ жизни
- Санация очагов инфекции.
- Соблюдение правил личной гигиены
- Лечение родителей от хламидиоза
- Иммуногенетическое консультирование и выявление родителей носителей HLA-B27 антигена
- Планирование семьи
Вторичная профилактика – предупреждение рецидивов заболевания
- Здоровый образ жизни
- Соблюдение правил личной гигиены
- Ранее обращение к врачу
- Выполнение рекомендаций врача-ревматолога
- Не заниматься самолечением
Источник
Реактивные
артриты (РеА)
– стерильные «негнойные» артриты,
развивающиеся в ответ
на внесуставную инфекцию, при которой
предполагаемый этиологический
инфекционный агент не выделяется из
сустава при использовании обычных
питательных сред
В
настоящее время к РеА относятся только
артриты, связанные с кишечной и мочеполовой
инфекцией и ассоциированные с АГ HLA
В27.
Этиология
РеА:
а)
постэнтероколитические РеА: иерсинии
– наиболее частая причина, сальмонеллы,
шигеллы, кампилобактер, клостридия
б)
урогенитальные РеА: хламидии серотипов
Д-К, уреаплазма
Патогенез:
генетическая предрасположенность к
чрезмерному иммунному ответу организма
на микробные АГ, циркулирующие в крови
и персистирующие в синовиальной жидкости
—> образование АТ к АГ МБ с последующим
формированием иммунных комплексов —>
отложение иммунных комплексов в
синовиальной оболочке —> иммунное
воспаление суставов.
Общие
диагностические признаки реактивных
артритов:
1.
Предшествующие или одновременно
развившиеся уретрит или диарея.
2.
Поражение глаз (конъюнктивит, ирит)
3.
Асимметричный артрит нижних конечностей
(как правило, поражаются коленные,
голеностопные суставы и суставы пальцев
стоп, причем процесс носит моно- или
олигоартикулярный характер)
4.
Сосискообразная дефигурация пальцев
стоп.
5.
Частое
поражение ахиллова сухожилия и
подошвенного апоневроза с выраженными
болями.
6.
Артрит большого пальца стопы, боль и
припухлость в области пяток.
7.
Отсутствие РФ в крови.
8.
Наличие HLA B27.
9.
Асимметричный сакроилеит.
10.
Рентгенологические признаки пяточных
шпор, периостита мелких костей стоп,
паравертебральной оссификации.
РеА
склонны к полному обратному развитию
на протяжении 4-6 месяцев, но могут
рецидивировать и даже приобретать
хроническое течение с вовлечением все
большего количества суставов.
Диагностика
иерсиниозного РеА:
1.
Иерсиниозный РеА чаще бывает у женщин,
хотя иерсиниозный энтероколит возникает
одинаково часто у мужчин и женщин.
2.
Артриту предшествует энтероколит,
проявляющийся кратковременной диареей,
болями в правой подвздошной области
(вследствие терминального илеита или
мезаденита)
3.
Артрит развивается через 1-2 недели после
энтероколита, иногда одновременно с
ним, и сопровождается уртикарными,
макулопапулезными высыпаниями на
туловище, конечностях, узловатой эритемой
в области голеней.
4.
Начало артрита обычно острое, локализация
его преимущественно в области суставов
нижних конечностей, что типично для РеА
вообще, но возможно вовлечение запястий,
локтей, пальцев рук.
5.
Наблюдаются тендовагиниты, в том числе
ахиллова сухожилия, бурситы.
6.
Возможно развитие внесуставных проявлений
— эписклерита, конъюнктивита, ирита,
миокардита, перикардита.
7.
В остром периоде повышается температура
тела до 38-39 С,
в ОАК — лейкоцитоз со сдвигом формулы
влево, увеличение СОЭ.
8.
Длительность артрита составляет около
4 месяцев, у 70% больных наступает полное
излечение, у 30% больных развивается
хронический серонегативный (по РФ)
неэрозивный артрит крупных и средних
суставов и/или медленно прогрессирующий
сакроилеит.
9.
Если артрит развился в сроки 7-14 дней от
начала заболевания, то в крови определяются
антитела к иерсиниям, диагностически
значимыми являются титры не ниже 1:160.
Лабораторные
данные:
1.
OAK:
повышение СОЭ, возможны признаки анемии,
лейкоцитоз.
2.
БАК: повышение уровня 2-
и γ-глобулинов, фибрина, серомукоида,
сиаловых кислот, появление СРП
3.
Бактериологическое (выделение
копрокультуры) и серологическое
(возрастающий титр АТ к иерсиниям в
РПГА) подтверждение иерсиниозной
инфекции
4.
Исследование синовиальной жидкости:
воспалительные изменения (жидкость
мутная, желтоватая, вязкость низкая,
количество лейкоцитов (2-100)*109/л,
нейтрофилов более 50%, муциновый сгусток
хлопьевидный, выявляются специфические
АТ)
5.
Исследование антигенов системы HLA
(выявление типа В27)
Синдром
Рейтера.
Синдром
(болезнь) Рейтера — сочетанное поражение
мочеполовых органов (обычно в форме
неспецифического уретропростатита),
суставов (реактивный олиго- или моноартрит)
и глаз (конъюнктивит), развивающееся
одновременно или последовательно.
Этиология:
Chlamydia
trachomatis – облигатный внутриклеточный
паразит, передается половых и неполовым
(бытовым) путями, реже – другие возбудители
(шигеллы, сальмонеллы, иерсинии, уреаплазма
и др.)
Клиническая
картина:
—
болеют преимущественно
молодые мужчины в возрасте 20-40 лет (80%
случаев), реже — женщины, чрезвычайно
редко – дети
—
начало заболевания чаще всего проявляется
поражением мочеполовых органов (уретрит,
цистит, простатит) через несколько дней
после полового заражения или перенесенного
энтероколита
—
уретрит — неприятные ощущения при
мочеиспускании, жжение, зуд, гиперемия
вокруг наружного отверстия
мочеиспускательного канала, скудные
выделения из уретры и влагалища слизистого
характера; чаще всего не бывает чрезвычайно
выраженным, может проявляться лишь
небольшими выделениями из уретры или
только дизурией по утрам, у 30% мужчин
протекает абсолютно бессимптомно
—
поражение глаз наступает вскоре после
уретрита, чаще проявляется конъюнктивитом,
реже иритом, иридоциклитом, увеитом,
ретинитом, ретробульбарным невритом,
кератитом
—
поражение суставов – ведущий признак
болезни, развивается через 1-1,5 мес. после
острой мочеполовой инфекции или ее
обострения, наиболее характерен
асимметричный артрит с вовлечением
суставов нижних конечностей (коленных,
голеностопных, плюснефаланговых,
межфаланговых); артралгии усиливаются
ночью и утром, кожа над суставами
гиперемирована, появляется выпот;
патогномоничны периартикулярный отек
всего пальца и сосискообразная дефигурация
пальцев с синюшно-багровой окраской
кожи, а также псевдоподагрическая
симптоматика при вовлечении суставов
большого пальца стопы; характерно
«лестничное» (снизу вверх) последовательное
вовлечение суставов через несколько
дней
—
часты воспаление ахиллова сухожилия,
бурситы в области пяток с сильными
пяточными болями, иногда – боли в
позвоночнике, сакроилеит
—
у 30-50% больных поражаются слизистые
оболочки и кожа: болезненные язвы на
слизистой ротовой полости, стоматит,
глоссит, язвы в области головки полового
члена, баланит, баланопостит, небольшие
красные папулы или эритематозные пятна,
сливные очаги гиперкератоза на фоне
гиперемии кожи с трещинами и шелушением
преимущественно в области стоп и ладоней
—
возможно безболезненное увеличение
л.у., особенно паховых
—
у 10-30% больных признаки поражения сердца
(миокардиодистрофия, миокардит), поражение
легких (очаговая пневмония, плеврит),
нервной системы (полиневриты), почек
(нефрит, амилоидоз почек), длительная
субфебрильная температура тела.
Лабораторные
и инструментальные данные:
1.
OAK: признаки небольшой гипохромной
анемии, умеренный лейкоцитоз, повышение
СОЭ.
2.
Анализ мочи: лейкоцитурия в пробах по
Нечипоренко, Аддису-Каковскому, в
трехстаканной пробе лейкоциты
преимущественно в первой порции мочи.
3.
Исследование секрета простаты — более
10 лейкоцитов в поле зрения, уменьшение
количества лецитиновых зерен.
4.
БАК: повышение уровня 2-
и β-глобулинов, сиаловых кислот, фибрина,
серомукоида, появление СРП, отрицательный
РФ
5.
Обнаружение хламидийной инфекции в
виде внутриклеточных включений в клетках
цилиндрического эпителия путем
цитологического исследования соскобов
слизистой оболочки уретры, цервикального
канала, конъюнктивы, а также спермы и
сока предстательной железы; метод
флуоресцирующих АТ (люминесцентная
бактериоскопия хламидий при окраске
препарата моноклональными антителами,
мечеными флюрохромом); серологические
реакции (РСК, РНГА, РИФ), ПЦР
6.
Исследование синовиальной жидкости:
воспалительные изменения (муциновый
сгусток рыхлый, количество лейкоцитов
10-50*109/л,
нейтрофилы составляют более 70%,
обнаруживаются цитофагоцитирующие
макрофаги, хламидийные антигены и
антитела, высокий уровень комплемента,
РФ не определяется)
7.
Исследование антигенов системы HLA
(выявление типа В27)
8.
Рентгенологическое исследование
суставов: несимметричный
околосуставный остеопороз, асимметричное
сужение суставных щелей, при длительном
течении — эрозивно-деструктивные
изменения, вследствие периостита —
пяточные шпоры и изолированные шпоры
на теле одного-двух позвонков, особенно
патогномоничны шпоры пястных костей и
их эрозии, периоститы пяточных костей
и фаланг пальцев стоп, асимметричные
эрозии плюснефаланговых суставов
Лечение
реактивных артритов и болезни Рейтера:
1.
Этиотропная терапия: препараты выбора
при болезни Рейтера – тетрациклиновый
ряд (доксициклин по 0,1 г 2 раза/сут не
менее 4 нед.) или фторхинолоны (ципрофлоксацин
/ ципробай по 500 мг 2 раза/сут внутрь,
пефлоксацин / абактал по 400 мг 2 раза/сут
внутрь), альтернативные препараты –
макролиды (эритромицин по 0,25-0,5 г 4
раза/сут, азитромицин / суммамед по 1-2 г
2 раза/сут), при иерсиниозе – гентамицин
по 2 мл 4% р-ра в/м 3 раза/сут
2.
Местное лечение воспалительного очага
в мочеполовой системе – проводится
урологом или гинекологом (лечение
хронического простатита – лечебный
массаж простаты, спазмолитики, ректальные
свечи с экстрактом беладонны, микроклизмы
с ромашкой, уретрита – инстилляции 0,5%
р-ра нитрата серебра или 2% р-ра протаргола,
промывание уретры р-рами калия
перманганата, хлоргексидина и др.)
3.
НПВС – для купирования явлений артрита
(индометацин / метиндол 100-150 мг/сут,
вольтарен / диклофенак 100-150 мг/сут внутрь)
4.
ГКС – показаны в случаях тяжелого,
торпидного течения суставного синдрома,
высокой активности болезни Рейтера при
отсутствии эффекта от лечения НПВС
(внутрисуставные введения гидрокортизона
125 мг в коленные суставы, 50 мг в
голеностопные, локтевые, лучезапястные
с интервалом 1 нед, кеналога-40 10-40 мг 1
раз в 2 недели, при недостаточной
эффективности – преднизолон внутрь
5-20 мг/сут)
5.
При затяжном и хроническом течении
болезни Рейтера – аминохинолиновые ЛС
(делагил 250 мг или плаквенил 200-400 мг/сут
в течение года под контролем ОАК и
глазного дна), иногда – иммунодепрессанты
(хлорбутин, метотрексат)
6.
При снижении общей активности процесса
– ФТЛ (микроволновая терапия, фонофорез
гидрокортизона, электрофорез лидазы и
др.), ЛФК (статические упражнения для
периартикулярной мускулатуры)
Соседние файлы в предмете Терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


