Реактивный артрит от прививок
Прививки при артрите предупреждают летальный исход при патологиях соединительной ткани. Больные полиартритом в 1,5 раза чаще сталкиваются с инфекционными заболеваниями и осложнениями: остеомиелитом, пневмонией.

Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
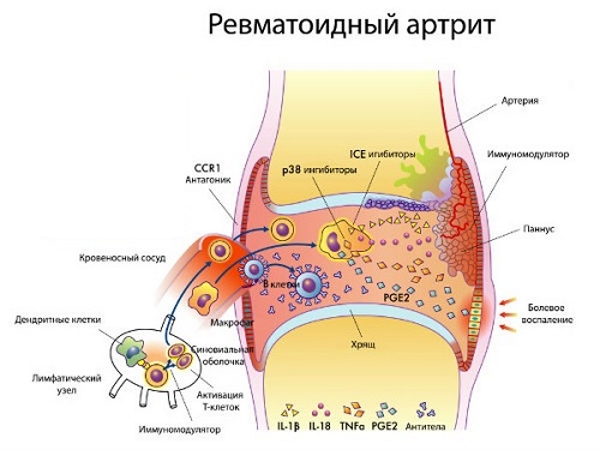
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.

При анализе крови на артрит появляется ревматоидный фактор
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).
В запущенных случаях развивается ревматоидное поражение сердца:
- порок;
- нарушение AV–проводимости.
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.
Будет полезно: Обезболивающие препараты, применяемые при артрите
Является ли артрит противопоказанием для вакцинации?
Ставить от дифтерии прививку разрешено при соблюдении следующего правила: вакцинацию назначают через 1 месяц после начала ремиссии. Перед проведением процедуры пациенту вводят дозу иммуносупрессивного препарата.
Ревакцинацию осуществляют медикаментом АДС–М. Детям рекомендуют после введения вакцины принимать общеукрепляющие средства.
Осложнения после прививки от дифтерии:
- развитие реактивного артрита и васкулита;
- кардиогенный шок.
Нередко у детей повышается температура до +38˚С. Некоторым пациентам делают прививку АДС–М на фоне лечения НПВП, Метотрексатом, Преднизолоном, Делагилом.
 Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Прививку делают в период ремиссии. Пациенту назначают иммуносупрессивные препараты (Метотрексат, анти–TNF–лечение, кортикостероиды).
Укол делают в/м в дозе 0,5 мл. Одновременно вакцинации подвергаются родственники, окружающие больного.
У пациента с ревматическим заболеванием часто обостряется артрит, васкулит после прививки от гриппа.
Лечение иммуносупрессивными средствами является противопоказание к введению необходимого вещества, вакцинация не проводится, если пациент получал лечение Преднизолоном в дозе 2 мг/кг или курс терапии превышал 7 суток.
Больному не ставят прививку от кори на фоне лечения препаратами:
- Метотрексат;
- Азатиоприн;
- Циклоспорин А;
- Циклофосфамид;
- Хлорамбуцил.
Необходимо ввести вакцину всем членам семьи больного. После прививки от кори дети получают НПВП, Метотрексат в дозе 5–12,5 мг в течение 7 суток, Сульфасалазин, Купренил, но обострения суставного синдрома не наблюдается.

Вакцину против эпидемического паротита вводят на фоне лечения Метотрексатом в дозе 12,5 мг, Сульфасалазином в количестве 1 г в сутки. Дети вакцинируются в период ремиссии и во время приема НПВП. У них имеются защитные титры антител.
После вакцинации у пациентов с ювенальным артритом, получавшим лечение Метотрексатом и Этанерцептом, не возникло ни одного случая заболевания корью. У пациентов, привитых против гриппа, смертность снизилась на 48%.

Вакцина против ревматоидного артрита
Прививка от ревматоидного артрита способна восстановить иммунную систему. Ученые воспользовались дендритными клетками, соединив их с противовоспалительными препаратами и пептидом больного сустава. Полученный состав вводили в кровеносное русло больным артритом.
Дендритные клетки позволяют иммунитету распознавать белки, а затем запускать Т–лимфоциты для атаки болезнетворного агента.
Т–клеточная вакцинация затратна по времени. Методика может применяться для терапии аутоиммунных процессов (диабета I типа, рассеянного склероза).
Иммунизация больных ревматоидным артритом предусматривала введение Т–клеточной вакцины п/к 6 раз в течение 12 месяцев. У многих пациентов улучшалось состояние здоровья.
Суставы меньше опухали у 73,3% больных, исчезла болезненность у 55,3% пациентов. В сыворотке крови не обнаружили маркеры воспаления, восстановились показатели СОЭ, С–реактивного белка, ревматоидного фактора.
В состав биологически активного вещества входили синовиальные Т-лимфоциты. Состав вакцины определяли CD 4+Т–регуляторные и CD8+цитотоксичные Т–клетки.
После прививки возрастал уровень экспрессии в CD4+T–клетках.
Вакцина против артрита необходима пациентам, страдающим болезнью Крона, аутоиммунными заболеваниями, раком. Ревматоидный артрит — хроническое заболевание, сопровождающееся обострением и периодом ремиссии. Не все пациенты могут пройти курс Т–клеточной вакцинации.
Выделена поливалентная Т–клеточная система, состоящая из клеток иммунной памяти, отвечающих за формирование аутоиммунного процесса.
Этот вариант прививки эффективен у пациентов, страдающих следующей патологией:
- болезнь Бехтерева;
- неспецифический язвенный колит;
- васкулиты.
Если защитные силы организма ослаблены, Т–клеточная прививка не сможет запустить реакции, уничтожающие аутоиммунные лейкоциты.
Пациент готовится заранее для проведения процедуры.
В процесс индивидуальной подготовки входят:
- лечение хронических заболеваний;
- курс гемокоррекции, снижающий количество иммуносупрессивных препаратов или предусматривающий полный отказ от их применения.

Любые медикаменты уменьшают эффект от Т–клеточной вакцины. Подготовительный процесс включает такие процедуры:
- криоплазмаферез;
- экстракорпоральное антибактериальное лечение;
- иммунофармакотерапию (соединение лейкоцитарной массы и иммуномодуляторов) для увеличения противовирусной защиты и устранения аутоиммунного воспаления.
Заключение
Вакцинация при ревматическом артрите предотвращает летальный исход в случае развития инфекционных болезней.
В ревматологии введены в практику генно–инженерные медикаменты, которые вызывают нарастание риска развития болезни. Пациенты с артритом восприимчивы к инфекционным заболеваниям, факторами риска являются интерлейкины 1 и 6, В и Т–лимфоциты.
26–валентная вакцина, содержащая эпитиопы М-протеинов штаммов бета-гемолитического стрептококка, не взаимодействует с антигенами организма человека. Вакцинация способна защитить больного от стрептококковых штаммов вида А, вызывающих некротический фасцит.
Вакцина против гриппа у пациентов с РА дает хороший результат, обострения заболевания не обнаружено.
Назначение живых вакцин пациентам с полиартритом противопоказано.
Вакцинацию против гриппа проводят за 4 недели до начала лечения генно-инженерными биологическими препаратами.
Читайте также: Дают ли пациенту инвалидность при ревматоидном артрите?
Источник
Прививки, или вакцинация проводится в целях получения иммунитета к опасным для жизни и здоровья людей заболеваниям. Для этого в организм пациента вводят вакцину, изготовленную из микроорганизмов и их продуктов жизнедеятельности, которая провоцирует выработку антител к этому возбудителю, но болезнь не развивается, так как микроорганизмы ослаблены или мертвы.
Так или иначе, вакцина действует на иммунитет человека и может спровоцировать ряд различных поствакцинальных заболеваний, в том числе и артрит. В наше время риск возникновения побочных эффектов низок, так как качество вакцин значительно возросло. Поэтому чаще всего болезнь развивается у пациентов с наследственной предрасположенностью или личной непереносимостью компонентов.
Общая информация
Артрит – это аутоиммунное заболевание, которое поражает различные суставы, вызывая их воспаление и последующие разрушение. При артрите появляется боль при движении, а при осложненных формах болезни даже в покое. Двигательная активность пораженного сустава постепенно снижается, хрящевая и костная ткань разрушается.

Артрит на последней стадии характеризуется постоянными болями, пациент не может двигать и ухаживать за собой и получает инвалидность. Чем запущеннее болезнь, тем меньше вероятность, что удастся его вылечить и жить нормальной жизнью.
Чаще всего болезнь проявляется у людей старшего возраста, примерно в 60% случаев, но и в молодом и детском возрасте можно заболеть, особенно, если есть наследственная предрасположенность. Точная причина болезни не известна, но спровоцировать его могут такие факторы, как:
- инфекции;
- переохлаждение;
- авитаминоз;
- стрессы;
- травмы;
- пассивный образ жизни и др.
Поствакцинальный артрит
Поствакцинальный артрит – это разновидность артрита, при которой он возникает через 1-4 недели после проведенной вакцинации. Чаще всего болезнь затрагивает маленьких детей, так как основные вакцинации проводятся в возрасте до 3 лет.

Причины
Причина поствакцинального артрита – нарушение иммунной системы, из-за которого введенная вакцина негативно сказывается на выработке антител к возбудителю и провоцирует воспаление суставов.
Спровоцировать артрит могут любые прививки, например:
- АКДС, от коклюша, дифтерии и столбняка;
- БЦЖ, от туберкулеза;
- от кори, паротита и краснухи;
- от полиомиелита;
- от свинки;
- от гепатита В;
- от ветрянки и др.
Чаще всего артрит провоцирует вакцина от краснухи у детей, и от туберкулеза у взрослых, остальные реже. Риск рецидива существует у людей, которые недавно переболели любой формой заболевания.
Симптомы
Поствакцинальный артрит возникает в течение нескольких недель после проведения прививки, чаще всего заболевание само проходит в течение нескольких дней и не оставляет последствий для организма. В редких случаях артрит может проходить тяжелый и становиться хроническим, поэтому при наличии одного или нескольких симптомов лучше обратиться к врачу, и не заниматься самолечением:
- слабая боль в одном или нескольких суставов;
- покраснение кожи вокруг сустава, небольшая припухлость;
- нарушение двигательной активности;
- интоксикация;
- повышение температуры;
- аллергические реакции.
Лечение
Для лечения поствакцинального артрита назначают различные медикаментозные средства, направленные на уменьшение воспаления и боли и восстановление поврежденных тканей. Хорошо показали себя физиотерапевтические методы, массаж и лечебная физкультура.
Можно ли делать прививки при артрите

При артрите прививки разрешается делать только под контролем врача иммунолога и с его разрешения, так как необдуманные действия могут спровоцировать рецидив заболевания. Важно отметить, что отказываться от прививок также не лучшее решение, так как большинство заболеваний без вакцинации проходят очень тяжело и вызывают ряд серьезных осложнений и даже летальный исход.
Профилактика
Чтобы снизить риск возникновения артрита после прививки, нужно не только проконсультироваться с иммунологом, но и выполнить ряд следующих рекомендаций:
- Прививки можно делать только здоровым пациентам. После перенесенной инфекции или аллергии необходимо подождать несколько недель, прежде чем идти на вакцинацию. Ослабленный иммунитет сильно увеличивает риск возникновения артрита.
- При наследственной предрасположенности нужна обязательная консультация иммунолога до прививки и после нее. Очень важно внимательно наблюдать за состоянием ребенка, и при первых признаках осложнений немедленно обращаться к врачу.
- После прививки стоит отказаться от прогулки, физических нагрузок и стрессов. Ребенка нужно оградить от активных игр.
- В период вакцинации нельзя вводить в прикорм детям новые продукты, а аллергикам необходимо соблюдать диету до и после прививки.
- 3 дня после прививки не стоит посещать места большого скопления людей, особенно детский сад и школу, так как есть риск подхватить инфекцию.
Источник
Грипп – это опасное заболевание, которое может привести к развитию осложнений, в случае неправильного или запоздалого лечения. Одним из тяжелых осложнений является артрит после гриппа. Воспалительное заболевание в суставах развивается из-за нарушений в работе иммунной системы, протекает в острой форме и требует срочного лечения.
Причины развития артрита после гриппа
При неправильном лечении грипп может привести к развитию артрита
Грипп приводит к сильному снижению иммунной защиты организма. Во многом это обусловлено приемом специальных противовирусных препаратов, которые назначаются для борьбы с вирусом гриппа. Из-за действия некоторых лекарств, иммунная система перестает нормально реагировать на потенциально опасные микробы. При этом выделение антител для подавления инфекции продолжается.
По не выясненным причинам, антитела, вырабатываемые для борьбы с возбудителем гриппа и ОРВИ, начинают атаковать коллагеновые волокна, расположенные в суставах и хрящевой ткани. Это приводит к развитию асептического воспаления в суставной сумке.
Артрит после гриппа не всегда является осложнением. Если у пациента ранее был диагностирован ревматоидный артрит, существует риск его обострения после перенесенных ОРВИ.
Артрит после гриппа у детей может проявиться в любом возрасте. При этом различают два типа заболевания – ревматоидный и реактивный артрит. Обе патологии характеризуются асептическим воспалением, то есть патогенных микробов непосредственно в полости сустава не обнаруживается.
Специфика артрита после гриппа
Реактивный артрит после гриппа – это осложнение, которое причиняет серьезный дискомфорт и развивается впоследствии как самостоятельное заболевание. После излечения от гриппа необходимо пройти длительный курс медикаментозной терапии реактивного артрита.
Ревматоидный артрит – это аутоиммунная патология, связанная с неправильной реакцией иммунитета на собственные клетки. Результатом такого нарушения является повышенный ревматоидный фактор в крови, обуславливающий выделение специфических антител, разрушающих суставы. Ревматоидный артрит проявляется в любом возрасте, и может быть последствием осложненного ОРВЗ или осложнением гриппа.
С равной вероятностью ревматоидный артрит развивается и без видимых причин. Это заболевание отличается хроническим течением и не поддается полному излечению. Терапия позволяет снять обострение и нормализовать двигательную функцию сустава, но со временем артрит снова обостряется. Грипп при ревматоидном артрите – это один из факторов, обуславливающих начало внеочередного обострения. При этом ОРВИ может привести к быстрому прогрессированию ревматоидного артрита и развитию системной формы заболевания, при которой в воспалительный процесс вовлекаются все мелкие суставы.
Как распознать осложнение?
Артрит, возникший после перенесенного гриппа, проявляется так же, как и другие формы воспаления в суставе.
По сути, артрит, проявляющийся после ОРВИ и гриппа, быстро переходит из формы осложнения в самостоятельное заболевание, которое требует специального лечения.
Характерные симптомы ревматоидного артрита:
- ноющие боли в суставах;
- отек крупных суставов;
- симметричное поражение сочленений;
- скованность в суставах по утрам.
Ревматоидный артрит, впервые проявляющийся после гриппа, начинается с поражения мелких суставах на пальцах ног или рук. При этом заболевание достаточно быстро прогрессирует, и уже через несколько недель дискомфорт постепенно распространяется на голеностопный или коленный сустав.
Реактивный артрит после гриппа всегда начинается с воспаления суставов ног. В патологический процесс вовлекается либо колено, либо голеностоп. Для этой формы заболевания характерно ассиметричное поражение суставов, поэтому симптомы затрагивают только одну ногу. Признаки реактивного артрита:
- выраженный отек колена или голеностопа;
- сильная боль, уменьшающаяся при ходьбе;
- скованность движений после длительного бездействия или сна;
- общее недомогание;
- повышение температуры кожи и покраснение вокруг пораженного сустава.
Реактивный артрит приобретает симметричность примерно через 2-3 недели после начала его развития. Это проявляется воспалением парного сустава: если было поражено колено правой ноги, спустя 15-20 дней отмечается отечность и левого сустава.
В тяжелых случаях к специфическим симптомам присоединяются внесуставные проявления заболевания:
- сыпь, похожая на псориаз (характерно для ревматоидного артрита);
- афтозный стоматит;
- воспаление конъюнктивы;
- поражения сердца (миокардит);
- воспаление наружных половых органов.
Артриту после перенесенного вирусного или инфекционного заболевания в большей мере подвержены дети, а не взрослые. Это связано с особенностями работы иммунной системы. При аутоиммунной природе болезни появляются симптомы системного поражения соединительной ткани, заметные на коже и слизистых оболочках. Мальчики нередко жалуются на баланопостит при артрите, девочки – на вагинит. У взрослых такие внесуставные проявления болезни случаются значительно реже.
Методы лечения
Инъекции при артрите являются неотъемлемой частью лечебной терапии
Особенности и длительность лечения зависят от формы артрита. Ревматоидный артрит – это опасная патология с хроническим течением. Лечение направлено на сохранение двигательной функции суставов и уменьшение симптоматики. Стандартная схема терапии:
- применение кортикостероидов;
- иммуномодулирующая терапия;
- назначение хондропротекторов;
- прием нестероидных противовоспалительных препаратов.
Сложность лечения болезни заключается в особенностях работы иммунной системы после перенесенного гриппа. Кортикостероиды эффективно купируют воспалительный процесс и избавляют от боли, однако угнетают работу иммунной системы, что может негативно сказаться на общем самочувствии из-за ослабления организма после перенесенного вирусного или инфекционного заболевания. Задача врача в этом случае – подобрать терапию таким образом, чтобы минимизировать риски осложнений и добиться устойчивой ремиссии воспалительного заболевания в суставах.
Для этого важно подобрать эффективную иммуномодулирующую терапию в соответствии с особенностями течения болезни у пациента. В некоторых случаях целесообразно применять иммунодепрессанты, для уменьшения аутоиммунного процесса, или иммуностимуляторы, которые повышают защитную функцию организма.
Для восстановления хрящевой ткани применяют хондропротекторы, витаминные препараты и биологически активные добавки, улучшающие функцию опорно-двигательного аппарата. Для купирования болевого синдрома и воспаления используют нестероидные противовоспалительные средства в любых формах выпуска.
Реактивный артрит успешно лечится, однако терапия занимает длительное время. Необходимо пройти все обследования для выявления скрытых очагов инфекции в организме, в также исследовать состав синовиальной жидкости из пораженных суставов.
Терапия реактивного артрита осуществляется с помощью антибиотиков или кортикостероидов, в зависимости от наличия бактериального агента в синовиальной сумке.
После медикаментозного лечения пациенту назначается курс восстановительной терапии. С этой целью применяют физиотерапию, массаж, лечебную физкультуру. В течение полугода больному следует принимать специальные препараты для улучшения регенерации хрящевой и костной ткани. Для уменьшения болевого синдрома и снятия отека допускается использовать различные ванночки и компрессы, но лишь в случае асептического воспалительного процесса.
Артрит после вакцинации
Вакцинацию прививкой от гриппа рекомендуется ежедневно проходить всем, кто входит в группу риска заражения ОРВИ, однако известны случаи, когда безобидный укол вызывал артрит. Воспаление в суставах действительно может быть следствием вакцинации, но лишь у людей, которые изначально предрасположены к развитию патологий опорно-двигательного аппарата. В этом случае развивается ревматоидный артрит, а прививка выступает своеобразным триггером, запускающим патологический аутоиммунный процесс.
Справедливости ради, стоит отметить, что артрит после прививки развивается реже, чем в 0.5% случаев проведения вакцинации. Развитие заболевания вызывает не сам препарат, а неправильная реакция иммунитета. Снизить риск развития артрита поможет вакцинация «мертвыми» вакцинами, которые не содержат возбудителя заболевания.
Возможные осложнения
В тяжелых формах артрит вызывает деформацию суставов, что грозит инвалидностью
Ревматоидный артрит после гриппа – это опасное заболевание, которое быстро развивается, распространяясь на мелкие и крупные суставы. Патологию необходимо лечить, в противном случае существует риск развития системного артрита. Это заболевание, поражающее все суставы скелета, и приводящее к ранней потери трудоспособности и возможности самообслуживания из-за инвалидности.
Реактивный артрит может распространяться на все крупные суставы, но чаще поражает сочленения ног. При отсутствии адекватной терапии, эта патология вызывает деформацию суставов, что влечет за собой нарушение двигательной активности и может приводить к инвалидности.
В то же время, своевременно обнаруженный реактивный артрит успешно лечится примерно за 6-12 месяцев. Чтобы избежать осложнений, следует обратиться к врачу при появлении первых симптомов нарушения работы суставов.
Источник

