Реактивный артрит у детей
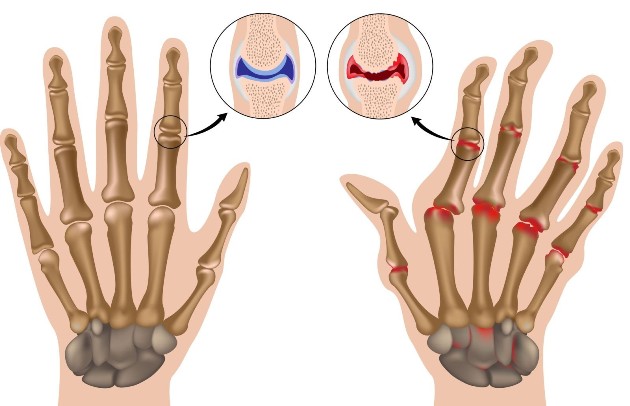
 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
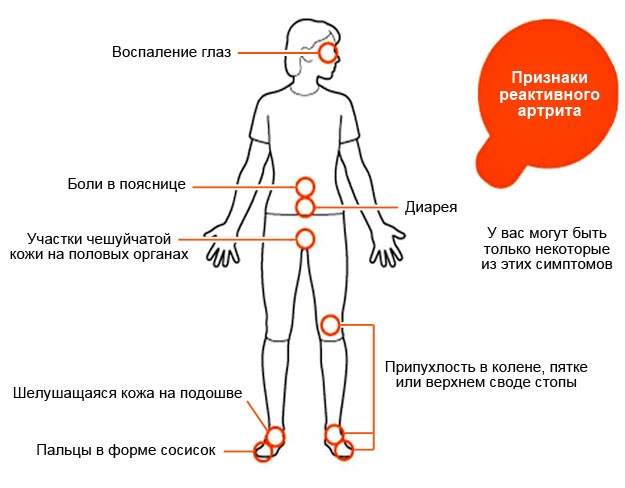
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами. Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек. Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Причины, вызывающие реактивный артрит у детей
Согласно научным данным специалистов, исследующих реактивный артрит у детей, причины заболевания сводятся преимущественно к занесению инфекционного возбудителя в организм. Болезнь опасна из-за сложности диагностирования, обнаружить инфекцию в синовиальной жидкости даже во время обострения не удаётся. Диагностика осложняется специфической реакцией организма на собственные ткани. Иммунный сбой приводит к формированию новых комплексов клеток иммунитета, которые атакуют суставы. Хрящевые ткани и синовиальная оболочка распознаются иммунитетом как патогенные бактерии, так развивается воспаление.
Способ проникновения инфекции в тело не имеет принципиальной разницы, преимущественно бактерии используют воздушно-капельный и пылевой пути. Нередко инфекция передаётся от домашних любимцев или других животных, с которыми контактирует ребёнок.
 Количество случаев реактивных артритов у детей резко возросло за последнее время
Количество случаев реактивных артритов у детей резко возросло за последнее время
Реактивная артропатия у детей имеет больше шансов развиться при проживании человека в пыльном, грязном и сыром помещении. Родителям рекомендуется с раннего детства приучать чадо к чистоте, следованию основам личной гигиены и поддержанию порядка в квартире.
После установления диагноза болезни присуждается код по МКБ 10 от М02.0 до М02.9 (реактивные артропатии).
Симптомы
Доктор Комаровский называет основными специфическими симптомами – суставные изменения:
- болезнь чаще диагностируется на тазобедренных, коленных суставах и голеностопе, значительно реже реактивная артропатия обнаруживается на других сочленениях;
- боль проявляется на левой или правой стороне, в 80-90% случаев недуг имеет асимметричное течение, двухстороннее поражение встречается редко;
- характерные клинические признаки воспалительного процесса: отёчность, боль ноющего характера (беспокоит даже при отсутствии движений конечностью), острый болевой синдром при передвижении, гиперемия, местное повышение температуры;
- хромота, может иметь преходящий характер;
- поражению могут подвергаться до 4 суставов одновременно;
- деформация пальцев, чаще поражается большой палец ноги;
- увеличение фаланг стопы.
Симптомы реактивного артрита у детей во многом являются производными воспалительного процесса, но есть и другие клинические последствия.
 Симптомы реактивного артрита возникают, как правило, через несколько недель после острой респираторной или кишечной инфекции
Симптомы реактивного артрита возникают, как правило, через несколько недель после острой респираторной или кишечной инфекции
Важно понимать, что как и у взрослых, имеющих реактивный артрит, у детей причины, симптомы, лечение и последствия всегда индивидуальны, их сможет определить лишь квалифицированный и опытный врач. До начала терапии важно пройти диагностику и предоставить врачу все необходимые данные для составления курса лечения.
Изменение кожного покрова и слизистой оболочки
Во время диагностики доктор обращает наибольшее внимание на кожный покров и слизистые оболочки. Нередко при наличии артрита у ребёнка или даже младенца развиваются: конъюнктивит, увеит, эрозии в ротовой полости, поражается мочеполовая система, формируется уретрит, цервицит или баланит.
Рекомендация для родителей от врача – всегда стоит обращать внимание на появление сыпи на стопах или ладонях, это один из малоприметных проявлений болезни. При отсутствии лечения часто развивается кератодермия (кожа замещается ороговевшими частичками эпидермиса). Если ногти изменяют цвет, теряют прочность и подвергаются разрушению, нужно сразу обращаться к доктору.
Поражение соединительной ткани мышц и суставной синдром
Преимущественно реактивная форма подразумевает повреждение ног: бёдер, коленей, голеностоп и большого пальца на стопе. В соединительных тканях активно прогрессирует воспаление, оно может вовлекать кисти, но обычно ограничивается стопами.
На артрит и артроз указывают:
- боли в области суставов нижних конечностей;
- дискомфорт в области крестца или поясничного отдела позвоночника;
- деформация пальца;
- хромота.
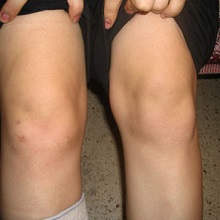
 Покраснение кожи в области сустава, отек и местное повышение температуры
Покраснение кожи в области сустава, отек и местное повышение температуры
Синдром «Рейтера»
Возникновение триады «Рейтера» характерно для реактивной формы патологии в детском возрасте. Синдром нередко проявляется после перенесённой болезни, спровоцированной хламидиями, реже состояние диагностируется из-за кишечной инфекции.
В триаду входит 3 основных симптома:
- воспалительные явления в 1-4 суставах по телу;
- вовлечение зрительных органов: увеит, конъюнктивит;
- воспаление мочевыводящей системы: вульвит, уретрит и т. п.
Для состояния характерно увеличение количества внутрисуставной жидкости. Нарушение быстро развивается, в патологический процесс могут вовлекаться всё новые суставы, обычно располагающиеся выше по оси. Часто склонен разрушаться сустав большого пальца, тогда для малыша есть риск осложнения на голеностопы и колени.
Острая стадия недуга может иметь непреходящие симптомы по 2-3 месяца, а болезнь окажется неизлечимой при отсутствии своевременной реакции. Из хронической формы патология часто рецидивирует в острое состояние в подростковом возрасте.
Важно правильно диагностировать болезнь, так как она имеет крайне схожие признаки с ювенильным ревматоидным артритом.
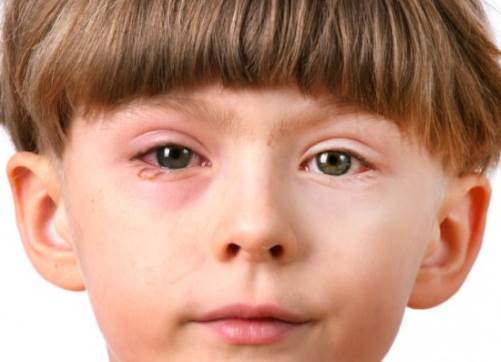 Начало болезни острое, характерна лихорадка, слабость, отказ от игр
Начало болезни острое, характерна лихорадка, слабость, отказ от игр
Систематические проявления
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
К кому обратиться?
Чтобы начать лечение болезни, стоит обратиться в лечебный центр, лучше с узкой специализацией, направленной на устранение артритов. В таких клиниках есть врач-артролог. В обычных поликлиниках чаще встречается ревматолог, который также занимается терапией артрозов и артритов. Врачи проведут первичный осмотр и направят на диагностику. В небольших городах стоит обратиться к ортопеду.
 Следует показать ребенка врачу, не начиная самостоятельно никакого лечения
Следует показать ребенка врачу, не начиная самостоятельно никакого лечения
Если проводить курс лечения в стационаре, будет проще привлечь врачей смежных специальностей, которые важны для диагностики, слежения за эффективностью лечения и коррекции терапевтической схемы. Практически всегда до реабилитации придётся посетить педиатра, терапевта, офтальмолога, иммунолога. Наблюдение и лечение реактивного артрита у детей одним специалистом возможно лишь в случае первичной патологии.
При раннем обращении прогноз на выздоровление довольно благоприятный.
Что нужно обследовать?
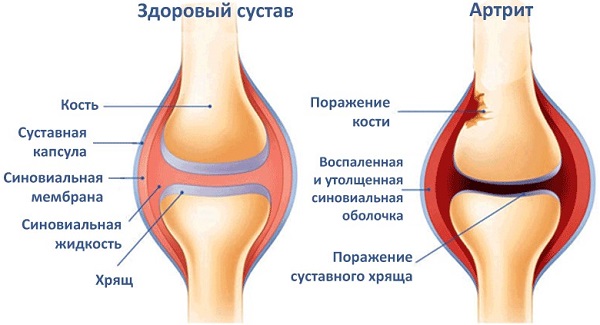
На этапе диагностирования важно отличить ревматоидный артрит от реактивной формы, так как симптоматика обоих состояний практически не отличается. Ключевым фактором для дифференциальной диагностики является отсутствие разрушения в хряще у реактивного артрита, а ревматоидный приводит к нарушениям хряща и сустава.
На начальной стадии ревматоидной формы (длится от 2-3 месяцев до года) появляются лишь проявления выпота во внутрисуставной полости, увеличение плотности периартикулярных тканей и остеопороз. Реактивный артрит не провоцирует нарушение костной структуры и суставов.
Анализы – это основа диагностических мероприятий, их проводят изначально для суставов, которые более всего подвержены патологии. Диагностика становится возможна за счёт общих анализов и целевых исследований конкретного сустава, например, пунктата синовиальной жидкости.
 УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота
УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота
Какие анализы необходимы?
Во время консультации врач изучает историю болезни и проводит осмотр, затем назначает исследования.
Чаще проводится осмотр и обследование:
- голеностопа;
- колена;
- бедра;
- плеча;
- локтя;
- височно-нижнечелюстного сустава.
Реактивный артрит тазобедренного сустава у детей встречается чаще всего, по количеству случаев немного обходит коленный сустав.
Определить тип явления в организме, на фоне чего развилась патология, сколько времени находится в организме и определить стадию нарушения согласно общепринятой классификации помогут:
- рентгенографическое исследование помогает определить наличие сужения межсуставной щели;
- клинический анализ крови на СОЭ и лейкоциты;
- микробиологический анализ кала, суставной жидкости, мазков с половых органов и слизистой оболочки глаз;
- биохимия крови для выявления: мочевины, СРБ, фибриногена, креатина;
- электрокардиограмма, назначается при наличии подозрений на сердечные патологии.
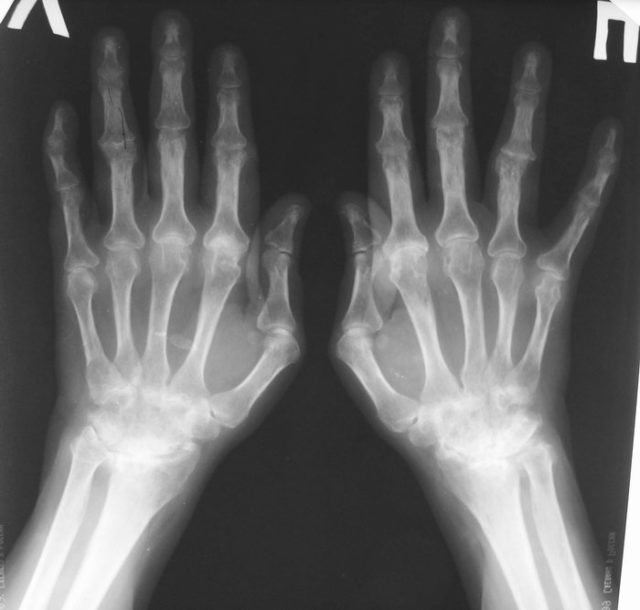 Рентгенография сустава
Рентгенография сустава
Лечение заболевания у детей
Для борьбы с симптомами назначают препараты различных групп:
- Антибиотики назначаются при наличии хламидиозного происхождения патологии. Лучшие результаты показывают средства, которые способны накапливаться внутри клеток:
- фторхинолоновый и тетрациклиновый ряд отличается токсичностью, применяют в лечении лишь под контролем врача;
- макролиды. Среди популярных препаратов: «Кларитромицин» (не назначается ранее 6 лет), «Рокситромицин», «Азитромицин».
- Аминогликозиды назначают при наличии кишечной инфекции: «Гентамицин», «Амикацин».
Антибиотики являются основой терапии, но для полного выздоровления важно прибегнуть к комбинированному лечению. Нередко назначают лекарства из группы иммуномодуляторов, наибольшая эффективность замечена за субвингвальными таблетками «Ликопида».
Стандартная терапевтическая схема:
- курс приёма «Ликопида» – 24 суток;
- после 1 недели приёма в комплекс включают антибиотик;
- антибактериальные препараты продолжают употреблять 10 суток;
- после завершения курса антибиотиков продолжают пить «Ликопид» до завершения курса (ещё 1 неделю).
Нередко применяется и гормонотерапия. К данной группе относятся препараты, которые влияют на кору надпочечников и стимулируют синтез естественных стероидных гормонов. По сути, подобные лекарства могут заменить нестероидные противовоспалительные средства (НПВС), так как они долгое время подавляют неправильные реакции иммунной системы.
 Основная цель лечения – борьба с инфекционным агентом. Для этого назначаются антибиотики
Основная цель лечения – борьба с инфекционным агентом. Для этого назначаются антибиотики
Симптоматическое лечение
Для купирования симптомов используют:
- НПВС помогают убрать воспалительные процессы и болевые ощущения: «Ибупрофен», «Диклофенак», «Нимесулид»;
- глюкокортикостероидные препараты назначаются лишь при сильных болях. Для быстрого эффекта обезболивающих лекарств назначаются внутрисуставные инъекции;
- применение «Метилпреднизолона» в повышенных дозах на протяжении 3 суток;
- иммунодепрессанты применяют при интенсивном развитии патологии и наличии спондилоартрита. Врачи рекомендуют: «Метотрексат», «Сульфасалазин»;
- для борьбы с конъюнктивитом часто используют «Офтимол», «Норматин».
Для усиления эффективности симптоматических и антибактериальных препаратов используется народная медицина:
- жир акулы часто применяется для обработки суставов у детей с сильной аллергией на медикаменты;
- компресс из чёрной редьки и хрена. Оказывает противовоспалительное и согревающее влияние. Ингредиенты пропускают через мясорубку или перемалывают блендером. Смесь укладывают на кожу сустава, затем приматывают полиэтиленовой плёнкой, сверху кладут вату и всё заматывают бинтом. Лучше делать компресс вечером и оставлять на ночь;
- выжимка из листвы мать-и-мачехи, лопуха. Отжимают сок из растений, затем им пропитывают ткань. Лоскут ткани или ватный тампон прижимают к месту с отёком.
Прогнозы и профилактика
При правильной диагностике и точном подборе лекарств наступает полное оздоровление организма. Исцелиться полностью не удаётся лишь детям с генной патологией – наличие гена HLA-B27 приводит к переходу болезни в хроническое состояние.
Профилактика недуга сводится к:
- соблюдению правил личной гигиены;
- контролю за свежестью и качеством потребляемых продуктов;
- регулярному проведению антипаразитной очистки помещения;
- завершению курса лечения всех инфекционных болезней, устранение симптомов не является поводом прекращать терапию;
- до зачатия родителям нужно пройти обследование и лечение всех болезней, передающихся половым путём. Особенно опасны хламидийные инфекции.
Заключение
Ответственность за здоровье малыша лежит на родителях, им нужно своевременно обращать внимание на здоровье ребёнка и проводить лечение нарушений. Если уделять малышу должное внимание и вовремя обратиться к специалистам при наличии первых признаков артрита, болезнь пройдёт с минимальными осложнениями.
Источник