Ревматоидный артрит болезнь крона
 Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
Артриты и спондилиты на фоне заболеваний желудочно-кишечного тракта — это довольно распространенная проблема.
Артриты нередко встречаются при таких заболеваниях желудочно-кишечного тракта, как болезнь Крона, неспецифический язвенный колит (НЯК), болезнь Уипла, непереносимость глютена, паразитарные инвазии, реже — некоторые другие колиты и энтеропатии. Энтеропатические артриты могут еще встречаться под названием ВЗК-ассоциированные артриты (ВЗК — воспалительные заболевания кишечника). Поражение суставов и позвоночника на фоне указанных выше заболеваний относятся к серонегативным спондилоартритам.
Наиболее часто поражение опорно-двигательного аппарата наблюдается при болезни Крона и неспецифическом язвенном колите (НЯК), поэтому я акцентирую внимание именно на них. При остальных болезнях кишечника суставная патология встречается значительно реже.
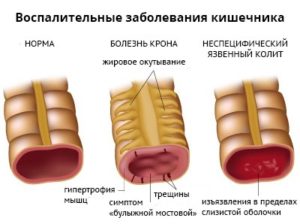
 Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Болезнь Крона – это гранулематозное воспаление желудочно-кишечного тракта с преимущественным поражением подвздошной кишки. Наличие болезни Крона у родственников увеличивает риск развития болезни и у потомков.
Неспецифический язвенный колит (НЯК) – хроническое воспалительное заболевание с поражением прямой и ободочной кишки. Неспецифический язвенный колит часто приводит к развитию опасных осложнений: массивное кровотечение из кишечника, сепсис, сужение просвета кишечника, перфорация (прободение) стенки кишечника. Оба эти заболевания одинаково часто встречаются у мужчин и у женщин, пик заболеваемости приходится на возраст 25-45 лет.
Клиническая картина энтеропатических артритов
Клинические проявления самих воспалительных заболеваний кишечника довольно обширны, чаще всего встречаются следующие:
- боли в животе различной интенсивности,
- диарея (частый жидкий стул),
- снижение веса,
- повышение температуры тела,
- анальные трещины,
- примесь крови в каловых массах,
- болезненные позывы к испражнению кишечника (тенезмы),
- повышенная слабость, утомляемость,
- обезвоживание,
- анемия и некоторые другие.
Как ревматолог, я имею дело с поражением опорно-двигательного аппарата при заболеваниях кишечника. Обычно таких больных мы ведем совместно с гастроэнтерологом. Поражение суставов рассматривается как системное проявление воспалительных заболеваний кишечника. Обычно артриты возникают при тяжелом и агрессивном течении этих заболеваний. В среднем артриты при воспалительных заболеваниях кишечника наблюдаются примерно у каждого пятого пациента, особенно часто при болезни Крона. Особенности артритов при воспалительных заболеваниях кишечника следующие:
- асимметричность поражение суставов,
- мигрирующий характер поражения,
- одновременное поражение до 5 суставов,
- поражение преимущественно суставов ног (чаще всего поражение коленных и голеностопных суставов).
В течении подобных артритов можно выделить довольно четкое чередование периодов ремиссии и обострения. Обычно длительность обострений не превышает 3 месяцев. В большинстве случаев наблюдается одновременное усугубление симптомов поражения кишечника и артрита.
Условно можно выделить 2 варианта течения артрита при воспалительных заболеваниях кишечника. При первом варианте наблюдается поражение ограниченного (не более 5) числа крупных суставов. При втором варианте возникает симметричный полиартрит, который маскирует другие ревматологические заболевания и требует проведения дифференциальной диагностики.

Поражение позвоночника при воспалительных заболеваниях кишечника чаще встречается у мужчин. Это может проявляться воспалением крестцово-подвздошных сочленений (сакроилеит).
При наличии болезни Крона и неспецифического язвенного колита риск развития анкилозирующего спондилоартрита возрастает более чем в 30 раз!
Далеко не всегда сакроилеит проявляет себя клинически, не более чем у 10-20% пациентов, тогда как КТ и МРТ выявляют изменения в позвоночнике и крестцово-подвздошных сочленениях более чем у половины пациентов с заболеваниями кишечника. Симптомы сакроилеита и спондилоартрита при заболеваниях кишечника сходны с клинической картинкой анкилозирующего спондилоартрита (болезни Бехтерева).
При спондилитах на фоне воспалительных заболеваний кишечника могут наблюдаться следующие симптомы:
- характерная боль в спине,
- ограничение подвижности позвоночника в поясничном отделе,
- ограничение подвижности грудной клетки (чувство нехватки воздуха, необходимость вдохнуть “полной грудью”),
- утренняя скованность в спине.
Кратко перечислю другие симптомы при воспалительных заболеваниях кишечника:
- поражение кожи (узловатая эритема, пиодермия),
- поражение слизистых оболочек (язвы слизистой рта, языка),
- глаз (увеиты, конъюнктивит),
- синдром Рейно,
- синдром Шегрена («сухой синдром»),
- тромбофлебит.
Диагностика
Специфических лабораторных анализов как при воспалительных заболеваниях кишечника, так и при спондилоартритах, ассоциированных с ними, нет!
При воспалительных заболеваниях кишечника могут наблюдаться:
- повышение СОЭ и С-реактивного белка (СРБ),
- тромбоцитоз (увеличение числа тромбоцитов),
- анемия,
- лейкоцитоз (увеличение числа лейкоцитов).
Примерно у 50% пациентов обнаруживается положительный HLA-B27. Анализ суставной жидкости выявляет признаки неспецифического неинфекционного воспаления в виде повышения количества лейкоцитов.
Дифференциальная диагностика
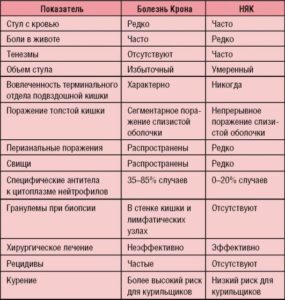 Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
Дифференциальную диагностику болезни Крона и неспецифического язвенного колита следует проводить, прежде всего, друг с другом, так как клинические проявления этих болезней похожи. Различия представлены в таблице. В связи с этим при подозрении и исключении этих заболеваний стоит проводить исследование кишечника (ирригоскопия, колоноскопия), биопсию стенки кишечника. Также дифференциальную диагностику стоит проводить с инфекционными поражениями кишечника (туберкулез, иерсиниоз), синдромом раздраженного кишечника (СРК), медикаментозной энтеропатией и др. При наличии моно- и олигоартритов стоит исключать
септический артрит, который может развиваться спонтанно или быть следствием тяжелого иммунодефицита на фоне активной терапии самих воспалительных заболеваний кишечника.
Принципы лечения
Медикаментозная терапия при болезни Крона и неспецифическом язвенном колите сходна. Препаратами первой линии являются нестероидные противовоспалительные препараты (НПВП). Они способны подавлять воспаление в суставах и позвоночнике.
Следует помнить, что одновременно с очевидной пользой, НПВП могут усугублять течение кишечных проявлений воспалительных заболеваний кишечника.
Лечение проводится под контролем гастроэнтеролога и ревматолога. При тяжелом течении этих заболеваний показан прием гормональных препаратов (возможно и внутрисуставное введение глюкокортикоидов при ограниченном числе пораженных суставов).
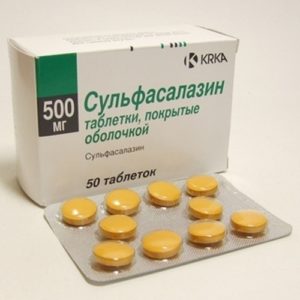 Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Основным базисным противовоспалительным препаратом (БПВП) является сульфасалазин. Этот препарат одновременно эффективно воздействует на течение самих воспалительных заболеваний кишечника и связанных с ними артритов, однако практически не оказывает положительного влияния при поражении позвоночника, что ограничивает применении этого препарата при спондилитах. При отсутствии эффекта от сульфасалазина и глюкокортикостероидных гормонов решается вопрос о назначении метотрексата или азатиоприна.
Перспективным направлением является применение генно-инженерных биологических препаратов (ГИБП), в частности, Инфликсимаба (Ремикейд). Однако стоимость лечения подобными препаратами значительно ограничивают их широкое применение.
Иногда приходится прибегать к хирургическому лечению заболеваний кишечника, особенно при развитии серьезных осложнений (массивное кишечное кровотечение, перитонит, перфорация кишечника и др.).
Хирургическое лечение НЕ влияет на течение спондилоартритов при воспалительных заболеваниях кишечника, а соответственно, медикаментозная терапия таким больным должна обязательно проводиться.
Источник
Вероятный юпа:
Артрит
с двумя дополнительными признаками.
Последовательное
длительное использование дополнительных
критериев на практике подтвердило их
диагностическое значение в верификации
псориатического артрита у детей.
Можно считать
наиболее характерными признаками ЮПА
следующие:
пол
ребенка (преобладание девочек);ранний
возраст начала болезни (до 6 лет);псориатическая
сыпь;дактилит;
поражение
ДМФС при отсутствии остеопороза;дистрофические
изменения ногтей;отягощенная
наследственность по псориазу или
псориатическому артриту;отсутствие
РФ и наличие АНФ в сыворотке кровисомнительная
связь с В-27 антигеномрентгенологические
признаки остеоартрита с признаками
остеосклероза, отсутствие остеопенииредкое
вовлечение осевого скелетахронический
передний увеит (в 10% случаев)
Важное
значение на более позднем этапе течения
ЮПА отводится рентгенодиагностике.
Характерными рентгенологическими
признаками, являются:
асимметричное
вовлечение межфаланговых суставов;отсутствие
околосуставного остеопороза;поражение
ДМФС;эрозии
концевых фаланг (акроостеолизис);концевое
сужение фаланг («карандаши в колпачке»);костный
анкилоз;остеолизис
(мутилирующий артрит);изменение
сакроилеальных сочленений, обычно
асимметричное(очень редко встречается
у детей).
Изменения
лабораторных показателей при ЮПА
аналогичны другим артритам воспалительной
природы и зависят от степени клинической
активности .
Синовиальная
жидкость имеет воспалительный характер
с преобладанием нейтрофилов. При
иммунологическом исследовании более
чем у 60% детей определяется АНФ и у 100%
отсутствует РФ в сыворотке крови.
В клинико-лабораторной
характеристике ЮПА есть многое, что
отличает его от других форм ЮСА, и
сближает с некоторыми формами ЮРА.
Возможно, имеет смысл рассматривать
ЮПА как «автономную» форму артрита в
детском возрасте.
Метотрексат — эффективная терапия ревматоидного артрита
Ревматоидный артрит — серьёзное заболевание, приводящее к инвалидизации. Применение Метотрексата позволяет не только отсрочить этот момент, но и сгладить все проявления болезни на значительный срок (до 5 лет). Даже несмотря на множество побочных эффектов, при соблюдении всех указаний врача лечение медикаментом не ухудшает качество жизни пациента.
Метотрексат является «золотым стандартом» в лечении ревматоидного артрита. Он относится к группе болезнь-модифицирующих антиревматических препаратов. Обладает цитостатическими, иммуносупрессивными и противоопухолевыми свойствами.
Для того чтобы лучше понимать действие медикамента, его влияние на патологический процесс, необходимо разобраться в самом заболевании.
Ревматоидный артрит — заболевание, связанное с аутоиммунным воспалением соединительной ткани и образованием полиартрита. Основная причина развития патологии до сих пор не установлена. Под действием каких-либо факторов иммунная система организма начинает бесконтрольно вырабатывать антитела к собственным тканям. Образующиеся при этом иммунные комплексы и синовиоциты повреждают суставные поверхности с формированием на них эрозий.
Метотрексат подавляет нежелательную активность иммунной системы, мешает выработке антител. Выступая в роли антиметаболита фолиевой кислоты, он также оказывает влияние на быстро делящиеся клетки.
Дифференциальная диагностика хронических артритов
При постановке
диагноза ЮРА, согласно критериям
International Task Force for Classification
Criteria(1995), врач должен исключить у
больного ряд патологических состояний,
сопровождающихся суставным синдромом,
в том числе наследственные заболевания,
гематологическую патологию, врожденные
нарушения обмена веществ, опухоли и
некоторые другие состояния.
Наличие связи
артрита (артропатии) с врожденными/наследственными
заболеваниями следует предполагать
при наличии следующих признаов:
хронический
артрит более чем у одного члена семьи;более
двух дизморфических проявленийотсутствие
ревматоидного фактора или антинуклеарных
антител в сывороткеотсутствие
лабораторных признаков системного или
суставного воспаления (нормальная СОЭ,
нормальное содержание клеточных
элементов в синовиальной жидкости).
Наследственные,
врожденные и приобретенные заболевания
редко сочетаются с клиническими
признаками артрита. Процент таких детей
незначительный, хотя распознавать их
необходимо для определения прогноза
артрита у этих детей и правильного
выбора лечения. Как правило, у этих
детей нет необходимости в назначении
иммунодепрессивной терапии. К заболеваниям,
которые могут протекать с признаками
артрита относятся: целиакия, муковисцедоз,
некоторые дермотологические болезни.
Артрит при
глютеновой энтеропатии (целиакии)
Артрит при целиакии
предшествует симптомам энтеропатии в
50% случаев. Чаще всего (в 95% случаев) он
ассоциирован с антигенами гистосовместимости
В8, DR3. Среди здоровых детей
даная комбинация антигенов встречается
не чаще,чем у 10-12% детей.
Симметричный
артрит,затрагивающий крупные суставы
(коленные, голеностопные, реже –
тазобедренные, плечевые) развивается
на фоне похудания и других симптомов
мальабсорбции. Может отмечаться
остеомаляция как результат стеаторреи
в основном при тяжелой энтеропатии.
Суставной синдром сочетается нередко
с герпетиформным дерматитом. Соблюдение
аглютеновой диеты приводит к быстрому
купированию суставного синдрома.
Артриты при иммунодефицитных состояниях
Суставной синдром
может наблюдаться при синдроме Ди
Джорджи в виде полиартрита с вовлечением
крупных и мелких сутавов; диагностика
основывается на наличие других клинических
проявлений синдрома – иммунодефицит,
гипокальциемия, аномалии сердечно-сосудистой
системы, лицевые дисморфии. При
агаммаглобулинемии наблюдается
асимметричный артрит, с поражением
преимущественно крупных сутавов; среди
других проявлений отмечено отсутствие
миндалин,рецидивирующие инфекции.
При
гиперимммуноглобулинемии Dнаблюдаются рецидивирующие
артриты-артралгии,чаще в коленных и
голеностопных сутавах, симметрично.
Также имеются рецидивирующие лихорадки,
боли в животе, лимфаденопатия, повышение
сывороточных уровнейIgD.
Основные проявления артрита при болезни Крона
- Практически у всех больных на первый план выступают симптомы воспалительного поражения кишечника: боли в животе различной интенсивности, частые и болезненные позывы и диарея, примесь слизи и крови в каловых массах. Тяжелые формы заболевания сопровождаются лихорадкой, общей слабостью, выраженной интоксикацией, анемией, гиповитаминозом, нарушениями электролитного баланса и обезвоживанием, потерей веса, астенизацией нервной системы.
- Внекишечная симптоматика встречаются у 20% больных, при этом поражение суставов может предшествовать кишечным проявлениям или развиваться в период обострения болезни, наиболее часто — в суставах конечностей и реже – в позвоночнике. Одновременно наблюдаются и другие внекишечные проявления: язвенный стоматит, гнойничковые поражения кожи, узловатая эритема, острый увеит (воспаление сосудистой оболочки глаз) и другие.
- Из суставов наиболее часто поражается один из коленных или голеностопных суставов, реже – асимметрично несколько суставов. Воспаление сопровождается скоплением жидкости в полости суставов, ограничением подвижности в них, а в последующем и развитием деформации.
- Обострения артрита могут длиться от нескольких недель до нескольких месяцев, со склонностью к рецидивированию при каждом обострение энтероколита. При лечении колита проявления артрита также уменьшаются, а на начальных этапах заболевания проходят без остаточных изменений.
- У части больных возникает сакроилеит (артрит крестцово-подвздошных сочленений) и гораздо реже — спондилоартрит (воспаление в мелких межпозвонковых суставах). Поэтому клинически поражение костно-суставной системы при болезни Крона может напоминать анкилозирующий спондилоартрит (болезнь Бехтерева), тем более что позвоночник в три раза чаще поражается у мужчин, чем у женщин.
- При длительном течении заболевания может наблюдаться своеобразная деформация концевых фаланг по типу барабанных палочек и изменение ногтей в виде часовых стекол.
- Лечение основного заболевания обычно приводит к исчезновению симптомов артрита или его ремиссии. Но при длительном существовании болезни Крона есть риск развития рака кишечника, и в таком случае проявления со стороны костно-суставной системы могут быть уже проявлениями паранеопластического артрита.
Отдельной группой
артропатий и артритов являются острые
или подострые рецидивирующие синовиты
/артриты, возникающие при механической
нагрузке (болезнь Брюэра [Brewer]
).
При определенной
степени механической перегрузки на
фоне сниженной резистентности хряща и
других соединительно-тканных структур
могут возникать участки микронекрозов
и воспалительная реакция вокруг них с
выпотом в синовиальной оболочке, т.е.
артрит с экссудативным синовитом или
бурситом. Это, по существу, нагрузочная
артропатия (overuse-синдром)
на фоне врожденной или приобретенной
дисплазии-дистрофии костно-хрящевого
аппарата. Хронизация и прогрессирование
этой формы идут по пути остеоартритов
или деформирующих артрозов.
Характерные
признаки болезни Брюэра:
Семейный
анамнез ранних или тяжелых форм
деформирующего остеоартроза или
остеохондроза.
Наличие
в анамнезе врожденного вывиха бедра,
повторных растяжений, подвывихов и
вывихов, разрыва связок, болей в суставах
или костях.
Связь
болевого синдрома или выпота с физической
нагрузкой, особенно бегом, прыжками
или переноской тяжестей (для крупных
суставов нижних конечностей), с повышенной
нагрузкой на суставы верхних конечностей
в ходе каких-либо видов деятельности
(игра в волейбол, игра на музыкальных
инструментах и т.д.).Наличие
неблагоприятного фонового состояния
— системный остеопороз, недостаточность
питания в сочетании с интенсивным
вытягиванием, гипермобильность суставов
ли другие признаки дисплазии соединительной
тканиПоражение
одного или двух суставов по осиОграниченность
выпота и его неравномерностьНаличие
локальной болезненности сустава при
пальпацииОтносительно
невысокая параклиническая активность
и ее быстрое убывание по мере стихания
болевых ощущений и восстановления
движений.
Ошибочное включение
этих артритов в группу хронических
приводит к необоснованно агрессивному
лечению, существенно ухудшающему прогноз
заболевания.
ХРОНИЧЕСКИЕ
АРТРИТЫ.
Согласно критериям
International Task Force for Classification
Criteria(1995), диагноз ювенильного
хронического артрита может обсуждаться,
если артрит возникает у детей в возрасте
до 16 лет и при этом исключены другие
нозологические формы (в том числе,
системная красная волчанка, ревматизм,
септический артрит, опухоли, иммунодефицит
и др.), а длительность суставного
воспалительного процесса составляет
не менее 6 месяцев.
Дифференциальная
диагностика может обсуждаться в случае,
если длительность воспаления сустава
составила не менее 6 недель, однако в
промежутке между 6-ю неделями и 6-ю
месяцами хронический артрит должен
считаться неклассифицируемым, в связи
с гетерогенностью хронических артритов
у детей.
Ювенильный
хронический артрит ( ЮХА )
[ Международная
Комиссия по классификации]
1.Системная форма;
2.Полиартрит РФ (серопозитивный);
3.Полиартрит РФ-(серонегативный);
4.Олигоартрит дебюта — олигоартрит в
эволюции; 5.Олигоартрит дебюта — полиартрит
в эволюции; 6.Спондилоартропатии;7.Псо-риатический
артрит.
2.Полиартрит серопозитивный по рф
Артрит с поражением
5 и более суставов в течении первых 6
месяцев заболевания, в сочетании с
наличием ревматоидного фактора в
сыворотке (не менее 2 проб с положительным
титром в течении 3 месяцев)
Исключаются:
больные с отягощенной наследственностью
по псориазу
3.Полиартрит
серонегативный по РФ
Артрит с поражением
5 и более суставов в течении первых 6
месяцев заболевания
Исключаются:
больные с наличием ревматоидного фактора
в сыворотке
4.Олигоартрит
в дебюте — олигоартрит в эволюции
Артрит
с поражением 1-4 суставов в течении первых
6 месяцев заболевания
больные
с отягощенной наследственностью по
псориазу
больные
с отягощенной наследственностью по
спондилоартропатиям
РФ
( ) больные
5.Олигоартрит
в дебюте — полиартрит в эволюции
Артрит с поражением
1-4 суставов в течении первых 6 месяцев
заболевания и с поражением в последующем
в совокупности более 5 суставов
больные с отягощенной
наследственностью по псориазу
РФ ( ) больные
6.Спондилоартропатия
Артрит и энтезопатия,
или
Артрит и не менее
2 из следующих критериев:
скованность
в поясничнокрестцовой области;боль
в спине воспалительного характера;HLA-B27 ( );
наличие
у родственников (первая/вторая степень
родства) не менее чем одного из следующих
заболеваний: — передний увеит с болевым
синдромом, светобоязнью, инъекцией
сосудов; — спондилоартропатии,
диагностированной ревматологом; —
воспалительных заболеваний кишечника;передний
увеит, сопровождающийся болевым
синдромом, светобоязнью, инъекцией
сосудов;
https://www.youtube.com/watch?v=lZnAplYROvY
Критерии исключения:
РФ
( ) или АНФ ( )артрит,
ассоциированный с воспалительными
поражениями кишечника
Источник


