Ревматоидный артрит деформация операция
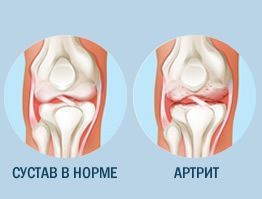
Ревматоидный артрит – это тяжелое заболевание, которое может серьезно осложнить жизнь человека. Если больной обращается к врачу несвоевременно, если болезнь запущена, то медикаментозных мер уже недостаточно и приходится прибегать к хирургическим вмешательствам. В последнее время качество и количество инновационных хирургических технологий переживают бурный рост. Даже появилась в ортопедии такая специализация как ревмахирургия, которая занимается восстановлением разрушенных ревматизмом суставов. Пациенты после операции чувствуют себя значительно увереннее, разрушение сустава останавливается, качество жизни улучшается.

Показания к операции при ревматоидном артрите
- Деформации, значительно ограничивающие функцию сустава.
- Выраженные анкилозы.
- Боль.
- Синовиты, бурситы, которые не поддаются лечению лекарственными препаратами.
- Ревматические узелки, которые постоянно изъязвляются.
- Защемление нерва из-за синовита.
- Травматизация сухожилия.
- Асептический некроз.
Какую хирургическую операцию надо применить, врач должен определять в каждом конкретном случае. Перед тем как решиться на оперативное вмешательство следует провести полное обследование, взвесить все «плюсы» и «минусы», оценить мотивацию пациента, его возраст и быть уверенным, что операция будет в этой ситуации максимально эффективна.
В принципе для лечения артрита существуют разные возможности:
- Эндопротезирование
По мере увеличения износа кости и хряща следует учитывать возможность замены сустава или суставов. Цель состоит в том, чтобы позволить пациенту снова двигаться без боли и улучшить качество жизни. Ассортимент материалов для искусственных суставов разнообразен — титан, керамика, металл или полиэтилен. Иногда требуется полное эндопротезирование сустава, иногда достаточно заменить только один компонент.
Важно не пропустить подходящее время для эндопротезирования. Чем больше потеря функции до операции, тем больше вероятность того, что после нее не будет достигнута полная функциональность. Кроме того, ранее поврежденные и хрупкие кости могут не обеспечить качественную механическую поддержку протеза.
Эндопротезы имеют ограниченный срок годности. Возможны два хирургических вмешательства – цементная технология и бесцементная. Их главное отличие – в принципе фиксации искусственного сустава. По одному методу протез практически цементируется в кость, то есть фиксация имплантата происходит благодаря специальному медицинскому полимерному цементу. Нагрузка на соединение возможна через несколько дней. В бесцементном методе компоненты протеза благодаря своему уникальному покрытию буквально врастаются в здоровую кость, так что кость и протез становятся едины. Эти протезы обычно эксплуатируются более продолжительное время
- Артродез
Данное вмешательство происходит, когда замена суставов больше невозможна. Уничтоженные суставные поверхности удаляются, а кости фиксируются пластинами, винтами, проводами или гвоздями до тех пор, пока сустав станет неподвижен. На месте больного сустава образуется единая кость, которая сможет выдерживать серьезную нагрузку, так как ее положение будет закреплено в физиологически выгодной для тела позиции. Пациент избавится от боли, но будет вынужден передвигаться с помощью вспомогательных приспособлений. К данному способу прибегают редко, но в некоторых случаях – это единственный выход из сложившейся ситуации.
- Артропластика
В случае разрушенных суставных поверхностей, но все еще хорошо сохранившихся связочного аппарата, суставной капсулы и мышц, выбирается артропластика. После удаления разрушенных частей сустава суставные поверхности переставляются и заменяются собственной тканью тела (капсулярная ткань, жировая ткань, мышечная фасция) или искусственными гипоаллергенными прокладками.
- Коррекция суставной поверхности
В случае больших осевых отклонений цель коррекции поверхности сустава состоит в том, чтобы еще раз добиться равномерной нагрузки всех компонентов соединения или сдвинуть ограниченный хрящ из стрессовой зоны сустава. Затем кость отделяется и стабилизируется с помощью винтов, пластин, проводов и гвоздей в скорректированном положении. Процедура обычно проводится у более молодых пациентов и в сочетании с синовэктомией (удаление тонкой внутренней оболочки сустава).
- Синовэктомия
Суставная синовэктомия или тендосиновэктомия могут рассматриваться, если суставные поверхности остаются неповрежденными, и болезнь продолжает прогрессировать более шести месяцев, несмотря на медикаментозную терапию. Воспаленная слизистая оболочка или воспаленная ткань оболочки сухожилия полностью удаляются хирургическим путем –синовэктомия и тендосиновэктомия соответственно. Процедура может быть открытой или выполняться с помощью артроскопии. Благодаря этому вмешательству воспаление и, следовательно, процесс разрушения хряща, разрушение кости, поражение сустава и перенапряжение связок уменьшаются, хоть сам артрит не излечивается.
Заключение.
Хирургическое вмешательство при ревматоидном артрите становится необходимым, если эффект от консервативных методов лечения уже недостаточен. Современные хирургические методы обычно гарантируют выздоровление пациента от артрита, но надо тщательно взвесить все плюсы и минусы последствий операции. Реабилитационный период после эндопротезирования очень сложный, и пациент должен настроиться на длительный процесс восстановления. Но, если операция – это единственный шанс на выздоровление, если пациент терпеливый и добросовестный, то не стоит сильно волноваться. Современное эндопротезирование, ревмахирургия достигли больших успехов и сегодня может гарантировать отличные результаты.
Источник
Хирургическое лечение
Показания к экстренной или неотложной операции • Сдавление нерва вследствие синовита или тендосиновита • Угрожающий или совершившийся разрыв сухожилия • Атлантоосевой подвывих, сопровождающийся неврологической симптоматикой • Деформации, затрудняющие выполнение простейших повседневных действий • Тяжёлые анкилозы или дислокации нижней челюсти • Наличие бурситов, нарушающих работоспособность больного, а также ревматических узелков, имеющих тенденцию к изъязвлению.
Относительные показания к операции
• Резистентные клекарственной терапии синовиты, тендосиновиты или бурситы
• Выраженный болевой синдром • Значительное ограничение движений в суставе • Тяжёлая деформация суставов. Основные виды оперативного лечения: протезирование суставов, синовэкто-мия, артродез.
Рекомендации по периоперационному ведению пациентов
• Ацетилсалициловая кислота (риск кровотечений) — отменить за 7—10 дней до операции.
• Неселективные НПВП (риск кровотечений) — отменить за 1 —4 дня (в зависимости от Т1/2 ЛС).
• Ингибиторы ЦОГ-2 можно не отменять (риск кровотечения отсутствует).
• Глюкокортикоиды (риск недостаточности коры надпочечников) ♦ Небольшая хирургическая операция: 25 мг гидрокортизона или 5 мг метилпреднизолона в/в в день операции ♦ Средняя хирургическая операция: 50—75 мг гидрокортизона или 10-15 мг метилпреднизолона в/в в день операции; быстрая отмена в течение 1 —2 дней до обычной дозы ♦ Большая хирургическая операция: 100—150 мг гидрокортизона или 20—30 мг метилпреднизолона в/в в день процедуры; быстрая отмена в течение 1—2 дней до обычной дозы ♦ Критическое состояние: 50 мг гидрокортизона в/в каждые 6 ч.
• Метотрексат. Отменить при наличии следующих факторов ♦ пожилой возраст ♦ почечная недостаточность ♦ неконтролируемый сахарный диабет ♦ тяжёлое поражение печени и лёгких ♦ приём ГК > 10 мг/сут. Продолжить приём в прежней дозе через 2 нед после операции.
• Лефлуномид отменить за 2 нед до операции, возобновить приём через З дня после операции.
• Сульфасалазин и азатиоприн отменить за 1 день до операции, возобновить приём через 3 дня после операции.
• Гидроксихлорохин можно не отменять.
• Инфликсимаб можно не отменять или отменить за неделю до операции и возобновить приём через 1—2 нед после операции.
Прогноз
• Ожидаемая продолжительность жизни у больных РА ниже на 3 года у женщин и на 7 лет у мужчин.
• Через 20 лет от начала болезни 60— 90% пациентов теряют трудоспособность (ФН III), а треть становятся полными инвалидами (ФН IV) (ФН — функциональное нарушение).
• Прогноз длительности жизни при тяжёлом течении (артрит более 30 суставов) РА столь же неблагоприятен, как и при лимфогранулематозе, инсулинзависимом сахарном диабете, сосудистом поражении коронарных артерий и инсульте.
• Особенно неблагоприятен прогноз при ревматоидном васкулите: 3—5-летняя выживаемость больных колеблется от 28 до 40%, несмотря на применение интенсивной терапии.
• Увеличение смертности связано с нарастанием частоты сопутствующих заболеваний ♦ инфекции ♦ поражение сердечно-сосудистой системы ♦ лимфомы ♦ переломы на фоне остеопороза ♦ желудочные кровотечения (индуцированы лекарственной терапией).
• Одной из причин снижения продолжительности жизни у больных РА является субклинически текущий васкулит, создающий предпосылки для раннего развития атеросклеротического поражения сосудов.
• Ведущей причиной снижения продолжительности жизни у больных РА являются кардиоваскулярные осложнения, связанные с ранним ускоренным атеросклеротическим поражением сосудов.
Оценка активности заболевания и эффективности терапии индекс DAS
Индекс DAS объединяет отдельные параметры (4 или 3) в суммарный индекс, позволяющий многократно оценивать активность РА и может быть использован для контроля активности РА в повседневной практике.
Компоненты индекса DAS включают:
❖ суставной индекс Ричи (СИР),
❖ счёт припухших суставов из 44 суставов,
❖ скорость оседания эритроцитов (СОЭ),
❖ общую оценку состояния здоровья по визуальной аналоговой шкале (ВАШ).
Индекс DAS28
Компоненты индекса DAS28 включают:
❖ счёт болезненных суставов (ЧБС) из 28 возможных (ЧБС28),
❖ счёт припухших суставов (ЧПС) из 28 возможных (ЧПС28),
❖ скорость оседания эритроцитов (СОЭ),
❖ общую оценку состояния здоровья по визуальной аналоговой шкале (ВАШ).
Таблица 12. Оценка суставов при определении DAS

• Индекс Ричи характеризует болезненность суставов при пальпации по следующей шкале: 0 — нет боли, 1 -пациент говорит о том, что пальпация болезненна, 2 — пациент морщится, 3 — пациент отдёргивает руку или отстраняется от исследователя. Индекс Ричи включает оценку 53 суставов, максимально возможное его значение составляет 78 баллов, так как некоторые суставы объединяются в группы.
• При определении количества припухших суставов оценивается 44 сустава: О — нет припухлости, 1 — есть припухлость (видимая или пальпируемая), максимальное значение — 44 балла.
• Общая оценка своего состояния пациентом производится по 100-мм визуальной аналоговой шкале (ВАШ). Вопрос может быть сформулирован примерно следующим образом: «Насколько сильно ухудшает Ваше состояние РА?». Важно, чтобы пациент отметил, насколько сильно его повседневная жизнь ограничена РА.
• Индекс DAS можно рассчитывать:
❖ с использованием или без использования общей оценки состояния здоровья;
❖ индекс DAS28 аналогичен индексу DAS, но включает упрощённый счёт из 28 суставов; индекс DAS можно рассчитывать, используя СРБ вместо СОЭ.
Порядок выполнения
• Клиническая оценка болезненных и припухших суставов, забор крови для определения СОЭ и СРБ.
• Профессиональные навыки: необходимо обучение для правильной оценки счёта болезненных и припухших суставов.
• Время заполнения. 5-8 мин для оценки счёта суставов. Следует учесть время ожидания результатов СОЭ в течение 1 ч.
• Необходимое оборудование. Лаборатория для определения СОЭ или СРБ. Для расчёта индекса DAS необходим программируемый калькулятор или компьютер либо компьютер с подключением к Интернету.
Вычисления
• Индекс Ричи может составлять от 0 до 78 баллов.
• Число припухших суставов от 0 до 44 (ЧПС44).
• СОЭ от 0 до 100.
• Общая оценка здоровья от 0 до 100.
• Счёт DAS может составлять от 0 до 10 баллов.
• Счёт DAS28 может составлять от 0 до 9,4 балла.
Метод вычисления
• Для вычисления DAS используют программируемый калькулятор или компьютер.
Используются следующие формулы: DAS-4 (4 параметра) = 0,53938 х sqrt (СИР) 4- 0,06465 х(ЧПС44) + 0,330 х х1п(СОЭ) + 0,224;
DAS28-4 (4 параметра) = 0,56 х sqrt (ЧБС28) + 0,28 х (ЧПС28) + 0,70х х 1п(СОЭ) + 0,014хОСЗ; DAS28-3 (3 параметра) = 0,56 х sqrt(45C28) + 0,28 х (ЧПС28) + 0,70х х1п(СОЭ)х 1,08 + 0,16. Формула для вычисления DAS28 (исходя из DAS:DAS28) = (1,072 х DAS) + 0,94,
где: sqrt = корень квадратный; СИР — суставной индекс Ричи; ЧПН — число припухших суставов; ЧБС — число болезненных суставов; СОЭ — скорость оседания эритроцитов (мм/ч); In — натуральный логарифм; ОСЗ — общее состояние здоровья или общая оценка активности заболевания по мнению пациента (100-мм визуальная аналоговая шкала — ВАШ).
• Время для выполнения расчётов: подсчет DAS занимает 1 мин.
• Обучение для выполнения расчётов:
не требуется.
• Обучение для интерпретации результатов: не требуется.
• Показатели нормы. Разработаны референтные значения, которые также целесообразно использовать для интерпретации индекса активности у отдельных пациентов (см. ниже Интерпретация индекса).
• Обоснованность
• Индекс DAS включает в себя основной набор показателей, используемых для оценки эффективности болезньмо-дифицирующих противовоспалительных ЛС. Из индекса DAS намеренно исключены показатели нетрудоспособности и костной деструкции.
• Поскольку для оценки активности РА не существует «золотого» стандарта, при разработке индекса DAS в качестве «внешнего» стандарта использовалось суждение врача о высокой или низкой активности заболевания.
• Соотношение с другими индексами. Из нескольких комбинированных индексов DAS лучше всего коррелировал с общей оценкой активности заболевания врачом и пациентом и с 12 другими методами оценки активности заболевания.
Комментарии
• Индекс DAS можно использовать как метод контроля эффективности РА БПВП.
• Однако, хотя индекс DAS является полезным показателем во время принятия терапевтических решений о тактике ведения пациентов с РА, он не заменяет тщательного расспроса и осмотра пациента.
• Недостатком индекса DAS для использования в клинической практике является наличие анализа крови и определение количества болезненных и припухших суставов обученным медицинским работником. Самостоятельная оценка активности заболевания пациентом может быть менее трудоёмкой для врача, но полностью заменить DAS не может.
• Интерпретация индекса
♦ Активность заболевания расценивается как низкая (DAS DAS 3,7).
♦ Индекс DAS
♦ Активность заболевания расценивается как низкая (DAS28 DAS28 5,1).
♦ Индекс DAS
Таблица 13. Оценка эффективности лечения [критерии Европейской противоревматической лиги (DAS)]
![Оценка эффективности лечения [критерии Европейской противоревматической лиги (DAS)] Оценка эффективности лечения [критерии Европейской противоревматической лиги (DAS)]](https://medbe.ru/upload/medialibrary/908/nasont_019.jpg)
Насонов Е.Л.
Опубликовал Константин Моканов
Источник
По статистике, ревматоидным артритом (РА) страдает около 1% населения планеты, причем среди женщин заболеваемость в несколько раз выше, чем среди мужчин.
Каждому восьмому пациенту с РА через 13 лет с момента манифестации болезни требуется эндопротезирование. Причиной чаще всего является недостаточная эффективность консервативного лечения, позднее назначение базисных противовоспалительных (БПВП) и генно-инженерных биологических (ГИБП) препаратов. Необходимость делать операцию может возникать и в результате высокой активности самого заболевания.
Ревматоидный артрит пальцев рук
Что такое ревматоидный артрит
Ревматоидный артрит — одно из распространенных системных заболеваний соединительной ткани. Для болезни характерно образование в организме аутоантител к синовиальным оболочкам суставов. При этом в крови пациентов обнаруживают IgM и IgG к измененному Fc участку IgG (ревматоидные факторы). Практически у всех больных выявляют повышенный уровень антител к циклическому цитруллин-содержащему пептиду — АЦЦП (anti-CCP).
Образовавшиеся антитела атакуют синовиальную оболочку суставов и вызывают развитие воспалительного процесса в ней. Со временем воспаление распространяется на периартикулярные ткани, хрящи и даже кости. Это приводит к их постепенному разрушению. Со временем пораженные суставы деформируются и перестают справляться со своими функциями. Человека начинают беспокоить сильные боли, которые тяжело поддаются лечению и со временем усиливаются.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
На начальных стадиях РА проявляется такими симптомами:
- утренняя скованность в суставах, которая исчезает в течение дня;
- незначительное повышение температуры, периодическая бессонница и отсутствие аппетита;
- появление характерных ревматоидных узелков, чаще на разгибательной поверхности локтей;
- прогрессирующие боли и деформация пораженных суставов при отсутствии лечения.
Как правило, аутоиммунное воспаление сначала поражает мелкие суставы кистей. Позже воспаляться могут крупные суставы (коленные, тазобедренные) с развитием гонартроза и коксартроза. Их поражение в дальнейшем и приводит к необходимости в хирургическом вмешательстве.
Однако ревматоидный артрит не всегда является основанием для эндопротезирования. Потребность в замене суставов часто возникает у людей с асептическим некрозом, деформирующим артрозом и остеопорозом. Эти заболевания также могут стать причиной тяжелого повреждения колена/ТБС. РА в таком случае — только сопутствующая патология, которая затрудняет выполнение операции.
Установка эндопротеза при ревматоидном артрите
Ревматоидным артритом болеют в основном женщины старше 40-50 лет. Помимо массивного разрушения суставов у таких пациенток часто выявляют сопутствующий остеопороз, для которого характерно снижение плотности костной ткани. В таких условиях надежная фиксация эндопротеза возможна лишь при использовании костного цемента. Поэтому при РА в большинстве случаев устанавливают именно цементные эндопротезы. Установку бесцементных моделей выполняют только в молодом возрасте, при хорошем состоянии костной ткани.
У пациентов с высокоактивным РА обычно выявляют массивное поражение синовиальных оболочек и разрушение костной ткани (значительное истончение стенок и дна вертлужной впадины ТБС). В таком случае в ходе операции врачам приходится выполнять тотальную синовэктомию, проводить реконструкцию вертлужной впадины и пластику костных дефектов.
На поздних стадиях РА практически у всех больных нарушается кровообращение и микроциркуляция в мягких тканях конечностей, а также повреждаются околосуставные ткани. На фоне приема лекарственных препаратов у многих пациентов наблюдается иммуносупрессия. Все это повышает риск развития инфекционных и тромбоэмболических осложнений. Поэтому при эндопротезировании у таких больных крайне важна малотравматичность операции, минимальное повреждение мягких тканей, усиленная профилактика тромбозов и инфекции.
Залогом успешного эндопротезирования при РА является снижение активности заболевания перед планируемым хирургическим вмешательством и профилактика остеопороза. Если больной не получал базисную противовоспалительную и генно-инженерную терапию, ему сначала рекомендуют пройти курс лечения. Операцию планируют лишь по достижении низкой активности болезни.
Отметим, что выполнение эндопротезирования не требует отмены базисных и гормональных препаратов перед операцией. Однако ГИБП должны быть отменены как минимум за 4-6 месяцев до хирургического вмешательства. В противном случае у больного повышается риск развития туберкулеза и других оппортунистических инфекций, в том числе антибактериальных. В какие сроки после операции возобновлять прием ГИБП — врачи определяют в индивидуальном порядке.
Степень риска при проведении операции
У пациентов с активным ревматоидным артритом риск осложнений выше, чем у тех, кто оперируется из-за деформирующего артроза или асептического некроза. Причина этого — сопутствующее РА массивное поражение синовиальных оболочек и периартикулярных тканей, грубые дефекты костей, нарушение микроциркуляции, снижение иммунитета.
Распространенные осложнения эндопротезирования при РА:
- перипротезная инфекция;
- нестабильность эндопротеза и связочного аппарата сустава;
- периостальные и перипротезные переломы;
- тромбофлебит и тромбоэмболия.
Больным с РА после операции чаще остальных требуется длительная госпитализация и сложные ревизионные операции. Примечательно, что у таких пациентов увеличиваются сроки заживления послеоперационной раны. Если в среднем после операции на колене швы снимают через 14-15 дней, то в случае с ревматоидным артритом — только спустя 16-17 дней.
Шов на коленном суставе.
Долгосрочные перспективы
Тотальное эндопротезирование позволяет полностью устранить болевой синдром, улучшить функциональные способности сустава и повысить качество жизни пациента. При отсутствии осложнений после операции больной может вернуться к активному образу жизни. Вне зависимости от возраста, хирургическое вмешательство является эффективным методом как медицинской, так и социальной реабилитации.
После эндопротезирования всем пациентам требуется периодическое рентгенологическое обследование и КТ зоны оперированного сустава. Их выполняют с целью ранней диагностики нестабильности эндопротеза.
Замена колена/ТБС не является поводом для прекращения базисной противовоспалительной, гормональной и генно-инженерной терапии. Напротив, всем пациентам требуется дальнейшее консервативное лечение с назначением адекватных доз лекарственных препаратов. Это необходимо для подавления активности заболевания и предотвращения дальнейшей деструкции суставов.
Итоги
Потребность в замене крупных суставов у больных с РА возникает в двух случаях:
- при высокой активности болезни, которая привела к тяжелому поражению коленного/тазобедренного сустава;
- при сопутствующем асептическом некрозе, деформирующем остеоартрозе и остеопорозе.
Выполнение операции при ревматоидном артрите сопряжено с рядом трудностей. Чтобы добиться хороших результатов, врачам необходимо рационально комбинировать консервативные и оперативные методы лечения. Пациентам с РА требуется назначение гормональных, базисных противовоспалительных и генно-инженерных препаратов. Также им необходима усиленная профилактика тромбоэмболических и инфекционных осложнений.
Сегодня врачи стараются использовать рациональный подход к лечению ревматоидного артрита. Он заключается в раннем назначении адекватных доз БПВП, тщательном контроле ревматолога за эффективностью лечения, своевременном подключении к терапии ГИБП. С одной стороны, это позволяет уменьшить потребность в дальнейшем эндопротезировании, с другой — снизить активность заболевания и в целом улучшить результаты хирургического лечения.
Источник