Ревматоидный артрит и давление
Согласно статистическим данным, лица с ревматоидным, подагрическим и некоторыми другими видами артритов в гораздо большей степени подвержены развитию артериальной гипертензии, чем здоровые люди. Повышенное давление, в свою очередь, существенно повышает риск инфарктов, инсультов и других серьезных заболеваний. Поэтому профилактика и лечение гипертонической болезни у больных с артритами на сегодняшний день столь актуальна.
Лицам, страдающим хроническим воспалением суставов, нужно регулярно контролировать свое артериальное давления, следя за тем, чтобы оно не превышало допустимую норму (140/90 мм.рт.ст.). Для этого необходимо не только выполнять рекомендации врача и принимать все назначенные лекарства, но и вести здоровый образ жизни при артритах. Сбалансированная диета, правильный режим и адекватная двигательная активность помогут избежать развития артериальной гипертензии, замедлить прогрессирование артрита и существенно облегчить самочувствие человека.
Повышенное давление
В последнее время проводилось немало исследований, в которых изучалось влияние хронического воспаления суставов на артериальное давление. На сегодняшний день установлено, что артериальная гипертензия у больных ревматоидным артритом встречается гораздо чаще, чем в общей популяции. Причем вероятность чрезмерного повышения давления напрямую зависит от активности патологического процесса в суставах. Следовательно, чем более тяжелая форма артрита у человека – тем выше вероятность развития у него артериальной гипертензии.
Наличие одновременно гипертонической болезни и деформирующего остеоартроза (остеоартрита) у людей преклонного возраста заметно ускоряет прогрессирование обоих заболеваний. Подобное сочетание очень часто приводит к нарушению кальциевого обмена и развитию остеопороза. Поэтому людям с гипертонией и остеоартритом показана заместительная терапия (препараты кальция).
Причины
Как известно, для лечения большинства артритов используются нестероидные противовоспалительные средства и кортикостероиды. При системном применении эти препараты несколько повышают артериальное давление. Длительное лечение указанными средствами может привести к развитию артериальной гипертензии.
Механизм действия ангиотензина-2.
Помимо этого, повышению давления у больных артритами способствуют регулярные боли и хроническое воспаление. Последнее приводит к нарушению нормального функционирования эндотелия сосудов, что способствует развитию атеросклероза. Поврежденный эндотелий имеет свойство синтезировать избыточное количество ангиотензина-2 – вещества, повышающего давление.
Ревматоидный артрит
Как правило, артериальная гипертензия развивается при длительном течении ревматоидного полиартрита. Хроническое воспаление и регулярный прием НПВС (Диклофекак, Ибупрофен, Индометацин) способствуют развитию этой патологии. Метотрексат (препарат, который широко используется в лечении ревматоидного артрита) снижает риск сердечно-сосудистой патологии.
Остеоартрит
Этим заболеванием страдают преимущественно люди пожилого возраста. У них чаще всего поражаются тазобедренные, коленные, локтевые и другие крупные суставы. Это, в свою очередь, приводит к ограничению двигательной активности. Человеку тяжело ходить, работать, выполнять привычные действия. Малоактивный образ жизни способствует развитию ишемической болезни сердца и гипертонической болезни. Поэтому люди с остеоартритом намного чаще страдают от сердечно-сосудистой патологии.
Ревматический артрит

Ревматизм – это системное воспалительное заболевание, при котором очень часто развивается ревматический кардит.
При остром ревматическом полиартрите давление может повышаться из-за сильной интоксикации. Однако более опасным для человека является воспалительное поражение сердечной мышцы. Это может привести к сердечной недостаточности, приобретенным порокам сердца и другим тяжелым осложнениям.
При подагре
Главной причиной гипертонии при этом заболевании является стойкая гиперурикемия – повышение уровня солей мочевой кислоты в крови. Согласно данным научных исследований, данный фактор приводит к повышению артериального давления почти у половины людей, страдающих этим заболеванием.
Причины гипертонии при подагре:
- повышение активности симпатической нервной и ренин-ангиотензиновой систем;
- гипертрофия сосудистой стенки и повышение сопротивления периферических сосудов;
- поражение почек (уратная нефропатия);
- инсулинорезистентность и повышение реабсорбции (обратного захвата) натрия, удерживающего жидкость в организме.
Профилактика гипертонии
Основным мероприятием в профилактике артериальной гипертензии является разумный прием лекарственных средств. Проводить лечение нужно под строгим контролем врача, а принимать любые фармпрепараты следует лишь с его разрешения. Среди нестероидных противовоспалительных средств предпочтение необходимо отдавать селективным ингибиторам ЦОГ-2 – они более безопасны и намного реже вызывают какие-то побочные эффекты. К этим препаратам относится Мелоксикам, Целекоксиб, Ксефокам.
Нужно запомнить, что своевременное лечение артрита может заметно снизить риск развития гипертонической болезни. Поэтому столь важны такие мероприятия, как соблюдение диеты при подагре, избежание переохлаждений при ревматоидном артрите и сильных физических нагрузок при остеоартрите.
Лечение
Для коррекции давления больным с артериальной гипертензией и артритом следует принимать препараты из группы антагонистов кальция или ингибиторов ангиотензинпревращающего фермента. К первым относится Амлодипин, Верапамил, Дилтиазем, Нифедипин. Наиболее известные ингибиторы АПФ – Эналаприл, Каптоприл, Лизиноприл. Начинать лечение перечисленными препаратами можно только после консультации со специалистом.
Для профилактики остеопороза людям с деформирующим остеоартритом нужно обеспечить поступление достаточного количества кальция в организм. Принимая препараты кальция, следует учесть риск развития мочекаменной болезни. Естественно, патология почек только усугубит течение гипертонической болезни и существенно ухудшит состояние человека. Поэтому предпочтение следует отдавать препаратам на основе цитрата или гидроксиаппатита кальция (Кальций D3 цитрат, Кальцимакс, Гидроксиаппатит кальция).

Кальций в организме необходим для поддержания структуры костей, нормальной работы нервной и сердечно-сосудистой систем.
Что касается диуретиков – при подагре принимать их категорически запрещено, поскольку эти препараты дополнительно повышают уровень мочевой кислоты в крови. Во всех остальных случаях их можно пить лишь с разрешения врача.
Замена пораженного остеоартритом сустава (тазобедренного, коленного) существенно снижает риск развития инфарктов и другой сердечно-сосудистой патологии. Это можно объяснить снижением потребности в нестероидных противовоспалительных препаратах, уменьшением болевого стресса и заметным повышением двигательной активности. Хирургическое вмешательство позволяет многим людям вернуться к нормальному образу жизни.
Источник
 Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Доказано, что АГ является важнейшим модифицируемым фактором риска не только в общей популяции, но и у больных РА. Наличие АГ в 3–6 раз увеличивает риск развития ССО при РА. Частота АГ при РА в среднем на 50% выше, чем в общей популяции. Отмечено раннее формирование изолированной систолической АГ, наиболее неблагоприятной в плане развития ССО. К возможным причинам повышения АД при РА относят наличие хронического воспаления и аутоиммунных нарушений, составляющих основу патогенеза заболевания, метаболические нарушения, гиподинамию, генетические факторы и использование противоревматических препаратов с потенциально гипертензивными эффектами. Диагностика АГ должна соответствовать рекомендациям Российского кардиологического общества (РКО). Важно учитывать, что проведение суточного мониторирования АД (СМАД) значительно улучшает диагностику АГ у больных РА. Так, по нашим данным, диагноз АГ на основании опроса, медицинской документации и измерения АД на двух руках был установлен у 20% больных ранним РА, тогда как с учетом результатов СМАД – у 64%. При этом у подавляющего большинства больных уже была АГ II стадии (с поражением органов-мишеней) или III стадии (с наличием ассоциированных клинических состояний: ИБС, инфаркт миокарда/мозговой инсульт в анамнезе). Такая катастрофическая разница между обычным осмотром больного и результатами СМАД может быть связана с особенностями суточного профиля АД при РА. К ним относят увеличение пульсового АД, рост вариабельности АД и повышение частоты таких прогностически неблагоприятных типов суточного профиля АД, как «нон-диппер» (АД не снижается в ночные часы) и «найт-пикер» (АД в ночные часы выше, чем днем), особенно на фоне высокой активности заболевания и лечения глюкокортикоидами (ГК), нестероидными противовоспалительными препаратами (НПВП).
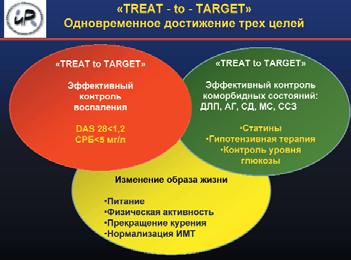
АГ в качестве единственного фактора риска встречается лишь у 7% больных РА. У подавляющего же большинства пациентов она выявляется в сочетании с другими факторами риска (дислипидемией, висцеральным ожирением, курением и др.), что повышает вероятность поражения органов-мишеней (атеросклероз, гипертрофия и ремоделирование миокарда левого желудочка), поэтому необходимо проводить одновременный скрининг всех ТФР ССЗ.
С одной стороны, эффективная противовоспалительная терапия занимает важное место в профилактике ССО и АГ, с другой – большинство препаратов, рутинно используемых для лечения РА, могут вызывать АГ или препятствовать ее эффективному контролю (НПВП, ГК, некоторые базисные противовоспалительные препараты). Использование лефлуномида при РА ассоциируется со снижением вероятности ССО, но риск их развития в 2 раза выше, чем при лечении метотрексатом. АГ, ассоциированная с лефлуномидом, выявляется у 2–10% больных РА. К механизмам повышения АД на фоне приема лефлуномида относят усугубление гиперсимпатикотонии и повышение влияния НПВП на почечный кровоток. Необходимо учитывать, что длительное (более 2 лет) применение даже низких доз ГК (4–6 мг) увеличивает риск развития АГ на 30%, более 5 лет – на 37%, а инфаркта миокарда – на 16%. Доказано 5-кратное возрастание риска ССО у больных, получающих ГК в дозе >7,5 мг/сут. Нужно сказать о генноинженерных биологических препаратах: все препараты этой группы могут вызывать инфузионные реакции в виде гипо- и гипертонии. Наши клинические наблюдения свидетельствуют о том, что в некоторых случаях повышение АД на фоне инфузий инфликсимаба, ритуксимаба и тоцилизумаба бывает очень выраженным, сопровождается ангинозными приступами и требует проведения интенсивной терапии.
Как обстоят дела с лечением АГ у больных РА? Процент больных РА, информированных о наличии у них АГ, получающих гипотензивную терапию и эффективно контролирующих АД, в 1,5 раза ниже, чем в общей популяции. Отсутствие эффективного контроля АГ при РА вдвойне печально, так как пациентов регулярно госпитализируют, они часто посещают ревматолога, т. е. имеют возможность следить за АД. Крайне важно, что АГ чаще не диагностируется у молодых больных РА, у которых как раз можно ожидать наибольшую пользу от ранней идентификации АГ и ее лечения. А эффективный контроль АД, как правило, отсутствует у пожилых больных, вероятно, в связи с наличием коморбидных состояний и низкой приверженностью лечению вследствие полипрагмазии.
 Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Основная цель лечения больных АГ – максимальное снижение риска развития ССО и смерти от них. Для этого требуется снижение АД до целевого уровня, коррекция всех модифицируемых факторов риска (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражения органов-мишеней, лечение ассоциированных и сопутствующих заболеваний (ИБС, сахарный диабет).
При необходимости коррекции АД у больного РА на первом месте, как и в общей популяции, стоят немедикаментозные меры профилактики, которые включают отказ от курения; нормализацию массы тела (поддержание индекса массы тела на уровне 20–23 кг/м2, объема талии <80 см для женщин и <94 см для мужчин); увеличение физической активности; изменение режима питания. Немедикаментозная профилактика способствует также более эффективному контролю воспалительной активности при РА.
 Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
Таким образом, диагностика АГ должна осуществляться согласно рекомендациям РКО. У пациентов с РА, имеющих ≥2 ТФР ССЗ, высокую активность заболевания, длительность РА более 5 лет, принимающих НПВП, ГК, лефлуномид, необходимо более углубленное обследование, направленное на выявление субклинических признаков поражения сердечно-сосудистой системы. Ведение пациента с РА и АГ должно включать устранение возможных причин повышения АД (НПВП, ГК, лефлуномид), рекомендации по изменению образа жизни, решение вопроса о необходимости назначения гипотензивной терапии, статинов и антиагрегантов согласно стратификации риска ССО. Если необходим одновременный прием аспирина и НПВП, следует минимизировать их дозу, использовать ингибиторы протонной помпы. Необходимо динамическое наблюдение за пациентами с РА и АГ. Рекомендуется систематический контроль АД при каждом обращении к ревматологу (не реже 1 раза в 6 мес). При развитии АГ проводят ежемесячный контроль АД до достижения целевых значений. При назначении терапии НПВП или ГК важен ежемесячный контроль АД в течение первых 6 мес, по возможности нужно минимизировать дозу и длительность приема как ГК, так и НПВП. При каждом визите к ревматологу, независимо от наличия у пациента АГ, необходим пересмотр антиревматических препаратов, обладающих потенциальными гипертензивными эффектами.
РА, как и сахарный диабет, относят к заболеваниям с доказанно высоким кардиоваскулярным риском. Если при сахарном диабете стратегия агрессивного скрининга и лечения ССЗ привела к значительному снижению ССО, то при РА решению данной проблемы не уделяется должного внимания. Высокая частота АГ при РА требует проведения агрессивного скрининга и тщательного контроля АД с более низким порогом назначения гипотензивной терапии.
Д.м.н. Д.С. Новикова, старший научный сотрудник лаборатории функциональной и ультразвуковой диагностики,
д.м.н. Т.В. Попкова, руководитель лаборатории системных ревматических заболеваний с группой гемореологических нарушений
ФГБУ «НИИР им. В.А. Насоновой» РАМН
Источник
Никогда не думала, что буду столько обращаться к врачам в поисках причины своего нездоровья. По своей специальности я медицинская сестра, и надеялась, что вращаясь во врачебной среде, смогу справиться с любыми отклонениями в организме. Но постановка моего правильного диагноза оказалась трудностью и для опытных докторов.
Случилось всё 2 года назад. В течение года я мучительно болела. Периодически воспалялись то суставы на ногах вплоть до невозможности вставать на ступни ног, голеностопы распухали, то появлялись боли в позвоночнике, причём эта боль распространялась по всему телу. Распухали руки, они начали неметь. Боль концентрировалась в левой руке, на ней немели 3 пальца. Я обратилась к массажисту, который часто спасал меня от обострения остеохондроза, думала, что причина в нём. Но эффекта от массажа не было.
Пошла к терапевту, который назначил мне анализы и направил к кардиологу. Кардиолог в свою очередь не нашёл отклонений по кардиологической части, послал к хирургу. Хирург — снова к терапевту. В районной консультации я ходила кругами, пытаясь найти причину своего состояния. В итоге положили в стационар в отделение кардиологии, поскольку поднялось давление. Эффектов от лечения в стационаре не было.
Отчаявшись, я обратилась даже к онкологу. Мои муки продолжались бы ещё долго, если бы один из докторов не посоветовал отправиться к ревматологу, что я и сделала.
Наконец-то ревматологом был поставлен правильный диагноз — ревматоидный артрит. В этот момент меня очень беспокоили ноющие боли в мышцах. Суставы стоп, запястий, были воспалены. Присутствовала постоянная боль в суставах, я не могла даже ходить. Врач назначил лечение на 4 месяца, после которого мне стало легче. Дальше жизненные обстоятельства сложились так, что продолжать лечение ревматоидного артрита было некогда, да и мне стало настолько легче, что я подумала об исцелении. Однако оказалось, что это было моей ошибкой, поскольку ревматоидный артрит — заболевание хроническое. Если оно появилось единожды, надо быть всегда на стороже. Результатом забывания о моей болезни явилось осложнение на локтевой и плечевой суставы, позвоночник, с болью в которыом я живу теперь постоянно.
Что такое ревматоидный артрит
Современная диагностика сейчас легко может определить ревматоидный артрит ещё на начальных этапах. Однако зачастую в районных консультациях его предполагают в самый последний момент, когда уже есть деформация суставов.
Ревматоидный артрит относится к системным заболеваниям соединительной ткани. Заболевание хроническое, инфекционно-воспалительного происхождения, при котором поражаются и периферические мелкие суставы, и такие крупные суставы как наш позвоночник. Кроме того, разрушительные процессы настолько сильны, что суставы могут перестать выполнять свою функцию до полной неподвижности. Кроме прочего, ревматоидный артрит можно рассматривать как заболевание аутоиммунное. То есть защитная система организма воспринимает свои клетки, как инородные. Она реагирует на собственные клетки, как на вирусы и бактерии, направляя свою агрессию на собственный организм.
На протяжении многих лет и в нашей стране, и зарубежом ищут способы борьбы с ревматоидным артритом. Оно может иметь как острое начало, так протекать в вялотекущей форме. Не имеет сезонности, т.е. появления можно ожидать в любое время года. Ревматоидным артритом нельзя заразиться.
Что может провоцировать появление ревматоидного артрита
- Травмы.
- Различные инфекционные заболевания (ангина, ОРЗ, любые вирусные заболевания — например, герпес, краснуха, гепатит).
- Снижение иммунитета, которому способствуют острые и накопительные стрессы и депрессия.
Симптомы ревматоидного артрита
- Начинается заболевание по-разному в каждом случае. Ревматоидный артрит может начаться остро или подостро (когда вдруг припух один или 2 сустава).
- Появляется боль в суставах, особенно при ходьбе. Может возникать с утра и особенно к вечеру.
- Часто суставы воспаляются симметрично. Бывает, что боль появляется то в одном, то в другом суставе, тогда как в первом прекратилась.
- Мышечные боли при ревматоидном артрите носят длительный ноющий характер. Больной часто пытается растирать мышцы разогревающими мазями, но эффект от этого незначительный.
- В скрытом периоде ревматоидного артрита проявляется сильная усталость, слабость, недомогание. С утра скованность в движениях. Человек с трудом может сжать руку в кулак.
- Может появиться лихорадка (присутствие немотивированных скачков температуры тела).
- Потливость.
В более поздних стадиях ревматоидного артрита появляются:
- Неподвижность суставов, например, кистей. На пальцех во многих случаях присутствуют «шишки». Может возникнуть теносиновит кисти — воспаление оболочки внутри которой проходит сухожилие (боль при пальпации, припухлость, утолщение сухожилия).
- Синдром карпального канала (туннельный синдром) — онемение нескольких пальцев на руках.
- Поражения лучезапястного, локтевого суставов.
- Поражение позвоночника и плечевого сустава возникает на ещё более поздних стадиях ревматоидного артрита.
Внесуставные поражения при ревматоидном артрите
Ревматоидный артрит — это заболевание не только суставное. При нём поражается соединительная ткань, то есть проблемы возникают во всех органах и системах, где она присутствует. Это и мышцы в любом органе, и сосуды. То есть страдают дыхательная, сердечно-сосудистая система, почки.
Случается, что на внесуставные поражения врачи редко обращают внимание. Надо сказать, что напрасно, поскольку очень часто эти нарушения являются более серьёзными для больного, чем суставные поражения.
- Проявляются поражения кожных покровов — ломкость ногтей, сухость кожи, ревматоидные «узелочки» (маленькие подкожные горошинки, которые не прикреплены к суставам).
- В мышцах появляется чрезмерное напряжение. Если поражается какой-то сустав, то обязательно и в мышцах рядом с ним идёт патологический процесс.
- Поражение желудочно-кишечного тракта при ревматоидном артирите не имеет специфических проявлений. Но постоянное употребление больным анальгетиков разрушительно действует на органы пищеварения и печень.
- Очень часто ревматоидный артрит даёт осложнения на сердце. Это эндокардиты, миокардиты, перекардиты. Ревматоидные узелки могут быть прикреплены даже к клапанам сердца, вызывая пороки, нарушения кровообращения и сердечную недостаточность.
- Может быть поражение дыхательной системы — плеврит, поражение лёгочной ткани в виде пневмонии.
- Ревматоидные узелки могут поразить и почки — воспаление клубочков почек( гломерулонефрит) бывает при поздних стадиях ревматоидного артрита.
- Ревматоидный артрит вызывает анемию (снижение гемоглобина в крови), которая приводит к тахикардии. У больного появляется утомляемость, усталость, бледность кожных покровов, тахикардия и высокое давление за счёт нарушения в почках.
Таким образом, при ревматоидном артрите одно нарушение наслаивается на другое. Создаётся впечатление, что организм рассыпается, что недалеко от истины. Проблема в том, что человек считает, что это разные заболевания. На самом же деле это проявления одного и того же недуга — ревматоидного артрита.
Чем страшен ревматоидный артрит — вторичным амилоидозом. Амилоид — это патологически изменённый белок. Когда амилоид откладывается в различных органах, он их разрушает. Самым грозным осложнением является амилоидоз почек. Чаще всего это приводит к почечной недостаточности.
Лечение ревматоидного артрита
Вовремя начатое лечение помогает предотваратить необратимые последствия ревматоидного артрита. В настоящее время есть много хороших препаратов, которые с успехом применяются при артрите. Есть одно важное правило при лечении ревматоидного артрита: если поставлен такой диагноз, лечением и профилактикой обострений нужно заниматься постоянно, 1 раз в полгода обращаясь к ревматологу.
Медикаментозное лечение назначается врачом и только им.
Поддерживать организм при ревматоидном артрите поможет фитотерапия. Встреча с грамотным травником значительно облегчила моё состояние. Делюсь теперь этой информацией с вами, дорогие читатели.
Травы при ревматоидном артрите
Очень эффективны настойки, которые принимают курсом 21 день:
- Настойка девясила 25% по 30 капель 3 раза в день.
- Настойка лопуха 20% по 30 капель 3 раза в день.
- Настойка шлемника байкальского 25% по 10 капель 3 раза в день.
- Настойка аира 20% по 20 капель 3 раза в день
- Настойка чабреца 10% по 10 капель 3 раза в день
Хорошо поддерживают организм водные извлечения (настои и отвары) брусники, мелиссы, зверобоя, толокнянки, череды, ортосифона, репешка, донника, астрагала, бузины. Отдельно можно выделить пижму, с настоями которой принимают ванны и принимают 5% настой внутрь. Пижма оказывает иммуномодулирующее, антибактериальное и противовоспалительное действие. Но не нужно забывать, что пижма ядовита, поэтому важно не переусердствовать в дозах.
Полезен клюквенный морс, сок лимона с чаем с добавлением меда.
Из лекарственных трав делают сборы, которые ещё более эффективные, чем травы по отдельности. Эти сборы должны оказывать противовоспалительное действие, их можно принимать и в период стационарного лечения.
При ревматоидном артрите применяется много трав, которые можно сочетать между собой в сборах:
- Таволга вязолистная (лабазник) — иммуномодулятор, снижает вязкость крови, уровень холестерина, улучшает кровообращение, противовирусное и антибактериальное средство.
- Зверобой — хороший антисептик и вместе с тем успокаивающее средство, снимает боли.
- Спорыш (горец птичий) трава — чистит почки.
- Береза листья (особенно майские) — приводит в порядок почки, очищает организм.
- Крапива двудомная (майский лист) — источник витаминов, влияет на кровообращение, снимает воспаление, но все настои с крапивой должны применяться в день изготовления, т.к. при хранении становятся ядовитыми.
- Багульник побеги — сильнодействующее средство, поэтому его в сборы добавляют минимальное количество. Багульник является сильным обезболивающим компонентом.
- Кора белой ивы содержит аспирин. Стружка этой коры даже может заменить кардиомагнил или аспирин-кардио.
- Полынь горькая, трава — чистит организм, в частности печень, восстанавливает нормальный обмен веществ. Это очень важный компонент, поскольку множество препаратов, применяемых при артрите очень агрессивно влияют на печень. Полынь в данном случае выступает детоксикационным компонентом, т.е. выводит яды.
- Также при ревматоидном артрите эффективны плоды можжевельника в виде отвара, шалфей, трава земляники, лапчатка серебристая (горлянка).
- Хорошим противовоспалительным действием обладает пырей ползучий (корни кошачей травы).
- Солодка голая действует как гормоноподобное средство. Лопух полезен при ревматоидном артрите и в виде настоя, и настойки. Герань лесная (суставник, сабельки — не путать с сабельником!) используется в настойках. А вот сабельник является мощным противовоспалительным средством и широко используется для изготовления БАДов и мазей при артрите.
- Кроме всего прочего очень полезны растения, содержащие витамины (шиповник, рябина обыкновенная, гречиха посевная, земляника лесная, клевер ползучий). Эти растений хорошо добавлять в сборы при ревматоидном артрите.
- Можно использовать хвою сосны и вереск. Немного о вереске: он успокаивает нервную систему, снимает воспаление, лечит почки, снимает боли.
- Использование конского каштана в виде настойки для растираний давно применяется при ревматоидном артрите.
Нужно сказать, что китайская медицина в отличие от европейской считает ревматоидный артрит заболеванием излечимым. Для этого применяется экстракт горных муравьев, который призван регулировать иммунную систему при аутоиммунных нарушениях, и гриб под названием кордицепс.
В заключение от автора
Если у вас есть подозрение на ревматоидный артрит, если вы чувствуете, что гриппом не болеете, а вас лихорадит, бывает боль в суставах, сердечко «пошаливает», давление поднимается, надо обязательно обратиться к специалисту. На своём опыте убедилась, что ревматолога при этом нужно посетить одним из первых врачей, а не последним, как в моём случае. Промедление ведёт к тому, что мы теряем время, которое нужно на то, чтобы остановить ревматоидный артрит в начальной стадии, не доводить до более сложных его проявлений и осложнений.
Природа подарила нам большое количество средств, которые способны поддержать организм при ревматоидном артрите, защитить от негативного действия медикаментозной терапии, без которой нельзя обойтись. О заболевании «ревматоидный артрит» нельзя забывать, как произошло у меня, нужно стараться использовать все средства для реабилитации, чтобы не допустить дальнейшего разрушения суставов и других органов. И ещё, конечно же, нельзя опускать руки и лениться всё это заваривать и дисциплинированно принимать.
Всем, столкнувшимся с тем же недугом, что и я, желаю неотступно действовать в профилактике осложнений и обострений ревматоидного артрита.
Доброго здоровья!
Мед. сестра Людмила Карпова, г. Владимир
Источник


