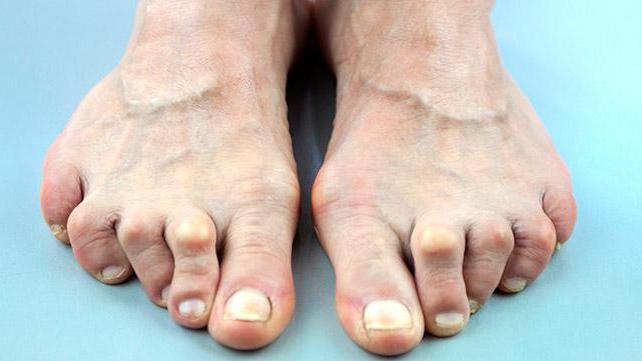
Ревматоидный артрит и плоскостопие

 Артрит стопы – страшное заболевание, не позволяющее человеку вести полноценный образ жизни.
Артрит стопы – страшное заболевание, не позволяющее человеку вести полноценный образ жизни.
Это серьезное испытание для больного. Американская статистика говорит, что каждый седьмой человек становится жертвой артрита и каждый третий из них превращается в инвалида.
Человек теряет способность передвигаться, ухаживать за собой.
Опасность болезни в том, что на начальной стадии она себя почти не проявляет, а на запущенной эффективность лечения мала.
Что необходимо знать об артрите стопы? Как вовремя распознать и не запустить болезнь?
Причины артрита
Valgulex — легкое избавление от вальгусной деформации
Стопа – одна из сложных частей человеческого тела. Она перераспределяет нагрузку, координирует движение, поддерживает тело в вертикальном положении, помогает заниматься спортом, танцами и т.д. Она дает свободу передвижения.
Стопа состоит из множества сочленений костей. Очень часто встречается патология суставов. И артриты занимают одно из первых мест среди воспалительных заболеваний. Следует знать, что эта патология является вторичным проявлением другой болезни.
Формы
Причин много, но все их можно поделить на пять форм.
№ 1. Ревматоидный артрит
Являющийся аутоиммунным заболеванием. Когда иммунная система дезориентируется, то начинает атаку на свои же клетки хрящевой суставной ткани.

Парадоксально, но факт – то, что должно нас защищать, разрушает. В итоге поражаются мелкие суставы кистей и стоп. Обычно ревматоидный артрит встречается у людей после 35 лет и по статистике женщин среди больных в три раза больше чем мужчин.
№ 2. Подагрическая форма артрита
Развивающаяся на фоне дисбаланса выработки мочевой кислоты с последующим отложением солей в полостях сустава. Нарушает болезнь плюснефаланговые суставы больших пальцев конечности, вследствие чего вырастает так называемая «шишка» у основания большого пальца. К тому же страдают соседние ткани – межфаланговые, голеностопные, пяточно-таранные суставы и др. В итоге человек получает боль, дискомфорт, деформацию суставов.
№ 3. Остеоартрит
Появляющийся на фоне артроза, который разрушает суставный хрящ. Часто пациентами становятся люди пожилого возраста.
№ 4. Реактивный артрит
Появляется как следствие перенесенных инфекций, отсюда его второе название – инфекционный. Опасность представляют открытые раны в районе сустава, воспаления и инфекции хронического характера. Страдают от него молодые люди от 20 и до 40 лет.
№ 5. Другие воспаления – инфекционные, посттравматические
Вторые не всегда инфекционные. Часто являются следствием закрытого повреждения.
Общие симптомы заболевания
Существует мнение, что артрит – это болезнь пожилых людей. Но, это миф. В действительности артрит может появиться не зависимо от возраста и пола. Губительно игнорирование симптомов заболевания.
Любая форма артрита схожа по общим показателям:
- боль;
- отек;
- покраснение;
- чувство онемения и мурашек;
- лихорадка;
- нарушение подвижности в суставах.
Выделяется группа лиц, которые имеют склонность к появлению артрита:
-
 Это люди, занятые тяжелым физическим трудом, вынужденные долгое время находиться в стоячем положении,
Это люди, занятые тяжелым физическим трудом, вынужденные долгое время находиться в стоячем положении, - спортсмены,
- люди с аутоиммунными и инфекционными заболеваниями,
- страдающие сахарным диабетом, ожирением.
Возможные заболевания
Ревматоидный артрит стопы
«Тихий убийца» суставов, так его прозвали. И для этого есть все основания, потому что болезнь тяжело диагностировать на ранних стадиях из-за отсутствия симптомов. А если они есть, то настолько слабые, что обычно человек не придает им значение. В этом и опасность, потому что лечится ревматоидный артрит только на начальных стадиях.
Первым признаком является боль ноющего характера, даже в состоянии покоя. С развитием болезни болевые ощущения нарастают и продолжаются всю ночь.
Боль не проходящая, этим симптомы артрита отличаются от других. Человек чувствует недомогание как при простудном заболевании. Иногда температура тела повышается до 37,5 градусов.
Появляется скованность движений, онемение кожи, покраснение, отечность при тяжелом течении артроза.
Последняя стадия заметна невооруженным глазом – сильная деформация сустава и тканей вокруг него. Движение невозможно.
Наблюдается сниженная сопротивляемость организма к инфекционным заболеваниям и появление частых депрессий.
Valgulex — легкое избавление от вальгусной деформации
Подагрический артрит
Всем знакомое название – подагра. Что это такое? Это воспалительное заболевание, поражающее сначала плюснефаланговый сустав большого пальца. Инфекция распространяется на межфаланговые, голеностопные, пяточные сочленения.
При подагре появляются узелки со скоплениями солей мочевой кислоты.
Хотя этот признак может отсутствовать. Болезнь является следствием нарушенного обмена веществ.
Симптомы:
- боль приступообразного характера, увеличивающаяся ночью и при движении;
- у основания пальца вырастает «шишка», появляется отечность и покраснение;
- может повыситься температура тела.
Метаболический артрит
Этот вид артрита часто встречается среди болезней стоп. На него приходится до 50% всех случаев.
Болезнь развивается приступообразно. Болевой симптом появляется внезапно. Кожа в больном месте краснеет и отекает. Если нажать на больное место – возникает сильная боль. Как правило, симптомы увеличиваются по ночам, а к утру стихают.
Способствует развитию метаболического артрита:

-
 подагра;
подагра; - жирная пища;
- алкоголь;
- чрезмерная
- физическая нагрузка.
Этот вид артрита проще лечить, потому что симптомы появляются сразу и не так сильно деформируют сустав.
Плюсна страдает в 25% случаев недуга, пальцы в 70%. На предплюсну остается всего 5%.
Инфекционный артрит
Появляется после перенесенной инфекционной патологии или травмы.
Симптомы видимые, проявляющиеся в один момент. К ним относятся:
- Боль даже, когда человек находится в покое и увеличение ее при физической нагрузке.
- Сухая кожа в проблемной зоне.
- Затрудненное движение в суставе, невозможность полноценного движения.
- Головная боль.
- Головокружение.
- Лихорадка.
Если проигнорировать симптомы, инфекция приведет к изменениям в анатомической структуре ахиллового сухожилия, мышцах и т.д.
Со временем, без соответствующей терапии человек теряет способность к передвижению. Реабилитация очень сложный и долгий процесс. Поэтому не затягивая при первых признаках следует обратиться за помощью к врачу.
Псориатический тип
Страдают от него больные, имеющие в анамнезе – псориаз. Симптомы очень похожи на ревматоидный артрит, поэтому заболевание протекает без видимых признаков и разрушает ткани в течение долгих лет.
Посттравматический тип
Этот недуг схож по симптомам с инфекционным, и часто они проявляются одновременно.
Как диагностировать
Определить болезнь стопы – сложная задача, с которой не всегда может справится даже врач. Что ж тогда говорить про свои силы?! Они почти равны нулю.
Диагностировать болезнь может:
-
 Хирург, являющийся своего рода навигатором в определении метода диагностики.
Хирург, являющийся своего рода навигатором в определении метода диагностики. - Ортопед, занимающийся лечением опорно-двигательного аппарата.
- Ревматолог.
- Нефролог с эндокринологом.
- Травматолог или ортопед-травматолог.
Не нужно ходить от одного врача к другому. Обращаться к конкретному специалисту нужно в зависимости от заболевания. Артрит болезнь давняя, старая и за годы ее существования были выработаны методы диагностики.
Во-первых, необходима консультация специалиста со сбором анамнеза. Врач расспросит о жалобах, характере боли, посмотрит стопу или стопы, исследует методом пальпации.
Во-вторых, для получения более подробной картины нужны лабораторные и инструментальные методы диагностики.
К ним относятся:
- общий анализ крови;
- биохимическое исследование крови, позволяющее определить воспаление по показателям лейкоцитоза, повышенного уровня СОЭ, С-реактивного белка и т.д. Если стопа деформирована в следствие подагрического артрита, то в моче могут быть найдены ураты. При обнаружении в биохимическом анализе повышенной концентрации кальция, можно ставить диагноз хондрокальциноз;
- МРТ/КТ позволяет оценить детально состояние тканей;
- пункция суставной полости при подозрении на инфекционное или травматическое происхождение болезни;
- артроскопия;
- УЗИ. Больше подходит для внутреннего исследования. Часто малоинформативное.
Лечение стопы
Лечится артроз стопы двумя методами:
- Консервативным — основное лечение.
- Оперативным. Надобность в хирургическом вмешательстве появляется только на запущенной стадии заболевания с деформацией тканей или нарушении целостности сустава.
Консервативное или традиционное лечение
Является комплексным методом, состоящим из:
-
 ортопедической терапии, необходимой при травме ноги. Обычно накладывается гипс или эластичная повязка;
ортопедической терапии, необходимой при травме ноги. Обычно накладывается гипс или эластичная повязка; - физиолечения, подбираемого в индивидуальном порядке специалистом. Это могут быть сероводородные, грязевые, радоновые и йодобромные ванны, УФ-облучение, электрофорез, УВЧ-терапия, фонофорез, магнитотерапия, парафинотерапия;
- медикаментозной терапии, при которой назначается несколько препаратов.
Медикаменты
Противовоспалительные – Кеторолак, Найз и др. Лечиться ими можно в домашних условиях. Они помогают снять воспаление и купировать боль. Но, при злоупотреблении клиническая картина может быть смазанной из-за ослабления симптомов.
Анальгетики.
Хондропротекторы, защищающие суставы от разрушения и восстанавливающие его. Применяется длительное время. Препараты считаются высокой эффективности.
Уриозурические средства – неотъемлемая часть при лечении подагрического типа артрита.
Гормональная терапия. Является спасением в запущенных случаях. Лекарство вводится прямо в полость сустава.
 Антибиотикотерапия.
Антибиотикотерапия.
Иммунодепрессанты, обладающие массой побочных эффектов, но необходимы для лечения артрита стопы.
Цель традиционного лечения состоит в снижении болевого синдрома, уничтожении бактерий антибиотиками, выведение излишка мочевой кислоты, приостановка процесса разрушения тканей.
Народные средства
Ни в коем случае нельзя заменять консервативное лечение традиционным.
Методы лечения с помощью народной медицины могут лишь помочь и посодействовать выздоровлению стоп.
- Самым популярным средством является йодированная соль, которую применяют для ножных ванночек.
- Рекомендуется греть ноги в горячем песке при условии отсутствия воспалительного и гнойного проявления. Можно для прогревания применять хвойные отвары, горчичники.
- Разрешается наносить компрессы на ночь из тертого корня хрена, репы, редьки.
- Хорошо помогает мазь из меда и мумие. Понадобится 100 гр. меда и 0,5 гр. мумие. Смесью оборачивается больное место. Лечение длится 10 дней с перерывом в 3 дня. Лечение состоит из 3 курсов.
- Для внутреннего применения рекомендуется делать отвары из ромашки, липы, зверобоя. По 1 чайной ложки каждой травы заваривается 1 стаканом кипятка. Отвар настаивается и пьется в течение дня.
- Эффективность отмечена при употреблении смеси из морковного и капустного сока в разных пропорциях. В день такую смесь следует пить по 1 стакану.
- Диета. Цель ее предотвратить образование и отложение солей. Исключаются из рациона – мясо, щавель, ревень, копчености, алкоголь. Рекомендуется употреблять крупы, фрукты, зелень, овощи.
Профилактические мероприятия
Чтобы не столкнуться с такой неприятной болезнью, лучше соблюдать следующие правила:
-
 всегда долечивать хронические заболевания;
всегда долечивать хронические заболевания; - носить только удобную обувь;
- беречь ноги от травм;
- следить за работоспособностью почек;
- не курить;
- делать гимнастику;
- не допускать образования излишнего веса.
Специальная гимнастика
Этот комплекс упражнений можно выполнять дома в любое удобное время.
- Исходная позиция – удобное положение. Суть заключается в ритмичном сжимании и разжимании пальцев ног. Минимальное количество раз – 20.
- Взять стопу руками. Каждый пальчик согнуть-разогнуть и вытянуть кругообразными движениями.
- Нужен мячик или гантели для катания стопой по полу в течение 10 минут.
- Встать на мелкие камешки и переступать с одной ноги на другую.
- Подъем на носочках, опускание на пятки. Сделать 20 раз.
Всегда болезнь проще предотвратить, чем лечить. Успешность лечения артрита стопы зависит от стадии прогрессирования заболевания. Деформация тканей часто становится причиной развивающейся хромоты и инвалидности.
Valgulex — легкое избавление от вальгусной деформации

Источник
Ревматоидный артрит ног – патология аутоиммунной природы, поражающая мелкие суставы. Заболевание развивается медленно, сложно поддается лечению и при отсутствии адекватной терапии может привести к инвалидности.
Причины развития и провоцирующие факторы
Основная причина развития ревматоидного артрита ног – аутоиммунное нарушение. Это проявляется непринятием иммунитетом клеток соединительной ткани. В результате в крови образуются особые соединения, атакующие собственные суставы и ткани вокруг них. Это приводит к развитию воспалительного процесса.
Ревматоидный артрит чаще всего поражает мелкие суставы – сочленения пальцев рук или ног. Особенность ревматоидного артрита пальца ноги заключается в выраженных нарушениях подвижности сустава, что приводит к нарушению походки и хромоте.
Причиной ревматоидной формы воспаления является аутоиммунная реакция организма
Факторы, предрасполагающие к развитию патологии:
- генетическая предрасположенность;
- высокий уровень мочевой кислоты в крови;
- травмы суставов;
- заболевания опорно-двигательного аппарата;
- вирусные и инфекционные заболевания.
Генетическая предрасположенность играет важную роль в развитии этой патологии. Тем не менее склонность к заболеваниям суставов не обязательно означает развитие артрита.
Высокий уровень мочевой кислоты приводит к развитию подагры. Это заболевание связано с нарушением обмена веществ и проявляется отложениями соединений мочевой кислоты на суставах. Чаще всего осложнения распространяются на суставы ног. Со временем на них образуются шишки, нарушающие подвижность конечности, суставы воспаляются и развивается артрит.
Сильные травмы мелких суставов, ушибы и переломы могут привести к началу патологического процесса. Чаще всего артрит развивается у людей, чья профессиональная деятельность связана с постоянной нагрузкой на мелкие суставы.
Заболевания опорно-двигательного аппарата выступают еще одним фактором риска. Например, тяжелые нарушения осанки, плоскостопие, заболевания сухожилий приводят к неправильному распределению нагрузки тела при ходьбе. В результате отмечается неправильное распределение веса тела на конечности, в результате чего некоторые суставы ноги могут подвергаться большей нагрузки. Со временем это приводит к развитию артрита в следствие так называемой изношенности сустава.
Активизация аутоиммунного процесса, в результате которого поражаются суставы и соединительная ткань, может произойти на фоне вирусного или инфекционного заболевания. Если инфекция распространяется на сустав, начинается воспаление. Организм остро реагирует на воспалительный процесс, начинается атака на собственные суставные сумки из-за выделения в кровь особых антител. В результате проблема усугубляется и развивается ревматоидный артрит. Такое может происходить на фоне заражения туберкулезом, сифилисом, гонореей, некоторыми видами патогенной микрофлоры (грибки).
В начале развития заболевание поражает суставы пальцев
Особенности течения заболевания
Ревматоидный артрит обычно впервые обостряется в возрасте 30-40 лет. По статистике, женщины страдают этим заболеванием чаще, чем мужчины. Также отдельно выделяют ювенильный ревматоидный артрит, который впервые проявляется в подростковом возрасте.
Главная особенность заболевания – это медленное развитие. От начала воспалительного процесса в суставах до появления первых специфических симптомов может пройти от нескольких месяцев до двух лет.
Ревматоидный артрит развивается из-за воспаления в суставной сумке. Сам по себе этот процесс опасен, но достаточно легко купируется с помощью медикаментов. Сложность заключается в том, что организм реагирует на воспаление выработкой специфических антител, которые разрушают коллагеновые волокна в соединительной ткани и усиливают продукцию синовиальной жидкость. Эта жидкость заполняет полость сустава и выполняет функцию «смазочного материала», обеспечивая подвижность сочленения. При повышении выработки этой жидкости с одновременным разрушением коллагена воспалительный процесс усиливается.
Ювенильный ревматоидный артрит встречается очень редко (примерно в 1% случаев), однако является наиболее опасной формой заболевания. Так как болезнь имеет хронический характер с периодами обострения и склонностью к прогрессированию, она быстро приводит к нарушению подвижности пораженных сочленений и может стать причиной ранней инвалидности.
В детском возрасте артрит развивается на фоне перенесенных инфекционных или вирусных заболеваний. Особенность подросткового артрита – постепенное распространение патологического процесса на крупные суставы.
Различают три стадии заболевания у детей и взрослых. Начальная стадия характеризуется симптомами общего характера, что затрудняет своевременную диагностику и лечение. К характерным признакам патологии относят:
- быстрая утомляемость;
- усталость в ногах;
- отечность ступни;
- незначительное повышение температуры тела.
Проблема своевременного лечения объясняется тем, что пациенты просто не обращаются к врачу при обнаружении первых симптомов. Общее недомогание связывают с физическими нагрузками, хронической усталостью или простудным заболеванием.
Со временем болезнь прогрессирует и переходит в следующую стадию. На этом этапе присутствует выраженный дискомфорт в ногах и проявляются специфические симптомы ревматоидного артрита. При отсутствии лечения ревматоидного артрита ног, ревматизм переходит в следующую стадию и распространяется на крупные суставы – в этом случае терапия должна проводиться незамедлительно. Следующая стадия болезни называется деформирующим артритом. Патология приводит к необратимым изменениям в суставах, которые чреваты нарушением двигательной активности и инвалидностью.
Деформация суставов создает трудности при ходьбе
Специфическая симптоматика артрита
Ревматоидный артрит конечностей приводит к нарушению подвижности ног. Заболевание необходимо лечить своевременно. Рекомендуется обратиться к врачу при появлении первых тревожных симптомов – усталости в ногах, отеках ступней, общего недомогания.
Симптомы, характерные для прогрессирующего ревматоидного артрита:
- отек суставов, приводящий к видимой деформации;
- припухлость конечности;
- сильный болевой синдром;
- небольшие узелки вокруг пораженного сустава;
- повышение температуры тела в зоне воспаления.
В некоторых случаях отмечается сильное повышение температуры тела – до 39 С. Этот симптом также характерен для обострения артрита.
Особенность заболевания – это характер боли. При ревматоидном артрите боль и скованность в суставах мучают в первой половине дня и проходят ближе к вечеру.
Болевой синдром наиболее выражен сразу после пробуждения. При этом отмечается скованность пораженных суставов, ограничение их подвижности, возможно локальное онемение кожи. По мере того как человек «расходится», боль постепенно уменьшается. Тем не менее за ночь она снова нарастает и пик болевого синдрома отмечается утром.
При сильном поражении суставов под кожей образуются мелкие уплотнения узелковой формы. Они легко прощупываются пальцами, их размер не превышает размера спичечной головки. В течение дня эти образования могут рассасываться.
По мере прогрессирования болезни, в процесс вовлекаются более крупные суставы. Ревматоидный артрит поражает пальцы ноги, переходит на ступни, и распространяется по восходящему пути на колено. Ревматоидный артрит мизинца и артрит большого пальца ноги приводят к нарушению походки из-за отека и ухудшения подвижности в суставах. Обычно заболевание развивается симметрично, то есть поражает обе конечности сразу.
Отекание и боль в стопах могут быть начальным проявлением болезни, поэтому визит к врачу обязателен
Постановка диагноза
Лечение патологии занимается врач-ревматолог. Основное обследование, позволяющее выявить именно ревматоидную форму болезни – это исследование крови на наличие ревмофактора. Это специфический белок, который вырабатывается синовиальной оболочкой суставов и проникает в кровь. Высокий ревмофактор указывает на ревматоидный артрит.
Дополнительные обследования:
- общий и биохимический анализ крови;
- рентгенография суставов;
- анализ синовиальной жидкости;
- обследование костной ткани;
- магнитно-резонансная томография.
Анализ крови также необходим для исключения вирусной природы заболевания. Исследование синовиальной жидкости позволяет оценить ее состав и исключить бактериальное воспаление сустава. Степень деформации и тяжесть патологического процесса определяют с помощью рентгена и МРТ. Дополнительно могут понадобиться исследования тканей вокруг суставов.
Принцип лечения
Полностью вылечить ревматоидный артрит нельзя, так как это патология аутоиммунной природы, связанная с нарушением собственной иммунной защиты. Цели лечения:
- купировать острый воспалительный процесс;
- приостановить прогрессирование болезни;
- снять болевой синдром;
- восстановить двигательную функцию.
Заболевание требует внимательного отношения и адекватной терапии. Борьба с артритом осуществляется консервативными методами с использованием различных медикаментов. Дополнительно можно применять народные методы, ЛФК, диетотерапию.
Ревматоидный артрит относится к неизлечимым заболеваниям, но избавиться от неприятных симптомов вполне реально
Традиционное лечение
Лечение ревматоидного артрита колена или суставов ног осуществляет с помощью препаратов двух группы – это кортикостероиды и нестероидные противовоспалительные средства. Применяться могут лекарства в различных формах выпуска – мази, уколы, таблетки.
Нестероидные противовоспалительные препараты купируют воспалительный процесс, устраняют болевой синдром и нормализуют температуру тела. При артрите назначают:
- Диклофенак;
- Ибупрофен;
- Кетопрофен;
- Нимесулид (нимесил);
- Напроксен.
Лекарства в таблетках эффективны при умеренном воспалении. Они снимают симптоматику достаточно быстро, но должны приниматься с осторожностью, так как нарушают работы ЖКТ. Нимесил или Аффида Форте выпускаются в форме порошка для приготовления суспензии. Такие средства можно принимать дважды в день. Диклофенак и Ибупрофен принимают по 1 таблетке трижды в день. По назначению врача дозировка может быть увеличена.
Для улучшения подвижности сустава применяют нестероидные противовоспалительные средства наружно. Это различные мази или гели на основе диклофенака.
В тяжелых случаях нестероидные противовоспалительные препараты используются для инъекций. Укол ставится прямо в сустав. Такая процедура проводится исключительно врачом. При инъекционном введении препараты действуют очень быстро и полностью устраняют дискомфорт за несколько часов.
Для уменьшения аутоиммунного ответа организма и купирования воспаления применяют кортикостероиды. Эти лекарства представляют собой синтетические аналоги гормонов надпочечников, оказывают системное действие на организм и требуют осторожности. Кортикостероиды применяют инъекционно, укол делают прямо в суставную капсулу. Также можно принимать эти лекарства в таблетках.
При подтверждении бактериального воспаления дополнительно назначают антибиотики широкого спектра действия. После купирования воспаления врач может назначить хондропротекторы, которые восстанавливают эластичность хрящей.
Для лечения применяют препараты в различных лекарственных формах
Народная медицина
Ревматоидный артрит ног лечится только с помощью медикаментов, симптомы и лечение заболевания требуют внимания врача. Народные средства могут использоваться как вспомогательный терапевтический метод.
- Подогреть до камфорной температуры 50 мл любого растительного масла и добавить к нему 10 капель эфирного масла пихты. Втереть полученное средство мягкими массажными движениями в больной сустав и укутать теплым платком на час.
- Натереть крупную черную редьку, смешать пополам с жидким медом. Смесь наносить ежедневно на пораженный сустав перед сном, укутывая конечность пищевой пленкой. Снимать компресс нужно утром.
- Смешать по чайной ложке цветков ромашки, календулы и травы зверобоя. Залить смесь трав двумя стаканами воды и варить на малом огне 15 минут. Затем накрыть крышкой и укутать полотенцем на 2 часа. Такой отвар обладает противовоспалительными свойствами. Принимать его необходимо ежедневно по 200 мл в течение месяца.
- Столовую ложку сушеных плодов шиповника залить стаканом кипятка и настаивать под крышкой полчаса. Принимать по половине стакана в день для уменьшения отечности сустава.
- Взять 3 больших ложки голубой глины, залить отваром ромашки до получения густой массы и наложить полученную смесь на больной сустав, дополнительно обернув пищевой пленкой. Выдержать средство час, а затем смыть водой.
При ревматоидном артрите не рекомендуется применять разогревающие компрессы и мази, не проконсультировавшись с врачом. Если в суставной сумке присутствуют болезнетворные агенты, прогревание больной зоны может привести к распространению патологического процесса и ухудшению общего состояния.
Диета и другие вспомогательные методы лечения
Для уменьшения риска обострения заболевания следует отказаться от круп. Употреблять можно рис и гречку, а вот злаки, такие как овсянка и пшеничная крупа, необходимо исключить. Также рекомендуется отказаться от свинины, заменив ее телятиной и курятиной. Не рекомендовано употреблять цитрусовые и свежее молоко. Также необходимо исключить любые острые специи и полностью отказаться от алкоголя.
Продукты, которые должны преобладать в рационе:
- овощные бульоны;
- овощи в свежем и печеном виде;
- рыба, курятина и телятина;
- бобовые;
- кисломолочные продукты.
Яйца следует ограничить. Употреблять их можно не больше двух раз в неделю. Фруктами злоупотреблять не рекомендуется, но они не запрещены.
Дополнительно применяется лечебная физкультура с минимумом нагрузки на сустав. Полностью отказываться от физических нагрузок нежелательно. По назначению врача разрешается физиотерапия. Нередко назначают грязевой лечение.
Чем опасен ревматоидный артрит ног?
Артрит приводит к деформации суставов. Это негативно сказывается на качестве жизни пациента, ограничивает его подвижность и со временем может привести к полной потере способности к самообслуживанию. Заболевание медленно прогрессирует, поражая крупные суставы.
Своевременное лечение и соблюдение всех рекомендаций врача позволит отсрочить тяжелые нарушения и сохранить нормальную подвижность суставов. Избежать обострения заболевания поможет сбалансированное питание, отсутствие вредных привычек и травм суставов.
Источник