Ревматоидный артрит и пороки сердца приобретенные
При обнаружении у больного РА митрального стеноза всегда необходимо исключать его ревматическую этиологию, так как сочетание РА с предшествующим ревматическим пороком признается многими авторами. Патогмоничным признаком ревматоидного артрита являются ревматоидные узелки в миокарде, перикарде и в эндокарде в основании митрального и аортального клапанов, в области фиброзного кольца
Ревматоидный артрит (РА) — хроническое системное воспалительное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу симметричного эрозивно-деструктивного полиартрита с частыми внесуставными проявлениями, среди которых поражение сердца, по данным вскрытия, отмечается в 50-60% случаев [1, 4, 7]. Изменения в сердце при РА в недавнем прошлом выделяли в суставно-сердечную форму заболевания. При поражении суставов, когда заметно снижается физическая активность, сердечная патология часто маскируется, что требует от врача более внимательного и тщательного обследования больного. При этом клинические изменения со стороны сердца, как правило, минимальные и редко выходят на первый план в общей картине основной болезни. Системные проявления РА, в том числе и поражение сердца, определяют прогноз в целом, поэтому важно их раннее распознавание и целенаправленное лечение.
Морфологическая картина
 |
| Рисунок 1. Интерстициальный миокардит, умеренный васкулит. Окр. гематоксилином и эозином. Х 150 |
Частота поражения миокарда при РА в форме миокардита не выяснена. Это обусловлено, с одной стороны, трудностью диагностики миокардита у лиц с ограниченной двигательной активностью, с другой — отставанием клинических проявлений от морфологических изменений сердца [6, 7]. Патология миокарда носит полиморфный характер в связи с наличием различной давности сосудистых поражений [7]. В одних сосудах имеется васкулит, в других — гиалиноз, в третьих — склероз. Характер васкулита может быть пролиферативным и редко пролиферативно-деструктивным. В воспалительном инфильтрате преобладают лимфогистиоцитарные элементы как в периваскулярном пространстве (рис. 1), так и в стенке сосудов. Следует отметить, что при активации основного процесса наблюдается сочетание старых и свежих сосудистых изменений. Наряду с этим встречается очаговый, или диффузный, интерстициальный миокардит, заканчивающийся развитием мелкоочагового кардиосклероза. У больных ревматоидным артритом нередко развивается бурая атрофия миокарда с накоплением липофусцина в кардиомиоцитах (рис. 2). Эти изменения могут являться причиной стенокардии. Патогмоничным признаком ревматоидного артрита являются ревматоидные узелки в миокарде, перикарде и эндокарде в основании митрального и аортального клапанов, в области фиброзного кольца. В исходе узелка развивается склероз, вызывающий формирование недостаточности клапанов. Миокардит проявляется и диагностируется, как правило, на высоте активности основного ревматоидного процесса, то есть при очередном выраженном обострении суставного синдрома.
Клиника
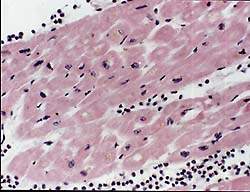 |
| Рисунок 2. Интерстициальный миокардит. Отложения липофусцина в перинуклеарных пространствах. Окр. гематоксилином и эозином. Х 400 |
Ведущей жалобой при миокардите в дебюте поражения сердца являются неприятные ощущения в области сердца (кардиалгии), невыраженные, длительные, разлитые и без четкой локализации, как правило, без иррадиации и не купирующиеся нитратами. К основным жалобам относятся сердцебиение, перебои и реже одышка при физической нагрузке. Быструю утомляемость, повышенную потливость и субфебрилитет врачи обычно связывают с очередным обострением РА, а не с кардиальной патологией [3].
При аускультации физикальные данные выявляют тахикардию и ослабление I тона с систолическим шумом, нередко удается выслушать III тон. Как правило, миокардит при РА не склонен к прогрессированию, признаки сердечной недостаточности отсутствуют [4].
Данные ЭКГ
При обычном ЭКГ-исследовании могут отмечаться снижение зубцов Т, опущение интервалов ST, небольшие нарушения внутрижелудочковой проводимости. Эти изменения неспецифичны и могут сопровождать различные заболевания. Более характерное для миокардитов замедление атриовентрикулярной проводимости бывает редко.
В литературе описано значительное число наблюдений, когда нарушение ритма сердца служит единственным патологическим симптомом поражения коронарных артерий. Нарушение ритма и проводимости при активном РА существенно чаще определяется при суточном мониторировании ЭКГ и чреспищеводном электрофизиологическом исследовании, чем при обычной ЭКГ. Так,
И. Б. Виноградова [2] при исследовании больных РА с использованием вышеуказанной методики выявила нарушение ритма и проводимости у 60% больных, в том числе предсердную (18%) и желудочковую (10%) экстрасистолию, пароксизмальную тахикардию (4%), мерцательную аритмию (6%), проходящую блокаду правой ножки пучка Гиса (20%) и атриовентрикулярную блокаду II степени (2%). Также было высказано предположение, что депрессия ST, выявляемая при чреспищеводном электрофизиологическом исследовании, является косвенным признаком изменения коронарной микроциркуляции вследствие ревматоидного васкулита. Поэтому у данных больных отмечены высокие уровни циркулирующих иммунных комплексов, ревматоидного фактора, антител к кардиолипину Ig M. Важно отметить, что в этой же группе больных имелись другие признаки васкулита: дигитальный артериит, сетчатое ливедо, синдром Рейно и ревматоидные узелки. Следовательно, если рутинные клинические методы исследования не выявляют достаточно убедительных признаков ревматоидного миокардита, то современные электрофизиологические исследования обнаруживают факты нарушений функции сердца, что указывает на связь этих изменений с активностью ревматоидного процесса. Подтверждением этому может служить положительная динамика изменений под влиянием адекватного лечения основного заболевания, обычно отмечаемая при регрессе суставного синдрома.
Дифференциальная диагностика
Дифференциальная диагностика миокардита и миокардиодистрофии, нередко проводящаяся у больных РА, длительно получающих массивную лекарственную терапию, затруднена, т. к. клинические проявления в том и другом случае близки [5, 6]. Наличие миокардита подтвердит положительная динамика его проявлений под влиянием правильно подобранного и назначаемого в адекватных дозах противоревматического лечения.
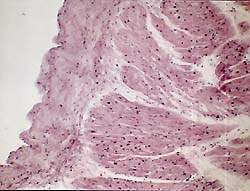 |
| Рисунок 3. Утолщение перикарда. Склероз. Окр. гематоксилином и эозином. Х 150 |
Перикардит является наиболее характерным поражением сердца при РА [1]. Патологоанатомически он выявляется в подавляющем большинстве случаев в виде фиброзного, реже геморрагического перикардита; нередко обнаружение характерных ревматических гранулем. Отличительной особенностью перикардита при ревматоидном артрите является участие в воспалении крупных базофильных гистиоцитов под зоной фибринозных наложений. Глубже формируется грануляционная ткань, содержащая лимфоциты и плазматические клетки, с утолщением перикарда и формированием грубого склероза (рис. 3).
Больной может предъявлять жалобы на боли в области сердца разной интенсивности и длительности. Частота клинической диагностики перикардита различна (20-40%) и зависит в основном от тщательности клинического изучения больного и уровня компетентности клинициста. В большинстве случаев анатомически определяются спайки в полости перикарда и утолщение последнего за счет склеротического процессса, нередко рецидивирующего. Выпот обычно небольшой, без признаков тампонады. Подтверждается, как правило, данными рентгенологического исследования, указывающими на нечеткость и неровность контуров сердца. Шумы трения перикарда непостоянны, выслушиваются далеко не у всех больных, хотя в некоторых случаях остаются длительно в виде перикардиальных щелчков в различные фазы сердечного цикла, что фиксируется качественным ФКГ-исследованием. ЭКГ-изменения у большинства больных неспецифичны для перикардита. Но в случае появления даже умеренного экссудата можно наблюдать снижение вольтажа QRS с положительной динамикой при уменьшении выпота. Перикардиты при РА склонны к рецидивированию. В части случаев перикардиты сопровождаются появлением конкордантных отрицательных зубцов Т на многих ЭКГ-отведениях, что может приводить к постановке ошибочного диагноза инфаркта миокарда. Большое значение в обнаружении РА-перикардитов имеет эхокардиография, позволяющая выявлять изменения перикарда (его уплотнение, утолщение, наличие жидкости) и динамику этих изменений при повторных исследованиях. Во многих случаях ЭХО-изменения перикардита являются неожиданной находкой как для больного, так и для лечащего врача [8].
Эндокардит при РА отмечается значительно реже, чем перикардит. Патологоанатомические данные свидетельствуют о нередком вовлечении в процесс эндокарда, в том числе клапанного, в виде неспецифических воспалительных изменений в створках и клапанном кольце, а также специфических гранулем. У большинства больных вальвулит протекает благоприятно, не приводит к значительной деформации створок и не имеет ярких клинических проявлений. Однако у некоторых больных течение вальвулита может осложняться деформацией створок и сопровождаться выраженной недостаточностью пораженного клапана, чаще митрального, что диктует необходимость хирургической коррекции порока. Обычно эндокардит сочетается с миокардитом и перикардитом. В литературе обсуждается возможность образования стенозов митрального и аортального клапанов, но единого мнения по этому вопросу нет [6]. При обнаружении у больного РА митрального стеноза всегда необходимо исключать ревматическую этиологию его, т. к. сочетание РА с предшествующим ревматическим пороком признается многими авторами [4].
С целью изучения характера клапанной патологии сердца при РА проанализированы результаты лечения 297 больных с достоверным РА по критериям АРА. Анализ показал, что чаще всего — в 61,6% случаев — имеет место митральная регургитация. При этом у 17,2% больных она была умеренной или выраженной. У 152 (51,2%) больных полипроекционное ЭХО-КГ-исследование структурных изменений створок клапанов не выявило. Более детальный анализ позволил выделить в отдельную группу 14 больных, которые имели в анамнезе ревматизм и ревматический порок сердца. РА эти больные заболели за 1–24 года до исследования (в среднем через 8,9 года). 7 человек из них имели характерные признаки ревматического митрального стеноза (у 3 — выраженного) в сочетании с митральной регургитацией разной выраженности и признаки аортального порока, который у 1 больной был диагностирован как сочетанный. У 2 больных митральный порок был в виде умеренной митральной недостаточности и комбинировался с недостаточностью аортального клапана. У 3 больных выявлены признаки ревматической недостаточности митрального клапана. У 2 больных отмечался выраженный сочетанный аортальный порок в комбинации с относительной недостаточностью митрального клапана.
Таким образом, наши данные подтверждают возможность заболевания РА лиц, ранее болевших ревматизмом и имеющих ревматические пороки сердца.
В отдельную группу были выделены 38 больных (средний возраст 58,7 года, давность РА 12,8 года) с наличием структурных изменений клапанного аппарата сердца в виде тотального краевого утолщения створок или отдельных очагов утолщения, нередко достигающих больших величин (13х6 мм), признаков кальциноза и ограничения подвижности створок. Створки митрального кольца оказались измененными у 19, аортального — у 33, трикуспидального — у 1 больной, причем у 16 пациентов были сочетанные изменения митрального и аортального клапанов, у 1 — митрального и трикуспидального. У 17 из 19 больных структурные изменения митральных створок сопровождались митральной регургитацией.
У 17 из 33 больных с изменениями аортальных створок диагностировалась аортальная регургитация, при этом у 12 она была умеренной или выраженной. У 16 больных, в том числе у 2 с признаками кальциноза, имел место склероз аортальных створок без нарушения функции клапана, что нашло свое подтверждение и неизмененным трансаортальным кровотоком. У 1 больной со значительным утолщением створок и умеренной аортальной регургитацией имелось ограничение открытия их (1-2 см) и повышение трансаортального градиента давления, т. е. признаки аортального стеноза. И еще у 1 больной 33-летнего возраста был диагностирован врожденный двухстворчатый аортальный клапан с признаками умеренной аортальной регургитации. Выраженная трикуспидальная регургитация была диагностирована у 3 больных с очаговым утолщением трикуспидальных створок, причем у 1 из них было диагностировано легочное сердце как осложнение ревматоидного поражения легких.
Возникает вопрос: все ли обнаруженные изменения у этой группы, состоящей из 33 больных, являются следствием РА? Анализ наших данных показал, что большинство больных этой группы были в возрасте 51–74 лет. У 19 из них диагностировалась артериальная гипертензия, имелись признаки ишемической болезни сердца, 4 больных перенесли инфаркт миокарда, 1 — острое нарушение мозгового кровообращения. Результаты исследования показали, что у лиц с высокими цифрами артериального давления изменения клапанного аппарата были более выраженными, и только у них диагностировался кальциноз митрального клапана и/или аортального клапана, признаки аортальной регургитации, гипертрофия стенки левого желудочка и межжелудочковой перегородки, а также утолщение стенок аорты с признаками дилятации и диастолическая дисфункция левого желудочка. Выявленные ЭХО-КГ-изменения в этой группе больных не отличаются от таковых при атеросклеротическом кардиосклерозе, атеросклерозе аорты и являются классическими. Поэтому в этой группе больных не представляется возможным исключить атеросклеротический генез пороков сердца. Вместе с тем вполне вероятно, что собственно ревматоидное поражение клапанов может служить тем благоприятным фоном, на котором в дальнейшем развиваются выраженные структурные изменения створок, патология которых доминирует как в клинической, так и в ЭХО-КГ-картине атеросклеротического поражения клапанов сердца. В каждом случае вопрос о генезе порока при РА требует учета всех имеющихся клинических данных.
Литература
1. Балабанова Р. М. Ревматоидный артрит. В кн.: Ревматические болезни (руководство по внутренним болезням)/ Под ред. В. А. Насоновой и Н. В. Бунчука. — М.: Медицина, 1997. С. 257-295.
2. Виноградова И. Б. Нарушение сердечного ритма и проводимости у больных ревматоидным артритом// Автореф. дис. … канд. мед. наук. М., 1998. С. 21.
3. Елисеев О. М. Амилоидоз сердца// Тер. арх. 1980. № 12. С. 116-121.
4. Котельникова Г. П. Поражение сердца при ревматоидном артрите// В сб.: Ревматоидный артрит. — М.: Медицина, 1983. С. 89-90.
5. Котельникова Г. П., Лукина Г. В., Муравьев Ю. В. Кардиальная патология при вторичном амилоидозе у больных ревматическими заболеваниями// Клин. ревматол. 1993. № 2. С. 5-8.
6. Немчинов Е. Н., Каневская М. З., Чичасова Н. В. и др. Пороки сердца у больных ревматоидным артритом (результаты многолетнего проспективного клинико-эхокардиографического исследования)// Тер. арх. 1994. № 5. С. 33-37.
7. Раденска-Лоповок С. Г. Морфологические методы исследования и диагностики в ревматологии В кн.: Ревматические болезни (руководство по внутренним болезням) под ред. В. А. Насоновой и Н. В. Бунчука. М.: Медицина, 1997. С. 80-94.
8. Цурко В.В. Асептический некроз головок бедренных костей при ревматоидном артрите и системной красной волчанке. Клинико-инструментальная диагностика и исходы: Автореф. дис. … д-ра мед. наук. М., 1997. С. 50
Источник
Ревматизм – системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и частым вовлечением
в процесс суставов, серозных оболочек, кожи, ЦНС. Заболевание чаще возникает в детском или юношеском возрасте, имеет хроническое рецидивирующее течение и является основной причиной приобретенных пороков сердца.
лечение в Израиле
Классификация ревматизма отражает:
1) фазу течения процесса –
активную или неактивную;
2) характер поражения сердца – ревмокардит (первичный или возвратный), с пороком сердца или без него,
миокардиосклероз;
3) поражение других органов – ревматический
полиартрит, серозиты, хорея, васкулиты, нефрит, поражение кожи
и др.;
4) характер течения – острое, подострое, затяжное, рецидивирующее, латентное;
5) наличие или отсутствие недостаточности кровообращения.
лечение в Израиле
Этиология ревматизма сердца.
Основным этиологическим фактором ревматизма считается гемолитический стрептококк группы А. Это подтверждается
частым развитием ревматизма после стрептококковой инфекции (ангины, скарлатины и др.), повышением в крови у больных титров противострептококковых антител, успешностью профилактики заболевания при длительной антистрептококковой терапии.
Причины развития ревматизма
Патогенез ревматизма сложен. Он связан с генетически обусловленным изменением иммунитета. Если у большинства лиц, подвергшихся воздействию стрептококковой инфекции, возникает устойчивый иммунитет, то у 2–3% людей в связи со слабостью защитных
механизмов такого иммунитета не создается, а происходит сенсибилизация организма антигенами стрептококка.
При повторном внедрении в организм возбудителей инфекции возникает сложный иммунный ответ на различные антигены и ферменты стрептококка.
Большое значение имеют аутоиммунные процессы: поврежденная
соединительная ткань приобретает антигенные свойства, образуются аутоантигены, вызывающие образование аутоантител.
Возникающие при реакции антиген–антитело иммунные комплексы повреждают микроциркуляторное русло и способствуют дальнейшему повреждению соединительной ткани. Повторная инфекция, охлаждение, стрессовые воздействия вызывают новое образование аутоантигенов и аутоантител, закрепляя таким образом патологическую реакцию нарушенного иммунитета и создавая основу для рецидивирующего прогрессирующего течения заболевания.
Клиническая картина крайне многообразна и зависит от степени
активности воспалительного процесса, характера течения и преимущественной локализации воспалительных изменений в соединительной ткани различных органов. Наиболее типичным считается
поражение сердца (ревмокардит), суставов (полиартрит) и ЦНС (хорея).
Как правило, заболевание развивается через 1–2 нед. после перенесенной стрептококковой инфекции (ангина, скарлатина, фарингит). В большинстве случаев у больных появляются субфебрильная температура, слабость, потливость.
лечение в Израиле
Позднее (через 1–3 нед.)
к этим симптомам присоединяются новые, указывающие на поражение сердца. Больные жалуются на сердцебиение и ощущение перебоев в работе сердца, чувство тяжести или боли в области сердца,
одышку. Нередко это сочетается с жалобами на боли в суставах, преимущественно крупных, но поражение сердца может быть единственным клиническим проявлением ревматизма.
Ревматический миокардит
В первую очередь
поражается сердечная мышца, т.е. развивается ревматический миокардит. Помимо жалоб для него характерны следующие объективные признаки: увеличение размеров сердца, ослабление тонов сердца, особенно I тона; при резком поражении миокарда появляется
ритм галопа. У верхушки сердца выслушивается мягкий систолический шум, связанный с относительной недостаточностью митрального клапана или поражением папиллярных мышц. Пульс малый, мягкий, нередко наблюдаются тахикардия, аритмия. Артериальное давление (АД) обычно понижено. При тяжелых диффузных миокардитах быстро развивается недостаточность кровообращения.
К миокардиту часто присоединяется эндокардит, распознать который до стадии формирования порока очень трудно, поэтому пользуются термином «ревмокардит». лечение в Израиле
Эндокардит
При эндокардите наиболее часто
поражается митральный клапан, затем аортальный, реже трехстворчатый.
При тяжелом течении ревматизма поражение миокарда и эндокарда может сочетаться с ревматическим перикадитом, т.е. в воспалительный процесс вовлекаются все оболочки сердца (панкардит).
Перикардит может быть сухим и экссудативным.
Реже заболевание начинается с ревматического полиартрита. Появляется ремиттирующая лихорадка (38–39°С), которая сопровождается общей слабостью, разбитостью, потливостью; могут наблюдаться носовые кровотечения. Отмечаются боли в суставах: голеностопных, коленных, плечевых, локтевых, кистей и стоп. Характерна множественность, симметричность поражений суставов и их летучесть:
боли исчезают в одних суставах и появляются в других. Пораженные
суставы припухают, отмечается их отечность, кожа над ними краснеет, становится горячей на ощупь. Движения в пораженных суставах
резко ограничены. лечение в Израиле
Ревматический полиартрит
Ревматический полиартрит обычно протекает доброкачественно; через несколько дней острые воспалительные явления стихают, хотя нерезкие боли в суставах могут оставаться длительное время. Деформации суставов после ревматического полиартрита
никогда не развиваются. Стихание воспалительных явлений со стороны суставов не означает выздоровления больного, поскольку одновременно имеет место поражение сердечно-сосудистой системы.
Кроме того, при ревматизме могут поражаться серозные оболочки,
кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают на
себя внимание бледность кожных покровов, даже при высокой температуре, и повышенная потливость. У некоторых больных на кожи
груди, живота, шеи, лица появляется кольцевидная эритема – высыпания в виде возвышающихся над кожей и безболезненных бледно-розовых колец. В отдельных случаях в подкожной клетчатке
можно прощупать ревматические подкожные узелки – плотные безболезненные образования величиной от просяного зерна до фасоли,
чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области.
Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Чаще встречаются сухие и экссудативные плевриты.
Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, который чаще
встречается у детей. В ряде случаев поражается печень (ревматический гепатит).
лечение в Израиле
Довольно часто выявляются изменения почек: в моче
обнаруживаются белок, эритроциты и др., что объясняется поражением сосудов почек, реже – развитием нефрита.
Часто страдает нервная система. Это обусловлено либо ревматическим васкулитом с поражением мелких мозговых сосудов, либо
воспалительным поражением головного и спинного мозга. У детей
встречается энцефалит с преимущественной локализацией в подкорковых узлах – малая хорея. Она проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица), эмоциональной лабильностью.
лечение в Израиле
В анализах крови для острой фазы ревматизма характерны умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ, в тяжелых
случаях до 50–70 мм/ч. Характерна диспротеинемия: нарастание
α2-глобулиновой и γ-глобулиновой фракций; повышается содержание фибриногена; появляется С-реактивный белок. Из иммунологических показателей имеет значение повышение титров противо-
стрептококковых антител: антистрептолизина-О, гиалуронидазы,
антистрептокиназы.
На ЭКГ могут выявляться нарушения ритма и проводимости: удлинение интервала P–Q, экстрасистолия; изменения зубца Т.
лечение в Израиле
Течение ревматизма.
Длительность активного ревматического процесса
3–6 мес., иногда значительно дольше. В зависимости от выраженности клинических симптомов и характера течения заболевания различают три степени активности ревматического процесса:
1) максимально активный (острый), непрерывно рецидивирующий;
2) умеренно активный или подострый;
3) ревматизм с минимальной активностью, вяло текущий или латентный.
В тех случаях, когда нет ни
клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе.
Для ревматизма характерны рецидивы заболевания (повторные
атаки), которые возникают под влиянием инфекций, переохлаждения, физического перенапряжения.
лечение в Израиле
Клинические проявления рецидивов напоминают первичную атаку, но признаки поражения суставов, серозных оболочек при них выражены меньше; преобладают
симптомы поражения сердца.
Диагностика ревматизма
Диагноз первичного ревматизма сложен, поскольку его проявления неспецифичны. Необходимо учитывать связь с перенесенной
стрептококковой инфекцией, повышение в крови уровня противострептококковых антител. Помогает диагностике учет больших
и малых критериев ревматизма, разработанных американскими кардиологами:
1) большие критерии – кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки;
2) малые критерии – ревматизм в анамнезе, артралгии, лихорадка, острофазовые
показатели воспаления в крови, удлинение интервала P–Q на ЭКГ.
Сочетание двух больших критериев или одного большого и двух малых при указании на перенесенную стрептококковую инфекцию делают диагноз весьма вероятным.
лечение в Израиле
Дифференциальный диагноз первичного ревматизма проводят
в первую очередь с инфекционно-аллергическим миокардитом
(ИАМ) и нейроциркуляторной дистонией (НЦД). В отличие от ревматизма ИАМ возникает в разгар инфекции без латентного периода,
не сопровождается суставным синдромом, симптомами васкулита,
лабораторными признаками высокой активности процесса.
Для больных с НЦД характерно многообразие кардиальных жалоб, субфебрилитет при отсутствии признаков поражения миокарда
(изменение тонов сердца, появление шумов) и изменений в анализах
крови, свойственных ревмокардиту.
В ряде случаев первичный ревматизм дифференцируют с системной красной волчанкой, инфекционным эндокардитом и др.
В качестве иммуносупрессивной терапии у больных с высокой
активностью процесса, протекающего с признаками серозита, васкулитов, назначают кортикостероиды: преднизолон по 20–30 мг
в сутки в течение 10–14 дней с постепенным снижением дозы на
2,5 мг каждые 3–4 дня до 10 мг, после чего дозу снижают еженедельно. При меньшей активности процесса, а также после лечения кортикостероидами назначают аминохинолиновые производные в течение от
6–8 мес. до 1–2 лет.
Шабалов Н.П.
Получить прайс клиники
Просто заполните форму, и наш медицинский консультант отправит вам персональное предложение!
Преимущества лечения в Израиле
Множество пациентов выбирают медицину Израиля за наши навыки, опыт, скорость обработки запроса и новейшие технологии. Наши пациенты получают лучшее лечение, потому что:
- Ежедневный консилиум, где хирурги, онкологи и другие эксперты обсуждают пациентов один за другим. Таким образом, каждый пациент получает персональные рекомендации, основанные на мнении нескольких врачей.
- Каждый пациент может попросить «второе мнение» — рассмотрение его документации врачом другой клиники.
- Новейшие компьютерные технологии 3D для замены костей, робот-ассистируемые операции, малоинвазивная хирургия и новейшие протоколы лечения.
- ПЭТ КТ и ПЭТ МРТ сканирование, точнейшие УЗИ и лабораторные тесты, лучшее в мире оборудование и огромный опыт его применения.
- Персональная медицина, четкая логистика визита и связь с врачом после выздоровления.
- Доступ к новаторскому лечению через наши исследования и клинические испытания.
- Персональный менеджер-переводчик, прозрачная финансовая отчетность, приглашение и план лечения до прилета в Израиль.
Источник