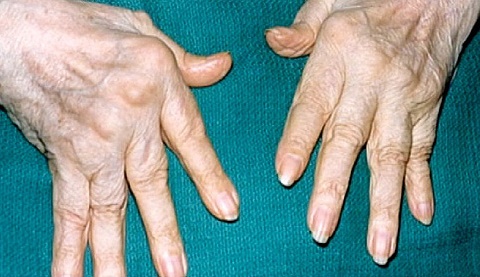
Ревматоидный артрит межфалангового сустава
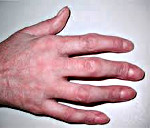
Артрит пальцев — воспалительный процесс, поражающий пястно-фаланговые, плюснефаланговые и межфаланговые суставы конечностей. Артрит характеризуется болезненностью в местах соединения фаланг пальцев в покое и при движении, отечностью суставов, ограничением их подвижности и изменением формы. Диагностика артрита пальцев предусматривает проведение комплексного лабораторного и инструментального обследования: общего и биохимического анализа крови, рентгенографии пальцев, МРТ. Лечение артрита пальцев проводится с помощью медикаментозной терапии (антибиотиков, хондропротекторов, противовоспалительных средств), физиолечения, массажа, лечебной гимнастики. При необходимости может выполняться артропластика или эндопротезирование.
Общие сведения
Артрит пальцев — периферический артрит, протекающий с воспалительными изменениями мелких суставов кистей и стоп. Чаще всего артрит пальцев не является самостоятельным заболеванием, а выступает вторичным синдромом в клинике ревматических, метаболических, инфекционных заболеваний. При этом чаще поражаются пястно-фаланговые и межфаланговые суставы кистей рук. В ревматологии артрит пальцев рук в 3-5 раз чаще диагностируется у женщин, что связано с их большей занятостью ручным трудом, повышенной нагрузкой на суставы и высокой частотой сгибательно-разгибательных движений. Артрит пальцев можно с полным правом отнести к социально значимым проблемам, поскольку заболевание зачастую приводит к утрате профессиональных умений, навыков самообслуживания и инвалидности.
Артрит пальцев
Причины артрита пальцев
В зависимости от ведущей причины первичный артрит пальцев может быть инфекционным, обменным, ревматоидным и посттравматическим. Вторичные поражения мелких суставов развиваются на фоне перенесенных аллергических, аутоиммунных, соматических заболеваний. Чаще всего артрит пальцев протекает по типу олиго- и полиартрита; в некоторых случаях развивается локальное воспаление (моноартрит), например, ризартрит — артрит первого пястно-запястного сустава.
Наиболее часто мелкие суставы поражаются при аутоиммунных, инфекционно-аллергических процессах, метаболических нарушениях и травмах. Иммунокомплексные реакции лежат в основе развития ревматоидного артрита. Непосредственной манифестации заболевания может способствовать перенесенная вирусная и бактериальная инфекция (грипп, корь, герпес, паротит, гепатит В, скарлатина, тонзиллит), стрессовая ситуация, переохлаждение, вакцинация, физиологическая гормональная перестройка, обусловленная половым созреванием, беременностью, климаксом и т. д. Поражение суставов пальцев входит в симптомокомплекс артрита при подагре (подагрический артрит) и псориазе (псориатический артрит).
Посттравматические артриты могут являться следствием различных спортивных и бытовых травм (ушибов, вывихов пальцев, внутрисуставных переломов пальцев кисти и стопы, разрывов связок и сухожилий и др.), оперативных вмешательств. Нередко артрит пальцев рук развивается у лиц определенных профессий, занятых ручным трудом (парикмахеров, ювелиров, швей, портных) и получающих микротравмы суставов в процессе работы. Артрит пальцев ног может быть связан с повышенным давлением на суставы при избыточном весе и плоскостопии. Также данной разновидностью заболевания часто страдают артисты балета, отчего артрит пальцев ног получил название «болезнь балерин».
Симптомы артрита пальцев
При ревматоидном артрите в воспалительный процесс обычно оказываются вовлечены пястно-фаланговые суставы указательного и среднего пальцев рук, а также лучезапястные и локтевые суставы. При этом отмечается симметричное поражение суставов правой и левой руки. Возможно развитие артрита пальцев ног, а также коленных и голеностопных суставов. Как правило, не поражается пястно-фаланговый сустав 1-го пальца и дистальные межфаланговые суставы.
Суставные боли при ревматоидном артрите имеют тенденцию к усилению во второй половине ночи и под утро при некотором ослаблении в дневное время. Суставы выглядят опухшими; из-за утренней скованности движений больные испытывают ощущение «тугих перчаток на руках». При ходьбе возникают боли в основании пальцев ног; на подошвенных поверхностях дистальных фаланг образуются болезненные омозолелости.
Подвижность лучезапястных, пястно-фаланговых и межфаланговых суставов резко снижается: больные, страдающие артритом пальцев, с трудом могут выполнять повседневные бытовые движения. Вследствие нарушения кровоснабжения кожа на кистях рук истончается, становится сухой; отмечается атрофия мышц рук. Активное и длительное течение ревматоидного артрита приводит к стойкой деформации пальцев кистей: веретенообразной припухлости, деформации типа «бутоньерки» и «лебединой шеи», ульнарной девиации пальцев с неполным вывихом в пястно-фаланговых суставах. К основным типам деформаций стоп относятся «пальцы в виде когтей», или молоткообразные пальцы. При вовлечении в воспалительный процесс плюсневых суставов развивается вальгусная деформация стопы.
Псориатический артрит чаще развивается у пациентов, имеющих псориатические проявления на коже и волосистой части головы. Для артрита пальцев при псориазе характерно осевое воспаление, которое характеризуется опуханием всех суставов, отчего пальцы приобретают сосискообразную форму. Кожа над суставами имеет багрово-синюшный оттенок. Как правило, при псориатическом артрите суставы поражаются несимметрично, т. е. на одной руке или ноге либо на разных пальцах. Утренняя скованность движений отсутствует; главным образом, ограничено сгибание суставов.
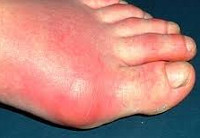
Для подагрического артрита наиболее типично поражение сустава первого (большого) пальца стопы, реже — кисти. Клинические симптомы характеризуются подагрическими атаками – острыми, неожиданными приступами нестерпимых болей, опуханием суставов, локальной гипертермией, ярко-красной (багровой) окраской кожи. Приступы продолжаются в течение нескольких дней, затем внезапно стихают, но через некоторое время повторяются вновь. Под кожей суставов, а также в подкожно-жировой клетчатке конечностей определяются желтоватые безболезненные узелки диаметром 1-2 см (тофусы), представляющие собой отложения солей мочевой кислоты. Во время очередной подагрической атаки тофусы могут вскрываться с выделением белой творожистой массы.
Диагностика артрита пальцев
Правильно определить этиологическую форму артрита пальцев под силу только грамотному ревматологу или артрологу. При первичном осмотре обращается внимание на связь дебюта артрита с острыми или хроническими заболеваниями пациента, количество и симметричность поражения суставов, наличие деформации, характер болей, внесуставные проявления и другие клинические признаки. При необходимости пациент должен быть проконсультирован травматологом, аллергологом-иммунологом.
Обязательный диагностический комплекс включает проведение рентгенографии пальцев кистей и стоп, УЗИ мелких суставов, МРТ, КТ. Биохимическое исследование крови предполагает определение уровня мочевой кислоты, СРБ, фибриногена, ревматоидного фактора, сиаловой кислоты, серомукоида, криоглобулинов, ЦИК и др. Для подтверждения диагноза и этиологии артрита пальцев важное значение имеет исследование синовиальной жидкости, полученной с помощью чрескожной аспирации под контролем УЗИ.
Лечение артрита пальцев
При возникновении ревматоидного, псориатического, подагрического артрита, протекающего с поражением мелких и крупных суставов конечностей, проводится комплексное патогенетическое и симптоматическое лечение, включающее медикаментозные и физиотерапевтические методы.
С целью купирования обострения и продления ремиссии используются методы экстракорпоральной гемокоррекции (лейкоцитаферез, криоаферез, каскадная фильтрация плазмы). При артрите пальцев назначается курсовой прием нестероидных противовоспалительных препаратов, кортикостероидов, сосудорасширяющих средств, хондропротекторов, витаминных комплексов и др. Наружная терапия артрита пальцев предполагает использование противовоспалительных мазей, проведение аппликаций димексида, ручных и ножных лечебных ванн. В стадии ремиссии подключается физиотерапевтическое лечение (парафинотерапия, грязевые аппликации, магнитотерапия, диадинамотерапия, электрофорез, УВЧ), массаж, лечебная гимнастика.
Во многих случаях больным с артритом пальцев ног показано ортезирование и ношение ортопедической обуви. При развитии стойкого нарушения функции и инвалидизирующих деформаций суставов пальцев может потребоваться хирургическое вмешательство — артропластика или эндопротезирование пястно-фаланговых суставов, резекция молоткообразной деформации пальцев стопы и др.
Прогноз и профилактика артрита пальцев
Прогноз течения артритов пальцев неоднозначен; определяется особенностями первичного заболевания и тяжестью местных изменений суставов. В исходе артрита пальцев возможно полное выздоровление и восстановление всех суставных функций. В тяжелых или запущенных случаях может произойти деструкция и необратимая деформация суставов, с их последующим анкилозированием. Профилактические меры аналогичны предупреждению причинно значимых заболеваний и травм пальцев кисти и стопы.
Источник
Общая характеристика заболевания
Что это такое?
Ревматоидный артрит (РА) — это хроническое аутоиммунное заболевание, преимущественно поражающее суставы, но затрагивающее при этом и внутренние органы. Он относится к группе так называемых системных заболеваний соединительной ткани (СЗСТ), которыми занимаются врачи-ревматологи. При РА собственные клетки иммунной системы (лейкоциты разных типов) после воздействия некоторых факторов начинают активно разрушать ткани собственных суставов, особенно хрящи. Это и есть аутоиммунный процесс — т.е. «направленный против себя». Сначала сустав отекает, затем появляются эрозии («дырочки» в хряще). Страдают также связки и сухожилия. Сам хрящ как бы «разъедается» вплоть до полного его разрушения, которое неизбежно сопровождается утратой подвижности сустава. Полная неподвижность сустава называется анкилоз.
Зачастую агрессия иммунной системы перекидывается на кожу и внутренние органы: глаза, почки, легкие, сердце, сосуды, нервную систему и т.д. Т.е. возникает ревматоидный артрит с системными проявлениями.
Причины ревматоидного артрита
К сожалению, на данный момент медицина не знает конкретных причин возникновения ревматоидного артрита. Однако установлен ряд факторов, которые провоцируют или могут спровоцировать начало заболевания. В первую очередь это наследственность.
В норме лейкоциты должны уничтожать только чужеродные элементы, например бактерии, и свои измененные (раковые) или старые клетки. Когда в роду имеется дефект иммунной системы на генетическом уровне, то лейкоциты (Т и В) теряют способность распознавать «свое» и «чужое». Либо гены, отвечающие за работу разных типов лейкоцитов, немного изменены, что приводит к нарушению соотношения клеток, которые активно начинают воспаление и клеток, которые в нужное время должны их тормозить. Процесс воспаления запускается, и вовремя не остановившись, становится хроническим.
Таким образом, у родственников происходит передача не самого ревматоидного артрита, а предрасположенности иммунной системы к срыву. Эта предрасположенность может реализоваться в виде развития заболевания, а может и не реализоваться. Зависит это от степени родства (особенно высока вероятность заболеть, если родители, родные братья и сестры страдали РА) и воздействия различных факторов на протяжении жизни человека.
Факторы предрасполагающие к развитию РА
- Курение. Связь между курением и ревматоидным артритом ученые заметили еще в 70-х годах прошлого века. С тех пор прошло много крупномасштабных исследований, подтвердивших, что курение более 25 сигарет в день в течение длительного времени (около 20 лет) существенно повышает риск развития РА. Вещества табачного дыма воздействуют на клетки иммунной системы и последние начинают продуцировать аутоантитела — вещества против собственных клеток.
- Пол и возраст. Женщины болеют в 3-4 раза чаще мужчин. Ревматоидный артрит может развиться в любом возрасте, но чаще всего — это 40-50 лет.
- Инфекция (особенно вирусы). Часто болезнь начинается после перенесенного ОРВИ, инфекции вызванной грамотрицательными микроорганизмами (кишечная палочка и др.) Считается, что вирусы и некоторые бактерии «сбивают» иммунную систему человека.
- Гормональный дисбаланс. Замечено, что при использовании гормональных контрацептивов заболеваемость ревматоидным артритом снижается. Беременность у пациенток с РА часто вызывает ремиссию заболевания, а роды, наоборот, провоцируют обострение.
- Злоупотребление кофеином.
Перечисленные факторы способны спровоцировать болезнь, если только имеется наследственная предрасположенность. Оставайтесь рядом с нами на facebook:
Симптомы
Основные симптомы ревматоидного артрита — это боли в суставах, припухание и возможно покраснение кожи над ними. Вообще, воспаление суставов — артрит может возникать от разных причин. Не всегда боли и отек сустава значит, что это РА.
Для ревматоидного артрита характерно поражение суставов кистей: проксимальных межфаланговых, пястно-фаланговых и лучезапястных, симметричное, на обеих руках. Хотя он может начаться и с коленных, локтевых, голеностопных суставов, что бывает реже. Боли усиливаются в утренние часы.
Никогда при РА не болят дистальные межфаланговые суставы, пястнофаланговый сустав большого пальца, проксимальный межфаланговый сустав мизинца.

Суставы кисти человека
Следующий важный симптом ревматоидного артрита — скованность (затруднение) движений утром и/или первой половине дня. Через 1-3 часа после подъема с кровати скованность проходит — пациент «расхаживается».
Кроме этого, к симптомам заболевания можно отнести — слабость, недомогание, снижение работоспособности, периодические боли в мышцах, повышение температуры, похудание, небольшая анемия, увеличение лимфоузлов. Они могут предшествовать артриту в период от нескольких недель до нескольких месяцев.
Важно вовремя обратится к специалисту-ревматологу, как только стали беспокоить боли и припухание суставов, утренняя скованность в них. На ранней стадии ревматоидного артрита (когда от появления первых симптомов проходит не более года) лечение более успешное, ремиссия заболевания достигается чаще и быстрее, функция суставов, а значит подвижность и качество жизнисохраняются.
В течение последующих двух — трех лет развертывается полный комплекс симптомов ревматоидного артрита, а само заболевание становится хроническим. Появляются типичные для РА деформации суставов, к сожалению, уже необратимые:
- пальцы принимают форму шеи лебедя
- средние фаланги изогнуты в суставе наружу
- пальцы в виде пуговичной петли
- искривление ног из-за поражения коленных суставов
- смещение пяточной кости.
Типичные деформации суставов при ревматоидном артрите
Мышцы атрофируются, сила рук, ног уменьшается. Возможно появление ревматоидных узелков (небольших шишек) около суставов. Присоединяется поражение внутренних органов.
Особые формы ревматоидного артрита
- Синдром Фелти. Это сочетание артрита с увеличением селезенки и снижением нейтрофилов в крови.
- Сидром Шегрена. Когда дополнительно поражаются железы и у пациентов развивается сухость глаз, ротовой полости, влагалища, атрофия желез желудка, поджелудочной железы.
- Болезнь Стилла у взрослых. Характеризуется высокой лихорадкой (выше 39°С), увеличением лимфоузлов, селезенки, анемией, повышением лейкоцитов крови, поражением кожи.
- Ювенильный РА или ревматоидный артрит (болезнь Стилла) у детей. Выраженность симптомов и их наличие могут быть разными.
Врачи выделяют 3 степени активности: минимальная, средняя и высокая. При высокой степени активности довольно быстро развиваются деформации суставов с потерей работоспособности и зачастую самообслуживания, а поражение сердца или почек становится причиной гибели пациентов. Оставайтесь рядом с нами на facebook:
Диагностика
Врач-ревматолог проведет диагностику и определит вид заболевания.
Существует ряд лабораторных и рентгенологических признаков, которые характерны именно для ревматоидного артрита и не встречаются при поражениях суставов другого характера.
- Обнаружение в крови ревматоидного фактора (РФ — антитела к собственным белкам и компонентам оболочек сустава). Однако надо иметь в виду, что встречается ревматоидный артрит и без ревматоидных факторов. Это так называемый серонегативный ревматоидный артрит, отличающийся более легким течением.
- Обнаружение специфических АЦЦП — антител к циклическому цитруллинсодержащему пептиду.
- Специфические рентгенологические признаки: остеопороз (разряжение кости) вокруг пораженных суставов, уменьшение ширины суставной щели, дефекты – дырочки в костях (узуры). На последней стадии появляется анкилоз – полное отсутствие суставной щели и «сращение» костей, образующих сустав, между собой.
- Наличие в содержимом суставной жидкости (синовиальная жидкость) особых клеток – рагоцитов и повышение в ней количества лейкоцитов, нейтрофилов может помочь в сложных диагностических случаях.
Помимо перечисленных признаков, при РА в анализах крови имеется анемия, ускорение СОЭ до 20 и более мм/ч, повышение С-реактивного белка, фибриногена, γ-глобулинов, лейкоцитов. Эти показатели наряду с продолжительностью утренней скованности, температурой используются для определения активности заболевания: минимальной, умеренной или высокой. Оставайтесь рядом с нами на facebook:
Лечение
Лечение ревматоидного артрита будет складываться из медикаментозных и немедикаментозных методов.
Немедикаментозные методы лечения РА
Немедикаментозные методы заключаются в диете и рациональной физической активности.
Диета при ревматоидном артрите может быть рекомендована для нормализации веса пациента, если он страдает ожирением. Желательно включать в рацион питания побольше овощей, фруктов, рыбы и растительных жиров (подсолнечное, оливковое и пр. масла). Помимо нормализации веса эти продукты способствуют снижению общей «воспалительной настроенности» организма. Также следует прекратить курение и ограничить алкоголь.
Люди с ревматоидным артритом должны выполнять комплекс специальных физических упражнений. Важное значение имеет правильная физическая активность. Пациентам с РА следует избегать тяжелого физического труда или труда в неблагоприятных погодных условиях, так как простуды, ОРВИ, стресс могут спровоцировать обострение артрита. По этой же причине избегайте контакта с инфекционными больными. Для сохранения подвижности в суставах, укрепления мышц и связок нужно регулярно — хотя бы через день, выполнять комплекс специальных упражнений.
Хотя все перечисленное важно, надо помнить, что без медикаментозного лечения этих мер недостаточно для успешной борьбы с заболеванием и сами по себе, без препаратов, они не дадут желаемого эффекта.
Медикаментозные методы лечения РА
Основные группы препаратов для лечения ревматоидного артрита
Существуют базисные (основные) препараты для лечения ревматоидного артрита. Их назначение как можно раньше от начала болезни (желательно в первые 3 месяца) поможет достичь ремиссии и предотвратить разрушение суставов, сохранить трудоспособность, увеличит продолжительность жизни.
Основные препараты для лечения ревматоидного артрита:
- метотрексат
- лефлюномид
- сульфасалазин
- гидроксихлорохин
Они существенно различаются между собой по механизму действия, однако у них есть общее главное свойство: все они подавляют активность аутоиммунного процесса, причем эффект стойкий, сохраняется после отмены препарата. Но развивается он не сразу, а через 4-12 недель от начала лечения. Это важно знать пациенту, чтобы не думать, что «препарат не действует». Продолжительность их приема сугубо индивидуальна. При необходимости их комбинируют между собой или с другими группами средств.
На время, пока не подействовали базисные средства, пациенту обычно назначают нестероидные противовоспалительные средства (диклофенак, нимесулид, мелоксикам и т.д.), часто в сочетании с глюкокортикоидами, например преднизолоном. Цель этой терапии — уменьшить воспаление и боли в суставах. К препаратам второго ряда (их назначают реже) относятся: азатиоприн, соли золота, циклофосфамид, циклоспорин А, Д-пеницилламин, хлорамбуцил. К сожалению, у базисных и противовоспалительных средств могут быть побочные эффекты. Наиболее часто это снижение в крови тромбоцитов, лейкоцитов, присоединение инфекций вследствие угнетения иммунитета, язвочки в полости рта, тошнота, нарушение функции печени, сыпь.
Глюкокортикоиды могут вызывать повышение артериального давления, сахара крови, эрозии и язвы желудка, двенадцатиперстной кишки с кровотечением и без, остеопороз. Поражение желудочно-кишечного тракта бывает и при приеме нестероидных противовоспалительных средств.
Чтобы предотвратить их развитие важно регулярно сдавать кровь на анализ.
Кроме этого, молодым женщинам в репродуктивном возрасте следует тщательно предохраняться от беременности, т.к. большинство препаратов обладают негативным или тератогенным (способны вызвать уродства у плода) эффектами. После отмены препаратов можно беременеть.
Запомните: нужно немедленно обратиться к врачу, если появились черный стул, красная моча, язвочки во рту или на коже, кашель, одышка, рвота, повысилась температура, пожелтели глаза, замучила жажда и сухость во рту.
В последнее время в арсенале врачей в борьбе с ревматоидным артритом появились новые препараты из серии биологических регуляторов иммунного ответа. В отличие от традиционных базисных средств, которые неспецифически подавляют иммунитет, они обладают более избирательным действием на иммунные и воспалительные реакции. Это инфликсимаб, адалимумаб, тоцилизумаб, ритуксимаб. Основное показание для них — неэффективность или недостаточная эффективность, непереносимость базисных препаратов.
В любом случае, вопрос лечения ревматоидного артрита далеко непростой, какой именно препарат (или препараты) назначить, врач решает для каждого пациента индивидуально. К сожалению, даже сейчас достижение полной клинической ремиссии заболевания возможно только в половине случаев. Но замедлить прогрессирование заболевания и деформаций суставов удается у большинства пациентов, своевременно обратившихся к врачу.
Запомните: в отсутствии лечения заболевание неуклонно прогрессирует! Оставайтесь рядом с нами на facebook:
Источник