Ревматоидный артрит педиатрия лечение
Распространено мнение, что болезни суставов – это проблема пожилых людей, но на самом деле это не совсем так. Поражения подвижных соединений встречаются даже у пациентов-детей, и представляют весьма серьезную угрозу.
Ревматоидный артрит ювенильного типа – это заболевание системного характера, которое сопровождается активными воспалительными процессами в суставах. Если говорить о ревматоидных болезнях, то эта форма по сравнению с остальными наиболее часто встречается в детском возрасте, а именно у пациентов до 16-ти лет. Считается, что частота заболеваемости высока — регистрируется до 20-ти случаев на 100 тысяч молодого населения в зависимости от территории их проживания. Течение болезни постоянно прогрессирует, затрагивая даже внутренние органы, так что без своевременной и корректной помощи ребенок на всю жизнь может остаться инвалидом. В этой статье рассмотрим все, что необходимо знать родителям о ревматоидном артрите и способах борьбы с ним.
Причины и разновидности детского ревматоидного артрита
Сложности в данном заболевании возникают еще в самом начале – с определения причин его возникновения. Так, ученые по сей день не могут назвать четких первопричин болезни, так что об ее источниках известны лишь отдельные факты. Согласно статистическим исследованиям, большая часть пациентов с подобным диагнозом – девочки, а наиболее опасный возраст – до 3-ех лет, хотя проблема сохраняет свою актуальность и в поздние периоды вплоть до 16-ти лет. Можно выделить следующие факторы риска:
- определенная совокупность факторов окружающей среды (например, это может быть травматическое повреждение сустава, общее переохлаждение и наличие вирусной инфекции). Заболевание развивается на фоне повышенной чувствительности к текущим условиям окружения в совокупности со снижением интенсивности иммунной защиты организма;
Переохлаждение для ребенка ничем хорошим не обернется
- наследственный аспект, то есть семейная предрасположенность к проблемам такого рода.
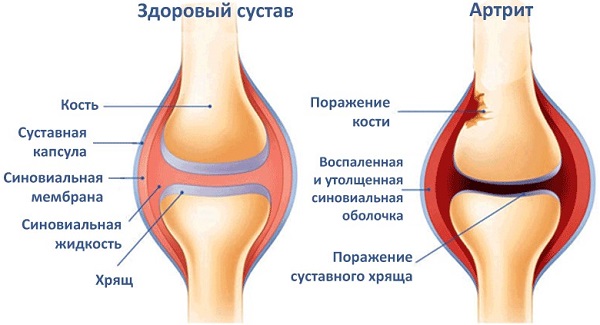
Процесс поражения сустава проходит следующие этапы. Все начинается с нарушения микроциркуляции в синовиальной оболочке и разрушение клеток, которые ее образуют. Такие изменения активизируют в организме выработку иммунокомпетентных клеток и антител, в результате чего циркулирующие иммунные комплексы начинают негативно влиять как на состояние сосудов, так и на саму ткань в области поражения. Из-за поражений синовиальной оболочки начинается развитие артрита, после деструктивное воздействие оказывается на хрящ и развивается воспалительный процесс.
Чаще всего поражение затрагивает крупные суставы, в редких случаях в первую очередь затрагиваются мелкие суставы верхних и нижних конечностей. Часто заболевание начинает свое развитие в позвоночнике, в шейном отделе.
Специалисты классифицируют ювенильный ревматоидный артрит по следующим признакам:
- характер протекания заболевания позволяет выделить острую форму (симптомы интенсивно нарастают, прогноз неблагоприятный) и подострую разновидность (симптоматика не имеет столь яркого проявления);
- в зависимости от того, насколько сильно распространились деструктивные процессы, можно выделить чисто суставную форму и суставно-висцеральную (когда помимо суставной ткани поражаются внутренние органы ребенка);
- прогрессировать заболевание может быстро, медленно и умеренным темпом;
- варианты масштабности поражения суставов позволяют дифференцировать три основных типа заболевания: системный ревматоидный артрит (процесс протекает комбинированно с поражением других органов), олигоартрит (поражение затрагивает несколько суставных элементов, зачастую в нижней части тела) и полиартрит (деструктивные процессы имеют множественную локализацию).
Симптоматический комплекс болезни
Проявления заболевания у детей практически ничем не отличаются от симптомов у взрослых пациентов. Основные симптомы указывают на проблему непосредственно с самими суставами. Так, возникает некоторая припухлость, неприятные ощущения, ограниченность во время движения и визуально просматриваемая деформация. Специалисты отмечают некоторую зависимость между масштабами поражения и возрастом ребенка –олигоартрит характерен для пациентов женского пола в возрасте до 4-ех лет и у мальчиков старше 8-ми лет.
Статистика гласит, что примерно у 40% пациентов в детском возрасте болезнь поражает только несколько крупных суставов, у аналогичного числа больных поражение носит множественный характер, а оставшиеся 20% страдают от системной формы, когда затрагиваются и другие системы организма.
Внесуставной симптоматический комплекс может включать в себя самые разные элементы:
- температура тела ребенка повышается, часто это явление зависит от времени суток и проявляется по утрам;
- болезненные ощущения при движениях начинают нарастать в своей интенсивности;
- вечернее падение температуры сопровождается активным потоотделением;
- на коже может появиться сыпь – розоватые пятна. Она не является постоянной, то есть может периодически проходить или менять свое место расположения;
- у девочек большой риск возникновения воспалительного процесса радужной оболочки глаза, что не проявляется симптоматически, но может стать причиной потери зрения;
- боязнь света и покраснение глаз;
- в случае множественных поражений суставы воспаляются симметрично;
- может появиться хромота;
- возможно увеличение лимфатических узлов и селезенки;
- имеется риск нарушений нормального роста.
Внесуставные симптомы ревматоидного артрита
[wonderplugin_gridgallery id=»39″]
Симптомы могут носить постоянный характер, а могут периодически проходить, поэтому родителям стоит быть особенно внимательными – если симптомы исчезли сами по себе, это не значит, что обращаться в больницу уже не нужно.
Диагностика ювенального ревматоидного артрита
Диагностический комплекс в случае с данным заболеванием подразумевает стандартные элементы: осмотр врачом и сбор жалоб, а также ряд лабораторных и аппаратных исследований. Заподозрить ревматоидный артрит можно на основании таких фактов: возраст до 16-ти лет, наличие типичных суставных и внесуставных симптомов, наличие проблемы на протяжении долгого времени, отсутствие других установленных причин симптомов, которые имеют место.
Могут понадобиться данные следующих процедур:
- общий анализ крови;
Необходимо, чтобы у ребенка взяли кровь на анализ
- анализ крови на биохимию;
- обязательными для выявления масштаба поражения являются электрокардиография, УЗИ органов брюшной полости;
- рентгенологическое исследование суставов и при необходимости всего позвоночного столба;
- обследование для выявления наличия инфекций в организме;
- офтальмологическое исследование.
Игнорировать симптомы болезни не стоит, так как ее последствия могут сильно ухудшить качество жизни ребенка в будущем. У половины пациентов с благоприятным прогнозом ремиссия может продлиться долгие годы, но вероятность повторного возникновения воспалительного процесса все же существует. Треть детей с таким диагнозом страдают от постоянных рецидивов проблемы. Высок риск значительного ухудшения функциональности опорно-двигательного аппарата и инвалидности, также повышается риск развития слепоты.
Существующие методы лечения
После того, как точно установлены масштабы поражения и форма заболевания, врачи назначают комплексное лечение. Если заболевание находится в активной форме, то рекомендуется пребывание ребенка в стационаре.
При активной форме заболевания ребенка лучше поместить в стационар
Первая цель лечебных процедур – это снижение интенсивности воспалительного процесса в суставных тканях, после чего проводиться борьба с системными нарушениями (если они имеются) и профилактика наступления осложнений и прочих негативных последствий болезни.
В основу медикаментозной терапии входят противовоспалительные нестероидные препараты (для детей их применяют крайне осторожно, так как неправильное использование может дать осложнения), селективные ингибиторы для снятия болевого синдрома и воспаления, кортикостероиды короткими курсами. Если у ребенка в ходе обследования была обнаружена какая-то инфекция, то обязательным элементом терапии становятся антибактериальные препараты.
В случае ювенального ревматоидного артрита могут применяться и хирургические методы, но только в том случае, если заболевание нанесло сильный непоправимый вред состоянию суставов. Врачами проводится протезирование для обеспечения высокого качества жизни ребенка.
Народная медицина также имеет свои рекомендации по поводу лечения данного заболевания. В рамках фитотерапии используются травы, которые принимаются как вовнутрь в виде отваров, так и наружно:
- желтая горечавка (рецепт отвара стандартный – на столовую ложку травы берут стакан кипятка);
- чертополох;
- побеги вяза;
- клюква (отвар добавляют в ванну для облегчения болей);
- овес (бороться с воспалением поможет соломенная ванна – в полную ванну теплой воды помещают два килограмма соломы овса).
Важный аспект в лечении – это корректный двигательный режим (ни в коем случае нельзя допускать, чтобы ребенок вообще не двигался) и коррекция питания. Иногда назначается специальная лечебная физкультура.
Травы для борьбы с ревматоидным артритом (фото)
[wonderplugin_gridgallery id=»38″]
Диета при ювенальном ревматоидном артрите
При данном заболевании очень важно обеспечить организм всеми необходимыми элементами и ограничить его в тех веществах, которые способствуют развитию симптомов. Так, диета подразумевает минимизацию употребляемой соли, причем не только через устранение из рациона самой приправы, но и через внесение соленых продуктов (чипсов, копченостей, солений, соленых сыров) в список запрещенных.
Соли необходимо есть как можно меньше
При ревматоидном артрите ребенку просто необходимы молочные продукты, так как они содержат большое количество кальция. Также исключаются лакомства (а именно шоколад, сгущенное молоко, печенье, конфеты и пр.), белый хлеб и некоторые овощи (цветная капуста, шпинат, щавель).
Ребенку можно давать:
- не сильно сладкие фрукты, ягоды, овощи;
- вне обострения разрешается рыба, яйца, творог, сыр;
- хлеб должен быть ржаной;
- соки, компоты и чаи;
- легкие мясные и рыбные бульоны, овощные бульоны;
- разрешается гречка и овсянка;
- рисовую и манную каши, пудинги, борщи и рыбную икру можно употреблять в периоды без обострения, но в ограниченных количествах.
Правильное комплексное лечение и реабилитация делают прогноз в лечении ювенального ревматоидного артрита благоприятным. Стоит отметить, что самая сложная системная форма характеризуется неблагоприятным прогнозом, так как даже при условии успешного лечения последствия для здоровья все равно остаются.
- Автор: Полина
- Распечатать
Здравствуйте. Меня зовут Полина. Услышав однажды истину, что педиатр – главный врач для любой семьи с маленькими детьми, я поняла, что мне есть к чему стремиться.
Оцените статью:
(0 голосов, среднее: 0 из 5)
Источник
Ювенильный ревматоидный артрит (сокр. ЮРА) относится к хроническим воспалительным заболеваниям суставов. Это заболевание встречается у детей не старше 16 лет, притом встречается со сложным патогенезом и неизвестной этиологией. В некоторых случаях заболевание вовлекает внутренние органы человека, что приводит к инвалидности, так как болезнь как правило, прогрессирует. ЮРА стоит на первом месте среди распространенности ревматических заболеваний у детей.
Для лечения этого недуга используются комплексные терапии, которые проходят поэтапно. В период обострения заболевания больного необходимо положиться в стационар для полноценного лечения. В неактивный период заболевания больной наблюдается амбулаторно, а также лечится в санатории. В амбулаторных условиях обычно приходится лечиться на протяжении долгого времени. Больные дети амбулаторно получают комплексную терапию, состоящую из медикаментозного лечения, курсов массажа, ЛФК, физиотерапии. Положительного результата можно достичь только в том случае, если лечение проводится под контролем медицинского работника на протяжении длительного времени без перерывов.
Порой во время обострения болезни врач назначает НПВС, в тяжелых случаях помимо НПВС назначаются иммунодепрессанты и глюкокортикоиды (циклоспорин, хинолиновые производные, метотрексат, пеницилламин). Мы не станем описывать все препараты, назначаемые при данном заболевании, отметим лишь основные из них, длительность применения и их дозировки.
Лечение
Нестероидными противовоспалительными средствами
- Диклофенак — суточная доза максимум 100 мг (3мг/кг), которые принимаются в 2 приема.
- Индометацин — суточная доза высчитывается исходя из общего веса ребенка — 3 мг/кг веса. Так, например: доза для ребят раннего возраста составляет 25 мг (доза на день), то есть по полтаблетки дважды в день. Для ребят старшего возраста суточная доза может составлять 100 мг, это две 50 мг таблетки.
- Ацетилсалициловая кислота — суточная доза максимум 3 г, а в целом доза рассчитывается исходя из веса больного — от 60 до 80 мг/ 1 кг. Лекарство принимается трижды в день обязательно после приема пищи. Длительность лечения — от месяца до трех.
- Ибупрофен — суточная доза колеблется от 200 мг до 1000 мг, все зависит от возраста больного — 40 мг/кг.
- Напроксен — суточная доза колеблется 250-750 мг. Длительность приема этого препарата может доходить до нескольких лет. Детям, не достигшим 10-летнего возраста, не рекомендуется этот препарат.
Глюкокортикоиды
- Бетаметазон (дипроспан), метилпреднизолон (метипред) — внутрисуставные препараты, которые в один сустав можно вводить максимум 5 раз, при этом должен быть 5-дневный интервал. При необходимости курс повторяется. Доза назначается исходя из величины сустава.
- Преднизолон — максимальная доза в сутки составляет 1 мг/кг.
Базисные препараты
- Метотрексат — препарат принимается в неделю 2-3 р. из расчета на каждый м2 поверхности туловища 2,5-7,5 мг.
- Хинолиновые: хлорохин (делагил, хингамин) — перед сном раз в день по 125-250 мг и гидроксихлорохин (плаквенил) — раз в день до 300 мг после ужина перед сном.
- Сульфасалазин — дважды в день по 0,5-1 г (доза суточная).
- Циклоспорин — суточная доза около 3 мг/кг дважды в день. В этом случае необходим контроль уровня креатинина в крови. Если уровень превышает норму на 30%, то прием препарата прекращается или уменьшается его дозировка.
- Пеницилламин принимается натощак в дозе 60-125 мг. Дозы выпивается в 1 прием. Продолжительность лечения до 2 месяцев.
Курс лечения базисными препаратами может доходить до нескольких лет, все зависит от симптоматики заболевания. Базисная терапия способна уменьшить необходимость в глюкокортикоидах и НПВС (снижая тем самым развитие подобных эффектов), улучшить качество жизни, улучшить отдаленный прогноз, снизить инвалидность, продлить продолжительность жизни
Иммунотерапия
Пентаглобин, интраглобин, сандоглобулин — Ig назначается внутривенно. Суточная доза — 0,4-2 г/кг. Продолжительность лечения 45 дней. Первые 15 минут скорость введения препарата в минуту составляет не менее 10, но не более 20 капель, потом скорость увеличивается до 2 мл. Капельницы повторяют при необходимости каждые 4 недели.
Местная терапия
Терапия основана на лечении пораженного сустава — препарат, в основном глюкокортикоид вводится внутрь сустава. Проводится временная иммобилизация сустава при помощи съемной лонгеты, ЛФК, физиотерапевтические методы лечения, массаж. Скелетное вытяжение накладывают при наличии контрактур, механотерапия проводится на специальной аппаратуре.
Источник
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА) – хроническое воспалительное заболевание суставов, неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет.
Как часто встречается ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит– одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, которое встречается у детей. Заболеваемость ЮРА — от 2 до 16 человек на 100 000 детского населения в возрасте до 16 лет. Распространенность ЮРА в разных странах — от 0,05 до 0,6%. Чаще ревматоидным артритом болеют девочки.
Почему возникает ювенильный ревматоидный артрит?
В развитии ЮРА принимают участие наследственные и средовые факторы, среди которых наибольшее значение имеет инфекция.
Существует множество факторов, запускающих механизм развития болезни. Наиболее частыми являются вирусная или смешанная бактериально-вирусная инфекция, травмы суставов, инсоляция или переохлаждение, профилактические прививки, особенно проведенные на фоне или сразу после перенесенной ОРВИ или бактериальной инфекции. Возможная роль инфекции в развитии ЮРА предполагается, однако она до сих пор окончательно не доказана. Выявлена связь начала заболевания с перенесенной ОРВИ, с проведенной профилактической прививкой против кори, краснухи, паротита. Интересно, что дебют ЮРА после вакцинации против паротита чаще наблюдается у девочек. Известны случаи, когда ЮРА манифестировал после проведения вакцинации против гепатита В. Роль кишечных инфекций, микоплазмы, бета-гемолитического стрептококка в развитии ЮРА большинством ревматологов не признается. Однако известно, что эти инфекции являются причиной развития реактивных артритов, которые могут трансформироваться в ЮРА. Роль вирусной инфекции в развитии хронических артритов менее очевидна. Известно, что более 17 вирусов способны вызывать инфекцию, сопровождающуюся развитием острого артрита (в том числе вирусы краснухи, гепатита, Эпштейн-Барра, Коксаки и др.).
В развитии хронических артритов этиологическая роль вирусов не доказана. Наследственную предрасположенность к ЮРА подтверждают семейные случаи этого заболевания, исследования близнецовых пар, иммуногенетические данные.
Опасен ли ювенильный ревматоидный артрит?
При ЮРА у 40-50% детей прогноз благоприятный, может наступить ремиссия продолжительностью от нескольких месяцев до нескольких лет. Однако, обострение заболевания может развиться спустя годы после стойкой ремиссии. У 1/3 больных отмечается непрерывно рецидивирующее течение заболевания. У детей с ранним началом заболевания и подростков с положительным ревматодным фактором высок риск развития тяжелого артрита, инвалидизации по состоянию опорно-двигательного аппарата. У больных с поздним началом возможна трансформация заболевания в анкилозирующий спондилит. У 15% больных с увеитом возможно развитие слепоты. Смертность при ЮРА очень низка и отмечается при отсутствии своевременного лечения, присоединении инфекционных осложнений или развитии амилоидоза.
Как проявляется ювенильный ревматоидный артрит?
Основным клиническим проявлением заболевания является артрит. Поражение суставов проявляется болью, припухлостью, деформациями и ограничением движений, повышением температуры кожи над суставом. У детей наиболее часто поражаются крупные и средние суставы, в частности коленные, голеностопные, лучезапястные, локтевые, тазобедренные, реже – мелкие суставы кисти. Типичным для ЮРА является поражение шейного отдела позвоночника и челюстно-височных суставов.
Патологические изменения в суставе характеризуются развитием реакций воспаления, которые могут приводить к разрушению хрящевой и костной ткани суставов, сужению суставных щелей (пространства между концами костей, образующих суставы) вплоть до развития анкилозов (сращения суставных поверхностей костей, образующих суставы).
Помимо поражения суставов могут отмечаться следующие внесуставные проявления:
- Повышение температуры тела, иногда до высоких цифр; развивается, как правило, в утренние часы, может сопровождаться ознобом, усилением болей в суставах, появлением сыпи. Падение температуры нередко сопровождается проливными потами. Лихорадочный период может продолжаться недели и месяцы, а иногда и годы и нередко предшествует поражению суставов.
- Сыпь может быть разнообразной, не сопровождается зудом, располагается в области суставов, на лице, груди, животе, спине, ягодицах и конечностях, быстро исчезает, усиливается на высоте лихорадки.
- Поражение сердца, серозных оболочек, легких и других органов. Клиническая картина поражения сердца при ЮРА: боли за грудиной, в области сердца, а в ряде случаев – болевой синдром в верхней части живота; чувство нехватки воздуха, вынужденное положение в постели (ребенку легче в положении сидя). Субъективно ребенок жалуется на чувство нехватки воздуха. У ребенка наблюдается бледность и посинение носогубного треугольника, губ, пальцев рук; раздуваются крылья носа, отеки голеней и стоп. При поражении легких у больных может отмечаться затруднение дыхания, влажный или сухой кашель. При поражении органов брюшной полости беспокоят боли в животе.
- Увеличение лимфатических узлов может отмечаться до 4-6 см в диаметре. Как правило, лимфатические узлы подвижные, безболезненные.
- Увеличение размеров печени, селезенки.
- Поражение глаз типично для девочек с ЮРА младшего возраста. Отмечаются покраснение глаз, слезотечение, светобоязнь, неровный контур зрачка, снижение остроты зрения. В конечном итоге может развиться полная слепота и глаукома.
- Задержка роста и остеопороз являются одним из проявлений ЮРА. Задержка роста особенно выражена при длительном и активном течение заболевания. При остеопорозе отмечается снижение плотности кости и повышение ее ломкости. Он проявляется болями в костях. Одним из тяжелых проявлений остеопорпоза является компрессионный перелом позвоночника.
Как диагностируют ювенильный ревматоидный артрит?
Диагноз ювенильного ревматоидного артрита основывается на результатах осмотра пациента врачом-ревматологом и комплекса лабораторных и инструментальных методов исследования.
Лабораторные и инструментальные методы обследования. Анализ периферической крови (содержание эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов — СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы); анализ иммунологических показателей (концентрация иммуноглобулинов A, M, G, С-реактивного белка, ревматоидного фактора, наличие антинуклеарного фактора — АНФ). Всем больным проводится электрокардиография, ультразвуковое исследование брюшной полости, сердца, почек, рентгенологическое обследование грудной клетки, пораженных суставов, при необходимости позвоночника, кресцово-повздошных сочленений. Также всем детям с поражением суставов проводится обследование на наличие инфекций: бета-гемолитического стрептококка, бактерий кишечной группы (иерсиний, шигелл, сальмонелл), паразитов (токсоплазм, токсокарр и др.), вируса герпеса и цитомегаловируса, хламидий. При появлении трудностей в постановке диагноза проводится иммуногенетическое обследование. При длительном приеме обезболивающих и гормональных препаратов необходимо проведение эзофагогастроскопии. Консультация окулиста и осмотр щелевой лампой показано всем детям с поражением суставов.
Какие существуют методы лечения и профилактики ювенильного ревматоидного артрита?
Лечение ювенильного ревматоидного артрита представляет серьезную проблему и должно быть комплексным, включающим соблюдение режима, диеты, лекарственную терапию, лечебную физкультуру и ортопедическую коррекцию.
Цели терапии ЮРА:
- подавление воспалительной активности процесса
- исчезновение системных проявлений и суставного синдрома
- сохранение функциональной способности суставов
- предотвращение или замедление разрушения суставов, инвалидизации пациентов
- достижение ремиссии
- повышение качества жизни больных
- минимизация побочных эффектов терапии
Медикаментозная терапия ЮРА делится на два вида: симптоматическая (нестероидные противовоспалительные препараты и глюкокортикоиды) и иммуносупрессивная (подавляющая иммунитет). Применение нестероидных противовоспалительных препаратов (НПВП) и глюкокортикоидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает разрушения суставов. Иммуноподавляющая терапия приостанавливает развитие деструкции, уменьшает инвалидизацию.
Нестероидные противовоспалительные препараты (НПВП)
У детей наиболее часто используются диклофенак, напроксен, нимесулид, мелоксикам. Лечение только НПВП проводится не более 6-12 нед, до постановки достоверного диагноза ЮРА. После этого НПВП следует обязательно сочетать с иммуноподавляющими препаратами. При длительном применении НПВП или превышении максимально допустимой дозы возможно развитие побочных эффектов.
Глюкокортикоиды
Глюкокотикоиды относятся к гормональным препаратам. Они оказывают быстрый противовоспалительный эффект. Глюкокортикоиды используются для внутрисуставного (метилпреднизолон, бетаметазон, триамсинолон), внутривенного (преднизолон, метилпреднизолон) введения и приема внутрь (преднизолон, метилпреднизолон).
Нецелесообразно начинать лечение больных ЮРА с назначения глюкокортикоидов внутрь. Они должны назначаться при неэффективности других методов лечения. Не рекомендуется назначать глюкокортикоиды внутрь детям до 5 лет (особенно до 3 лет), а также в подростковом возрасте, это может привести к выраженной задержке роста.
Внутривенное введение глюкокортикоидов (пульс-терапия) быстро подавляет активность воспалительного процесса у больных, используется в основном при наличии системных проявлений ЮРА.
Иммуносупрессивная терапия
Иммуносупрессивная терапия занимает ведущее место в лечении ревматоидного артрита. Именно от выбора препарата, сроков назначения, длительности и регулярности лечения часто зависит прогноз для жизни пациента и для течения заболевания. Иммуносупрессивная терапия должна быть длительной и непрерывной, начинаться сразу после установления диагноза. Отменить препарат можно в том случае, если больной находится в состоянии клинико-лабораторной ремиссии не менее 2 лет. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Основными препаратами для лечения ЮРА являются метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания. Они отличаются высокой эффективностью, достаточно хорошей переносимостью и низкой частотой вызываемых побочных эффектов даже при длительном (многолетнем) приеме.
Циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮРА достаточно редко в связи с высокой частотой тяжелых побочных эффектов. Гидроксихлорохин, D-пеницилламин, соли золота практически не применяются в связи с недостаточной эффективностью.
При лечении иммунодепрессантами проводится контроль общего анализа крови (содержания эритроцитов, гемоглобина, тромбоцитов, лейкоцитов, лейкоцитарная формула, СОЭ); анализ биохимических показателей (общий белок, белковые фракции, концентрация мочевины, креатинина, билирубина, калия, натрия, ионизированного кальция, трансаминаз, щелочной фосфатазы) — 1 раз в 2 недели. При снижении количества лейкоцитов, эритроцитов, тромбоцитов ниже нормы, при повышении уровня мочевины, креатинина, трансаминаз, билирубина выше нормы – иммунодепрессанты отменить на 5-7 дней, после контрольного анализа крови, при нормализации показателей – возобновить приём препарата.
Биологические агенты
Последние достижения науки позволили создать новую группу лекарств – так называемых биологических агентов. К ним относятся: инфликсимаб, ритуксимаб. Данные препараты являются высоко эффективными для лечения определенных вариантов течения ЮРА. Лечение этими препаратами должно проводиться только в специализированных ревматологических отделениях, сотрудники которых имеют опыт применения подобных лекарственных средств.
Хирургическое лечение
Хирургическое лечение показано при развитии выраженных деформаций суставов, затрудняющих выполнение простейших повседневных действий, развитии тяжелых анкилозов. Основным хирургическим вмешательством является протезирование суставов.
КАК ПРЕДОТВРАТИТЬ ЮВЕНИЛЬНЫЙ РЕВМАТОИДНЫЙ АРТРИТ?
Предотвратить развитие ЮРА невозможно в связи с отсутствием данных о причинах его возникновения.
Для предотвращения развития обострений заболевания необходимо соблюдение следующих правил:
- Избегать инсоляции (нахождения на открытом солнце, независимо от географической широты).
- Избегать переохлаждения.
- Стараться не менять климатический пояс.
- Уменьшить контакты с инфекциями.
- Исключить контакт с животными.
- Больным ЮРА противопоказано проведение любых профилактических прививок (кроме реакции Манту) и использование всех препаратов, повышающих иммунный ответ организма (ликопид, тактивин, полиоксидоний, иммунофан, виферон, интерферон и других).
Источник