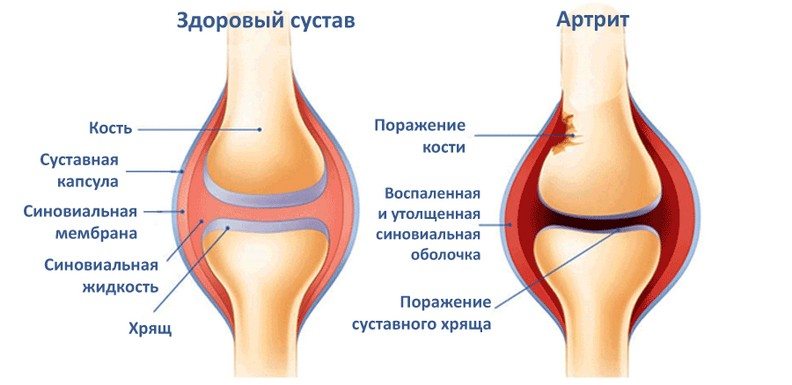
Ревматоидный артрит узелковый периартериит

Заболевание относится к обширной группе системных васкулитов, главным признаком которых является воспалительный процесс в сосудистых стенках. При узелковом полиартериите, наряду с болезнью Кавасаки, поражаются сосуды среднего размера, их стенки расширяются с формированием аневризм. В результате страдает кровообращение большинства органов и тканей.
Куссмауль и Майер описали заболевание в 1896 году. Для типичного течения болезни характерны лихорадка, ночная потливость, потеря веса, кожные гнойнички или мягкие узелки и сильные боли в мышцах и суставах, развивающиеся в течение нескольких недель или месяцев.
Узелковый полиартериит (периартериит, полиангиит) – редкое заболевание. Среди 100 тысяч людей он наблюдается у 1-6 человек. Мужчины заболевают в 2 раза чаще, чем женщины, в возрасте около 40-60 лет. Термин «периартериит» использовался до начала 20-го века, а затем был изменен на «полиартериит», чтобы подчеркнуть распространенное поражение артериальных стенок.
Заболевание встречается и у детей в возрасте от 1 до 7 лет. В этом случае его причина – сложная генетическая мутация, которая может встречаться у членов одной семьи.
Причины и механизм развития
 Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
Считается, что определенную роль в развитии узелкового полиартериита играют вирусные инфекции, в частности, ЦМВ
Причины узелкового полиартериита изучены недостаточно. Предполагается, что в его развитии играют роль такие факторы:
- вирусные гепатиты В и С, ВИЧ-инфекция, инфицирование парвовирусом В19 и цитомегаловирусом;
- побочное действие некоторых лекарственных средств – антибиотиков и сульфаниламидов, препаратов йода и висмута, профилактических сывороток.
Инфекция вирусным гепатитом обычно осложняется развитием узелкового полиартериита в первые полгода. При этом чаще поражается желудочно-кишечный тракт, яички, почки, возникает злокачественная гипертония. До применения вакцинации около 30% случаев узелкового полиартериита были вызваны гепатитом, сейчас эта цифра составляет 8%.
Другие возможные инфекционные агенты, способные спровоцировать заболевание: вирусы ветряной оспы, Т-клеточного лейкоза, клебсиеллы, стрептококки, псевдомонады, иерсинии, токсоплазмы, риккетсии, трихинеллы, возбудители саркоспоридиоза, туберкулеза. Возможные провоцирующие заболевания – ревматоидный артрит и синдром Шегрена.
Как именно повреждается стенка сосудов при этом заболевании, неясно. При микроскопическом исследовании в ней не находят изменений. Поражаются артерии мышечного типа, возможно развитие инфарктов различных органов, кровоизлияний в них, рубцовых процессов.
Повреждение стенки сосуда ведет к усилению свертываемости крови в этом участке. Повышается склеиваемость тромбоцитов, эритроцитов, появляются тромбозы. Из-за депонирования факторов свертывания в таких тромбах возникает ДВС-синдром, сопровождающийся кровоточивостью и тяжелыми нарушениями микроциркуляции.
При острой стадии болезни полиморфно-ядерные лейкоциты проникают во все слои стенки артерий, в подострой их количество значительно увеличивается. При хронической форме узелкового полиартериита возникает некроз сосудов и их расширение диаметром до 1 мм. Гломерулонефрит нехарактерен, но при тяжелой длительной гипертонии формируется гломерулосклероз.
Симптомы
Обычно проявления узелкового периартериита развиваются быстро. У больного повышается температура до 38 градусов и выше, появляются боли в мышцах голеней, в крупных суставах. Пациент за несколько месяцев худеет на 20 и более кг. На коже у 20% больных появляются узелки, образованные расширенными артериями. В редких случаях развивается ишемия конечностей, которая может привести к гангрене.
Через 2-3 месяца после начала болезни появляются симптомы поражения внутренних органов, на которых и строится диагностика:
- У 70% больных страдают почки: повышается артериальное давление, быстро прогрессирует почечная недостаточность. В моче обнаруживаются кровь и белок. В редких случаях почечная артерия может разорваться с формированием в околопочечной ткани кровоизлияния.
- У 60% больных поражаются нервы. Проявление патологии асимметричное, чувствительность сохраняется, а движения в кистях и стопах резко ограничиваются. Эти симптомы сопровождаются сильной болью и распространенностью поражения.
- Воспаление сосудов в брюшной полости вызывает при узелковом полиартериите абдоминальный синдром. Характерны сильные боли в животе. Возникает панкреатит, язвы в кишечнике, возможен некроз желчного пузыря и перитонит.
Реже вовлекаются сосуды сердца с развитием инфаркта миокарда, легких, яичек, головного мозга.
Возможные осложнения
Заболевание довольно редко сопровождается опасными для жизни осложнениями, хотя у пациентов могут развиться поражение периферических нервов, почечная недостаточность или гипертония. Основные осложнения узелкового полиартериита:
- кожные трофические язвы;
- гангрена конечностей;
- инфаркт какого-либо из внутренних органов;
- разрыв аневризмы сосуда с внутренним кровотечением;
- инсульт;
- энцефалопатия (недостаточность функций мозга);
- миелопатия (поражение оболочек, покрывающих нервные клетки);
- сердечная недостаточность;
- инфаркт миокарда;
- перикардит;
- почечная недостаточность;
- желудочно-кишечное кровотечение;
- периферическая нейропатия.
Диагностические исследования
 Один из первых симптомов — боли в голенях
Один из первых симптомов — боли в голенях
При подозрении на узелковый полиартериит важно тщательно собрать анамнез и провести углубленный физикальный осмотр больного, в том числе и неврологический. Назначаются дополнительные исследования:
- анализ крови: повышение СОЭ, увеличение числа лейкоцитов и тромбоцитов;
- анализ мочи: количество белка (протеинурия) до 3 г/л, эритроциты в небольшом количестве;
- биохимия крови: нарастание содержания креатинина с одновременным снижением скорости клубочковой фильтрации, повышение уровня печеночных проб;
- диагностика вирусного гепатита: ИФА или ПЦР для обнаружения антител к вирусу или его ДНК соответственно;
- ангиография артерий брыжейки или почек: обнаруживаются частичные расширения и сужения сосудов;
- биопсия вовлеченной кожи или пораженных мышц (в основном икроножных): обнаруживается пропитывание стенок средних и мелких артерий гранулоцитами (видом лейкоцитов) и мононуклеарными клетками.
Диагностические критерии
Диагноз узелкового полиартериита предполагается при наличии следующих симптомов:
- вовлечение почек, с клиническими симптомами и лабораторными изменениями;
- абдоминальный синдром, боли в животе;
- возникновение приступов стенокардии или инфаркт миокарда (чаще его безболевая форма).
Диагноз считается подтвержденным, если у больного имеется как минимум 3 симптома из нижеперечисленных:
- снижение веса на 4 кг и больше, не связанное с другими причинами;
- узелки на коже;
- боль в мошонке, не связанная с другими причинами;
- слабость или боли в мышцах ног;
- нарушение движений в конечностях, вызванное полиневритом;
- повышение диастолического АД более 90 мм Hg;
- в биохимическом анализе крови уровень мочевины более 660 ммоль/л и/или креатинина более 132,5 мкмоль/л, не связанное с другими причинами;
- вирусный гепатит В или С;
- характерные изменения при ангиографии;
- характерные изменения при биопсии.
Дифференциальная диагностика
Диагноз узелкового полиартериита поставить в начале развития заболевания достаточно сложно. Врач-ревматолог должен исключить другие системные болезни, напоминающие это поражение:
| Заболевание | Отличия от узелкового полиартериита |
| Микроскопический полиангиит | Поражаются капилляры и мелкие сосуды, в крови обнаруживаются АНЦА (антинейтрофильные цитоплазматические антитела). Характерен гломерулонефрит, давление повышается незначительно и на поздней стадии болезни, но быстро прогрессирует почечная недостаточность. Характерно поражение легких и легочные кровотечения. |
| Гранулематоз Вегенера | Характерны язвы на слизистой носа, прободение носовой перегородки, легочное кровотечение. Часто обнаруживаются АНЦА. |
| Ревматоидный васкулит | Развиваются язвы на коже конечностей, воспаление и деформация суставов, обнаруживается ревматоидный фактор. |
| Сепсис | Возможны инфаркты кожи, напоминающие изменения при узелковом периартериите. Необходимо соответствующее обследование, в том числе выделение бактерий из крови. |
| Болезнь Лайма | Напоминает узелковый полиартериит лихорадкой, поражением нервов, болью в суставах. Необходимо выяснить, не было ли укуса клеща или пребывания в природном очаге боррелиоза, а также исследовать кровь на антитела к боррелиям. |
Лечение
 Основу лечения составляют глюкокортикоиды и цитостатики
Основу лечения составляют глюкокортикоиды и цитостатики
В питании рекомендуется щадящая диета, богатая солями кальция, витамином D и другими, для профилактики поражений желудка и остеопороза.
Основа терапии узелкового полиартериита – глюкокортикоидные гормоны, цитостатики (циклофосфамид, реже метотрексат или азатиоприн) и плазмаферез.
Глюкокортикоиды в первый месяц назначают в большой дозе, постепенно ее снижая. Поддерживающее лечение необходимо в течение 1-5 лет. Их обязательно сочетают с циклофосфамидом в большой дозе в течение 2 недель с переходом на поддерживающую в течение не менее года после наступления ремиссии заболевания. Заменить достаточно токсичный циклофосфамид можно азатиоприном или метотрексатом.
При быстром нарастании почечной недостаточности, повышении уровня креатинина в крови более 500 мкмоль/л показаны сеансы плазмафереза – искусственного очищения крови от продуктов обмена веществ.
При одновременном наличии вирусного гепатита проводится его лечение ламивудином и интерферонами, при этом циклофосфамид не используется.
Сообщается о случаях положительного ответа на лечение биологическими препаратами – инфликсимабом, этанерцептом и ритуксимабом.
Хирургическая помощь может потребоваться в случае абдоминального синдрома – ишемии и некроза кишечника, аппендицита, холецистита. При поражении артерий мозга с образованием аневризм возможно эндоваскулярное вмешательство с установкой в просвет сосуда микроспирали.
При тяжелой почечной недостаточности возможна трансплантация почек, причем ее результаты не хуже, чем при такой же операции по поводу других заболеваний.
Пациенту следует объяснить, что узелковый полиартериит – тяжелое прогрессирующее заболевание с вовлечением многих внутренних органов. Поэтому после первоначального улучшения под действием лечения нельзя прерывать терапию. Применение иммунодепрессантов и глюкокортикоидов может сопровождаться побочными эффектами, и нужно заранее объяснить пути их профилактики.
Прогноз
Наиболее опасны для жизни перфорация кишечника с развитием перитонита и злокачественная гипертония, не поддающаяся лечению. Если узелковый полиартериит не лечить, то в течение 5 лет выживает лишь 5% больных, причем большинство гибнут в первые 2-3 месяца, когда с постановкой диагноза могут быть трудности.
Основные причины летального исхода:
- интенсивное воспаление сосудов;
- инфекции, связанные с медикаментозным подавлением иммунитета;
- инфаркт миокарда;
- инсульт.
Применение глюкокортикоидов увеличивает этот показатель до 60%. Совместное использование этих гормонов и цитостатиков увеличивает 5-летнюю выживаемость до 80% и более. После достижения полной ремиссии риск рецидива болезни составляет 57%. Ухудшают прогноз наличие абдоминального синдрома и вовлечение головного и спинного мозга.
Восстановление функций, вызванных полиневритом, занимает до 18 месяцев. Если пациента удается излечить от вирусного гепатита, прогноз значительно улучшается, и рецидивы наблюдаются лишь в 6% случаев.
Прогноз узелкового полиартериита у детей:
- у 52% удается добиться полного выздоровления;
- 32% переходят в стойкую ремиссию, но потребность в приеме лекарств сохраняется;
- в 12% случаев отмечается стойкое или рецидивирующее течение;
- в 4% случаев наблюдается летальный исход, который обычно связан с поражением мозга, черепно-мозговых нервов, высоким давлением, судорогами, абдоминальным синдромом.
Оценить прогноз узелкового полиартериита можно по наличию нескольких факторов:
- креатинин крови более 1,58 мг/дл;
- выделение более 1 г белка с мочой в сутки;
- поражение желудочно-кишечного тракта, в том числе панкреатит, инфаркт кишечника, кровотечение;
- кардиомиопатия (поражение сердца);
- нейролейкемия (поражение нервной системы).
При отсутствии этих факторов риск летального исхода в ближайшие 5 лет составляет около 12%, при наличии хотя бы одного – 26%, а двух и более – 46%.
Наглядно об узелковом полиартериите (перевод с англ.):
Медфильм «Узелковый полиартериит у детей»:
Специалист клиники «Московский доктор» рассказывает об узелковом периартериите:
Источник
Узелковый периартериит характеризуется хронически прогрессирующим, генерализованным поражением артерий (преимущественно среднего и мелкого калибра) с последующим развитием у части больных аневризматических выпячиваний (узелки). Заболевание встречается преимущественно у мужчин (80%) 30—40 лет.
Этиология заболевания неизвестна, а патогенез не изучен. Сходство поражения сосудов при узелковом периартериите с ангиитом, встречающимся при некоторых стрептококковых и лекарственных болезнях, дает основание думать о роли чрезмерно выраженной аллергической реакции организма на различные агенты.
Клиника. Дебют заболевания может быть острым или подострым, реже постепенным с мигрирующим болевым синдромом различной локализации, напоминающим бронхиальную астму, стенокардию, острый живот, миалгию, артралгию, возникающие вследствие острой сосудистой недостаточности. У большинства больных наблюдается интермиттирующая, реже постоянная лихорадка.
Суставная патология при данной болезни играет второстепенную роль. Тем не менее в дебюте воспаление суставов или артралгии отмечаются у всех больных, а у некоторых из них могут быть выраженные артриты, что значительно затрудняет дифференциацию от ревматоидного артрита. В большинстве случаев в патологический процесс вовлекаются 2—3 сустава, нередко он имеет рецидивирующее течение. Поражается преимущественно синовиальная оболочка как наиболее богатая сосудами часть сустава.
У некоторых больных можно обнаружить участки поражения кожи: волдыри, петехии, папулы различной продолжительности, реже болезненные кожные и подкожные узелки на лице, шее, спине. У некоторых больных возникают сосудистые нарушения, напоминающие болезнь Рейно, с развитием в поздней стадии гангрены пальцев.
Поражение органов дыхания характеризуется астмоидным бронхитом, бронхиальной астмой, экссудативным плевритом, очаговой пневмонией. У некоторых больных к бронхопневмонии присоединяется хроническая инфекция носоглотки.
Поражение сердца в основном выявляется электрокардиографически (тахикардия, нарушение проводимости, аритмии, «немые» инфаркты). У части больных возникают приступы стенокардии, у 2/3 больных диагностируется инфаркт миокарда. Изредка может иметь место обширное поражение с развитием сердечной недостаточности. Часто возникает высокая артериальная гипертензия кризового течения.
Вовлечение в патологический процесс органов пищеварения находит весьма разнообразное клиническое проявление. Развитие желудочных или кишечных кровотечений и повышение температуры тела нередко приводят к ошибочной диагностике острого живота. Нередко возникает перфорация желудка или кишечника. Воспаление, некроз сосудов брыжейки с болевым синдромом нередко дают основание ошибочно диагностировать аппендицит, почечнокаменную болезнь и др.
Почечная патология наиболее часто встречается при узелковом периартериите и протекает наиболее тяжело, приводя к развитию почечной недостаточности или злокачественной гипертензии. Может произойти разрыв внутрипочечной аневризмы с появлением околопочечной гематомы.
Поражение глаз проявляется в виде конъюнктивита, ирита, отслоения сетчатки и др., возникающих как в результате поражения сосудов, так и вследствие злокачественной гипертензии.
Неврологические нарушения могут быть как периферическими, так и центральными. Полиневрит часто сочетается с миалгией и полиартритом. Поражение центральной нервной системы может выражаться в виде менингита, нарушения зрения, паралича лица, кровоизлияния в области глазного дна и др.
Лабораторные исследования. При исследовании крови выявляются умеренный лейкоцитоз, увеличение СОЭ, реже эозинофилия. Биохимически обнаруживаются гипергаммаглобулинемия, наличие СРБ и др.
Для диагностики этого заболевания большое значение имеют иммунологические исследования: увеличение иммуноглобулинов, снижение сывороточного комплемента, наличие ревматоидного фактора.
Диагностика и дифференциальная диагностика. Диагностика узелкового периартериита весьма сложна, что объясняется многообразием его клинических проявлений, приобретающих маску острых заболеваний внутренних органов.
При диагностике учитывают сочетание следующих симптомов: интермиттирующие лихорадки; мигрирующих мышечных болей; артралгии или подострого олигоартрита внезапного появления злокачественной гипертензии или симптома острого живота; появление на фоне указанных мышечных или неврологических симптомов признаков бронхиальной или сердечной астмы; полиневрита или менингеальных явлений; лейкоцитоза, увеличения СОЭ, гематурии, лейкоцитурии, цилиндрурии, наличия гипергаммаглобулинемии, появления криоглобулинов, иногда ревматоидного фактора, обнаружения характерных гистологических изменений в биоптатах мышц и кожного узелка.
Принято различать две основные формы узелкового периартериита: с преобладанием кожных поражений и с преобладанием висцеральных поражений, имеющих три варианта течения — острое, подострое и хроническое.
Некоторые авторы при создании классификации этого заболевания, кроме классического узелкового артериита, выделяют также ангиит, возникающий вследствие гиперсенсибилизации, гранулематоз — аллергический, гигантоклеточный (височный артериит), артериит при остром суставном ревматизме и других болезнях (ревматоидный артрит, большие коллагенозы).
Дифференциальную диагностику узелкового артериита прежде всего следует проводить в отношении диффузных болезней соединительной ткани (СКВ, ССД, дерматомиозит), а также ревматоидного артрита, протекающих с явлениями васкулита. Преобладание патологии внутренних органов обусловливает трудности дифференциальной диагностики с различными заболеваниями, например, со злокачественной гипертонией, бронхиальной астмой, язвенной болезнью желудка и двенадцатиперстной кишки, острым панкреатитом, перитонитом, энтероколитом и др. При узелковом периартериите перечисленные синдромы возникают преимущественно остро и сопровождаются лихорадкой, выраженным болевым синдромом, миалгией, артралгией, полинуклеарным лейкоцитозом, эозинофилией, реже наличием ревматоидного фактора и криоглобулинов.
Дифференциальную диагностику трудно проводить с тяжелыми вариантами ревматоидного артрита, протекающего с лихорадкой, диффузным васкулитом в отсутствие характерных тяжелых поражений костно-хрящевой ткани. При ревматоидном артрите в отличие от узелкового периартериита висцеральная патология редко приводит к развитию органной недостаточности, протекает не так остро и тяжело, лейкоцитоз отсутствует. Следует учитывать также особенности течения полиневрита.
Развитие выраженной почечной патологии уже в дебюте болезни определяет необходимость дифференциации от первичных заболеваний почек, не сопровождающихся явлениями параллельного поражения многих органов и систем. Иммунологические изменения в крови отсутствуют.
Лечение. Вследствие недостаточной изученности этиологии и патогенеза заболевания выбор метода лечения этих больных сложен. Как и при других диффузных болезнях соединительной ткани, при лечении больных узелковым артериитом широко применяют кортикостероиды. Обычно назначают преднизолон (преднизон) в больших дозах (100—150 мг в сутки). Продолжительность курса лечения 1 —1,5 года.
Некоторые авторы считают целесообразным при лечении сочетать преднизолон с гепарином в дозе 10 000— 20 000 ЕД в сутки. Накоплен небольшой опыт лечения больных D-пеницилламином. Этот препарат назначают по 1 г в сутки. Поражение внутренних органов при данной патологии определяет необходимость широкого применения симптоматической терапии.
Источник