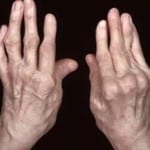
Ревматоидный фактор при реактивном артрите
Заболевания суставов – реактивный, ревматоидный артрит – сильно отличаются от обычного вида болезни. У них разная природа возникновения и отличающееся течение. Реактивная и ревматоидная формы заболевания характеризуются еще одним важным отличием – одну из этих патологий вылечить невозможно, другая же отлично излечивается непродолжительным приемом медикаментов.
 Причины разных форм артрита
Причины разных форм артрита
Обычный артрит развивается в результате травм, лишнего веса и других причин чрезмерной нагрузки на суставы. Иногда к нему приводят воспаления, болезни щитовидной железы, неправильное питание и другие патологические факторы.
Ревматоидный же артрит появляется в основном из-за аутоиммунных процессов. Причины нарушений в работе иммунитета неизвестны медицине, ревматоидный артрит аутоиммунного генезиса не поддается полному устранению, можно лишь на время его приостановить и замедлить в отличие от реактивного.
Разница между ревматоидной и реактивной формой
Реактивный артрит, в отличие от ревматоидного, может появиться у детей. Но чаще всего он развивается у людей более старшего возраста. Он характеризуется такими же интенсивными болями, но есть несколько отличий от ревматоидной формы:
- меньшая степень выраженности утренней скованности;
- при реактивной форме возникают язвы во рту;
- воспалительные процессы появляются только в острой стадии, тогда как при ревматоидной патологии они наблюдаются постоянно;
- не поражаются симметричные суставы;
- сопровождается конъюнктивитом;
- возникает после острого инфекционного процесса любого характера.
Весомые отличия между реактивным артритом и ревматоидным возникают после диагностики: при обнаружении первой болезни не выявляются ревматоидные факторы. Но зато для реактивного артрита характерно появление антигена HLA B27.
Диагностика реактивного артрита у детей и взрослых включает обязательный анализ крови на микроорганизмы и хламидии.
Также необходимо провести обследование мочи на содержание в ней бактерий и уровень лейкоцитов. Анализ кала назначают при подозрении на кишечные инфекции, перешедшие в острую форму или недавно излеченные (сальмонеллы и шигеллы часто становятся причиной патологии).
В результате успешного лечения реактивный артрит полностью проходит, не оставляя разрушенных суставов и других необратимых изменений. Но сохраняется риск рецидива при заражении сильными инфекционными агентами.
Особенности лечения разных форм
При лечении реактивного и ревматоидного артрита используются общие рекомендации, однако при терапии второй формы болезни практически не применяются антибиотики. Вот, чем похож процесс терапии:
- использование противовоспалительных гелей и мазей, прием НПВС при обострениях, а также назначение глюкокортикостероидов в форме инъекции при тяжелом течении болезни;
- при реактивном артрите всегда используются антибактериальные препараты, при ревматоидном – только при обнаружении инфекционной активности;
- общим назначением служит физиотерапия и массаж, которые восстанавливают подвижность суставов, помогают избавиться от болей и других симптомов;
- назначается диета, улучшающая состояние пациента, при ревматоидном артрите она соблюдается в течение всей жизни;
- лечебная гимнастика для восстановления свойств сусавов;
- показаны народные методы, подкрепляющие консервативное лечение таблетками.
Ортопедическая коррекция нужна, если артрит привел к деформации суставов, что происходит в основном при ревматоидном факторе. Пациентам назначают курортное лечение, а в крайних случаях – оперативное вмешательство для предотвращения разрушительных процессов или с целью протезирования больных суставов.
Особенности лечения ревматоидного артрита
К терапии ревматоидной патологии подходят с особым вниманием и осторожностью. Главное – устранить основные симптомы и постараться замедлить течение болезни, для этого применяют:
- Иммунодепрессанты. Они используются для предотвращения реакции иммунной системы, которая вырабатывает антитела к собственной синовиальной жидкости и другим клеткам суставных тканей. В группу входят: «Циклофосфан», «Хлорбутин», «Лефлуномид», «Метотрексат», «Циклоспорин».
- Соли золота. Используются вместо иммунодепрессантов, если они не дают эффективности. Особенно результативны при первой стадии РА. К препаратам относят: «Тауредон», «Ауранофин», средства на основе ауротиомалата.
- Сульфаниламиды. Необходимы для устранения бактерий в синовиальных тканях и жидкостях. Используют: «Сульфасалазин», «Салазопиридазин».
- Иммуносупрессивные препараты. Применяются при отсутствии эффективности лекарств, описанных выше: «Пеницилламин».
- Моноклональные антитела. Используются для устранения симптомов. В основном – это «Мабтера» и «Инфликсимаб».
- НПВС. Нестероидные средства используются курсами в период обострения для подавления симптомов РА. К ним относят: «Мовалис», препараты на основе аспирина и ибупрофена, «Диклофенак», «Кетопрофен», «Мелоксикам».
Если при полиартрите возникают осложнения, то обязательно используют глюкокортикостероиды, снимающие боль при отсутствии эффективности НПВС. К этой группе относят средства на основе кеналога, бетаметазона, гидрокортизона.
Принимайте для борьбы с остеопорозом препараты кальция и витамин D для его усвоения.
Эффективны при лечении ревматоидного артрита физиотерапевтические процедуры: фонофорез, электрофорез, используемые с обезболивающими препаратами, а также лазерная терапия и ИК-облучение. Плазмаферез и лимфодренаж снижают концентрацию антител, вызывающих воспаление.
Когда болезнь переходит в фазу восстановления, назначают массаж и ЛФК по разным методикам. Криолечение также используется для устранения симптомов артрита. При ухудшении самочувствия больному назначают операцию.
Терапия реактивной патологии
Как и при ревматоидном артрите, реактивная болезнь требует приема НПВС и глюкокортикостероидов в экстренных случаях. Также назначают:
- антибиотики при лечении инфекций или венерических патологий;
- сульфазилины при тяжелом течении инфекционного процесса;
- пробиотики для смягчения действия антибактериальных препаратов;
- главные капли для лечения конъюнктивита, который появляется практически в каждом 2 случае при реактивной патологии;
- грязелечение, использование ванн с морской солью.
Используют и гимнастику для скорейшего восстановления двигательных функций суставов.
Диета на время ограничивает прием вредных продуктов и алкоголя. Недопустимо пить газировки, злоупотреблять жирным мясом, сладостями и рафинированными веществами. Желательно включать больше фруктов и овощей, есть творог и другие кисломолочные продукты. Врачи при артрите назначают стандартное правильное питание, богатое белком и клетчаткой при минимуме жиров, специй.
Ревматоидный артрит отличается от реактивного симптомами, причинами, течением и возможностью излечения. Однако для успешной ликвидации и восстановления при обеих формах болезни нужно соблюдать врачебные рекомендации и проходить полный курс лечения.
Источник
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные).[3]
Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями.
Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.
История[править | править код]
Термин «реактивный артрит» впервые введен финскими учеными К. Aho, K. Sievers и Р. Ahvonen, в 1969 году описавшими возникновение артрита при энтероколите, вызванном иерсиниями. При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
Позже, по мере развития методов визуализации и лабораторной диагностики, в суставной среде больных были обнаружены внутриклеточные включения Chlamydia trachomatis, фрагменты ДНК и РНК микробов, а также циркулирующие иммунные комплексы. Позднее было выяснено, что в норме сустав не является стерильным и в нем зачастую присутствует различные микроорганизмы.
По мере изучения была выявлена тесная взаимосвязь реактивного артрита с антигеном HLA–B27. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27 и могут повреждать при иммунном ответе собственные ткани организма.
Этиология[править | править код]
На сегодняшний день способность вызывать реактивный артрит выявлена у многих микроорганизмов[4][5]:
- Возбудители кишечных инфекций:
- Yersinia enterocolitica
- Yersinia pseudotuberculosis
- Salmonella enteritidis
- Salmonella typhimurium
- Shigella flexneri
- Shigella sonnei
- Shigella Newcastle
- Giardia lamblia
- Entamoeba histolytica
- Campylobacter jejuni
- Clostridium difficile
- Blastocystis hominis
- Clostridium difficile
- Возбудители урогенитальных инфекций:
- Chlamydia trachomatis
- Gardenella vaginalis
- Ureoplasma ureolyticum
- Mycoplasma hominis
- Trichomonas vaginalis
- Возбудители инфекций дыхательных путей:
- Mycoplasma pneumoniae
- Chlamydophila pneumoniae
- Klebsiella pneumoniae
- Mycobacterium tuberculosis
- Neisseria gonorrhoea
- Cryptosporidia
- Возбудители неспецифических инфекций:
- Бруцелла
- Стрептококки
- Стафилококки
- Leptospira
- Боррелии
- Toxoplasma gondii
Эпидемиология[править | править код]
После перенесенной хламидийной урогенитальной инфекции реактивный артрит развивается в 1—3 % случаев. После кишечной — в 1,5—4 % случаев.
Заболевают люди в возрасте 20—40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Патогенез[править | править код]
В развитии реактивного артрита выявлен феномен перекрестного реагирования антител к возбудителю с антигеном HLA-B27 главного комплекса гистосовместимости организма хозяина. Возможным объяснением этого является теория «молекулярной мимикрии» — структурное сходство белков клеточной стенки бактерий с белками клеток больного человека.
Существует несколько иммунологических гипотез патогенеза реактивного артрита.
- Антиген-презентативная гипотеза: согласно ей комплекс HLA-B27 способен представлять на себе микробные пептиды, вызывающие артрит. Взаимодействуя с цитотоксическими CD8 Т-лимфоцитами, они вызывают лизис клеток хрящевой ткани и воспалительный процесс.
- Нарушения сборки тяжелых цепей антигена HLA-B27: предложена в 2000 году R. A. Colbert (англ. R. A. Colbert) и соавторами. Согласно ей, под воздействием полисахаридов микробных клеток нарушается синтез тяжелых цепей антигена HLA-B27. Это ведет к нарушению активности макрофагов, снижает эффективность их иммунного ответа и уничтожения бактериальных клеток, и может приводить к развитию воспаления в суставе.
- Цитокиновая гипотеза. Предложена J. Sieper (англ. J. Sieper) в 2001 году. Основана на исследованиях, показывающих дисбаланс цитокинов у больных реактивными артритами. Выявлено снижение Тh1-иммунного ответа (продукция ИФ-γ, ФНО-α, ИЛ-2 и ИЛ-12) в пользу Th2-иммунного ответа (синтез ИЛ-4 и ИЛ-10). При этом в макрофагах синовиальной жидкости снижается продукция ИФ-γ и ФНО-α и увеличивается продукция ИЛ-4, что способствует персистенции бактерий в суставе. Данная гипотеза находится в разработке и до настоящего времени окончательно не сформулирована.
В настоящее время положение о реактивных артритах как стерильных утратило свою актуальность. Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%). При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке. [6]
Клиническая картина[править | править код]
- Поражение суставов: Развивается в течение месяца после перенесенной инфекции. Поражаются преимущественно крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев) с одной стороны. Также могут быть вовлечены и другие суставы, редко более шести, часто возникает артрит крестцово-подвздошных суставов (сакроилеит) и вышележащих отделов позвоночника.
- Поражение сухожилий: Вместе с суставами часто поражаются и сухожилия, в месте их прикрепления к кости, сухожильные сумки пальцев стоп и кистей с развитием дактилита.
- Поражение слизистых оболочек: Конъюнктивит — чаще малосимптомный или бессимптомный, кратковременный. Могут развиваться неинфекционные уретрит, кольцевидный баланит, цервицит, эрозии полости рта, увеит.
- Поражение кожи: Кератодермия (keratoderma blennorrhagica) — безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях.
- Поражение ногтей: Чаще выявляется на пальцах стоп: жёлтое окрашивание, шелушение и разрушение ногтя.
- Системные проявления: Увеличение лимфоузлов, особенно паховых. Перикардит, миокардит, приводящий к нарушениям проводимости сердца; недостаточность аортального клапана, плеврит, воспаление почек (гломерулонефрит). Возможно развитие полиневрита.
Синдром Рейтера[править | править код]
Классическое проявление реактивного артрита, сочетает в себе «триаду Рейтера»: поражение суставов (артрит, синовит), глаз (конъюнктивит, увеит), и слизистых мочеполовых органов (уретрит). В случае присоединения кожных проявлений (кератодермия) носит название «тетрада Рейтера». Впервые описана Бенджамином Броди, а затем в 1916 году немецким военным врачом Гансом Конрадом Рейтером у переболевшего дизентерией солдата.
В настоящее время рассматривается как особая форма реактивного артрита.
Заболевание начинается через 2—4 недели после перенесенной хламидийной или кишечной инфекции, чаще с поражения урогенитального тракта. Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Диагностика[править | править код]
Диагностические критерии[править | править код]
Критерии III Международного совещания по реактивному артриту (Берлин, 1996 г.):
- Периферический артрит:
- Асимметричный
- Олигоартрит (поражение до 4 суставов)
- Преимущественное поражение суставов ног
- Инфекционные проявления:
- Диарея
- Уретрит
- Возникновение за 2—4 недели до развития артрита
- Лабораторное подтверждение инфекции:
- При наличии клинических проявлений инфекции — желательно
- При отсутствии явных клинических проявлений инфекции — обязательно
- Критерии исключения — установленная причина развития моно- или олигоартрита:
- Спондилоартрит
- Септический артрит
- Кристаллический артрит
- Болезнь Лайма
- Стрептококковый артрит
Дифференциальная диагностика[править | править код]
- Септический артрит: протекает в виде моноартрита. Отличается высоким лейкоцитозом синовиальной жидкости (20 000—100 000/мкл), положительные результаты бактериального посева.
- Вирусный артрит могут вызывать вирусы краснухи, парвовирус, аденовирус, вирус гепатита B, вирусы герпеса различных типов, вирус паротита, энтеровирусы, Коксаки-вирусы и др. В анамнезе часто прослеживается связь с вирусной инфекцией или вакцинаией. В клинике более выражен синдром артралгический синдром (боли в суставах), чем артритический (отек, гиперемия). В течение 1—2 нед симптомы исчезают без остаточных явлений.
- Постстрептококковый артрит: появляется на фоне или спустя 1—2 нед после перенесенной стрептококковой инфекции, характеризуется одновременным вовлечением средних суставов, повышением титра антистрептококковых антител. Часто у больных выявляются хронические очаги инфекции в носоглотке (тонзиллит, фарингит, гайморит). Действие НПВП может оказаться замедленным, улучшение лабораторных показателей незначительным.
- Ревматоидный артрит: отличается клиника. Специальных маркеров не существует. При реактивном артрите происходит воспаление сухожилий, из-за этого частый симптом — боль в пятке. Представляет сложности для дифференцирования в случае дебюта у молодых людей олигоартритом, несимметричности поражений и серонегативности. Требуется тщательный поиск триггерных инфекций, динамическое наблюдение.
- Анкилозирующий спондилит: Единственное отличие — это рентген КПС (крестцово-подвздошного сочленения) и тазобедренных суставов: если сакроилеит односторонний или отсутствует, то это реактивный артрит (БР), а если двухсторонний (не менее второй стадии) либо односторонний (не менее третьей стадии) — то анкилозирующий спондилит. Но для ранней диагностики этот метод не годится, так как описанные изменения проявляются лишь после нескольких лет болезни. Есть все основания считать, что затянувшийся реактивный артрит перейдёт в анкилозирующий спондиартрит, который может считаться следующей стадией развития болезни.
- Псориатический артрит: трудности возникают при развитии артрита ранее появления кожных симптомов. Для исключения реактивности проводится поиск триггерных инфекций и наблюдение в динамике.
- Болезнь Лайма: имеет характерный эпиданамнез: пребывание в эндемических зонах, укус клеща. В крови выявляются антитела к роду Borrelia.
- Туберкулезный артрит: имеются общие симптомы туберкулеза: интоксикационный синдром, субфебрилитет, вегетативные нарушения. Боли в суставах преимущественно в ночное время, явления артрита. Диагноз подтверждается рентгенологическими данными, анализом синовиальной жидкости, биопсией синовиальной оболочки.
Лабораторная диагностика[править | править код]
К обязательным исследованиям относятся: общий анализ крови, мочи, выявление хламидий и антител к ним, исследование на наличие ВИЧ-инфекции, гонококков, исследование кала на Salmonella, Shigella, подтверждение отсутствия антиядерных антител и ревматоидного фактора.
| Исследование | Результат |
|---|---|
| Общий анализ крови | лейкоцитоз, повышение СОЭ, нормохромная анемия. |
| Общий анализ мочи | возможна протеинурия, микрогематурия, лейкоцитурия |
| АТ, ПЦР к хламидиям | часто положительны |
| АТ к гонококкам | положительны только в случае микст-инфекции |
| Анализ кала | Возможно выявление сальмонелл, шигелл |
| Антиядерные АТ | Отсутствуют |
| Ревматоидный фактор | Отсутствует |
Дополнительные исследования включают анализ синовиальной жидкости. Признаками достоверного диагноза реактивного артрита являются:
низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000—10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Инструментальные исследования[править | править код]
Обязательные: рентгенологическое исследование пораженных суставов. Характерно: изменения могут быть замечены только при длительном течении заболевания; возможно выявление одностороннего сакроилеита, чаще у носителей антигена HLA-B27. Грубые изменения кости и хряща (оссификаты) нехарактерны.
Дополнительные: эхокардиография (выявление поражения аортальных клапанов).
Лечение[править | править код]
Исход болезни тесно связан с уничтожением (эрадикацией) возбудителя, в связи с чем необходимо длительное применение антибактериальных препаратов.
Цели симптоматического лечения — устранение болей и воспаления в суставах.
Лечение обычно проводится амбулаторно, госпитализации требуют случаи тяжелого артрита с системными проявлениями, неясные случаи, требующие уточнения диагноза.
Немедикаментозное лечение[править | править код]
Показан двигательный режим: покой пораженной конечности в течение первых двух недель заболевания, однако фиксация сустава и иммобилизация не показаны. Холод на пораженный сустав. В дальнейшем назначается ЛФК по индивидуальному плану.
Необходимости придерживаться специальной диеты нет.
Лекарственная терапия[править | править код]
1. Антибактериальная терапия имеет первостепенную важность в случае выявления хламидийной инфекции, проводится длительно. Применяются препараты в основном трех групп, действующих на внутриклеточные микроорганизмы: макролиды, фторхинолоны и тетрациклины.
Препараты выбора:
- Доксициклин 0,3 г в сутки, внутрь в 2 приёма в течение 30 дней;
- Азитромицин 1 г в сутки в первый день, затем по 0,5 г/сут внутрь в течение 30 дней;
- Кларитромицин 0,5 г в сутки, внутрь в 2 приёма в течение 30 дней;
- Спирамицин 9 МЕ в сутки, в 3 приёма в течение 30 дней.
Препараты второго ряда (при непереносимости или неэффективности вышеуказанных ЛС):
- Офлоксацин 600 мг в сутки внутрь в 2 приёма в течение 30 дней;
- Ципрофлоксацин 1500 мг в сутки, внутрь в 2 приёма в течение 30 дней;
- Ломефлоксацин 400—800 мг в сутки, внутрь в 1-2 приёма в течение 30 дней.
В случае энтероколита эффективность антибиотиков не доказана.
2. НПВП — оказывают симптоматическое действие: снимают боль и воспаление суставов.
- Диклофенак внутрь 2-3 мг/кг/день в 2-3 приема;
- Напроксен внутрь 15-20 мг/кг/день в 2 приема;
- Ибупрофен внутрь 35-40 мг/кг в 2-4 приема;
- Нимесулид внутрь 5 мг/кг в 2-3 приема;
- Мелоксикам внутрь 0,3-0,5 мг/кг в 1 прием.
Все без исключения НПВП оказывают негативное влияние на желудок и почки! Поэтому небходимо использовать наименьше возможную дозу.
При приеме НПВП необходимо следить за анализами крови для контроля почек и печени. Также обязательно использовать препараты для защиты желудка (Омепрозол и др.)
3. Глюкокортикоиды — при тяжелом течении артрита применяются для внутрисуставного введения. Необходимым условием является исключение септического артрита.
4. Иммуносупрессоры — применяются при тяжелом и затяжном течении,
появлении признаков спондилоартрита, высокой активности артрита.
- Сульфасалазин 2—3 / г/сут.;
- Метотрексат по 7,5—15 мг/нед. (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов);
- Азатиоприн 150 мг/сут (Не используется в современном лечение реактивных артритов. Не является препаратом выбора, так как не показал эффективности в исследованиях в группе серонегативных спондиартритов).
Течение и прогноз[править | править код]
Продолжительность первичного случая в среднем составляет 3—6 мес. Зачастую симптомы сохраняются до 12 и более месяцев. Отмечается большая склонность к развитию рецидивов у больных с синдромом Рейтера, как из-за возможности реинфицирования, так персистирования хламидийной инфекции.
Исход острого в хронический артрит наблюдается у 20—50 % больных.
В 15 % случаев развивается тяжелое нарушение функции суставов.
Наиболее тяжелое протекание реактивного артрита — у ВИЧ-инфицированных больных.
Сроки временной нетрудоспособности при остром течении составляют 30—60 дней, при подостром — 35—65 дней, при обострении хронического — 30—35 дней.
При затяжном течение реактивного артрита имеется большая вероятность перехода его в одно из хронических заболеваний группы серонегативных спондиартритов (Анкилозирующий спондилит).
Профилактика[править | править код]
Профилактика реактивного артрита сводится к профилактике вызывающих его инфекций: соблюдение гигиенического режима в отношении кишечных инфекций, кипячение воды, мытьё рук, соблюдение правил хранения и приготовления пищи. Людям, имеющим положительный антиген HLA-B27, рекомендуется профилактический приём антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сут). Для профилактики хламидиоза применяются средства защиты при случайных половых контактах.
См. также[править | править код]
- Анкилозирующий спондилит
- Артрит
- Синдром Рейтера
- Ревматизм
- Ревматоидный артрит
- Хламидиоз
- Кишечная инфекция
Примечания[править | править код]
Ссылки[править | править код]
- Клинические рекомендации для практикующих врачей. Раздел «Ревматология»
- Е. С. Жолобова Е. Г. Чистякова Д. В. Дагбаева. Реактивные артриты у детей — диагностика и лечение. Лечащий врач#02/07
Источник