Узи признаки артрита у детей

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Ювенильный ревматоидный артрит (ЮРА) — одно из наиболее частых и инвалидизирующих ревматических заболеваний у детей [1, 2]. Заболеваемость ювенильным ревматоидным артритом составляет 2-16 случаев на 100 000 детского населения в возрасте до 16 лет. Распространенность ювенильного ревматоидного артрита в разных странах составляет 0,05-0,6%. Распространенность ювенильного ревматоидного артрита у детей до 18 лет на территории Российской Федерации — 62,3 на 100 000, первичная заболеваемость — 16,2 на 100 000. У подростков распространенность ювенильного ревматоидного артрита составляет 116,4 на 100 000 (у детей до 14 лет — 45,8 на 100 000), первичная заболеваемость — 28,3 на 100 000 (у детей до 14 лет — 12,6 на 100 000). Чаще ревматоидным артритом болеют девочки. Смертность составляет 0,5-1%.
Ювенильного ревматоидный артрит — хроническое воспалительное заболевание суставов неизвестной этиологии и сложного патогенеза [3, 4]. Оно характеризуется неуклонно прогрессирующим течением, что приводит к инвалидизации. Среди множества проявлений ювенильного ревматоидного артрита одним из ведущих является суставной синдром, характеризующийся припухлостью, повышением местной кожной температуры над суставом, скованностью и болью в суставе. Патогенез связан с аутоиммунными нарушениями в первую очередь с ревматоидными факторами (антителами к иммуноглобулинам) и иммунокомплексными процессами, которые приводят к развитию синовита, а в ряде случаев и генерализованного васкулита. Деформацию суставов при ревматоидном артрите связывают с образованием и разрастанием в синовиальной оболочке грануляционной ткани, которая постепенно разрушает хрящ и субхондральные отделы костей с возникновением узур (эрозий), развитием склеротических изменений, фиброзного, а затем и костного анкилоза. Характерные подвывихи и контрактуры обусловлены отчасти и изменениями сухожилий, серозных сумок и капсулы сустава (рис.1). Как известно, лучевые методы диагностики представлены рентгенографическим исследованием, магнитно-резонансной томографией (МРТ), компьютерной томографией (КТ) и ультразвуковым исследованием (УЗИ). Рентгенография в большинстве случаев позволяет определить поражение суставов при вовлечении в патологический процесс только костных элементов, и зачастую эти изменения уже необратимы и трудны для лечения. Но, обладая рядом несомненных достоинств, традиционная рентгенография уже не может полностью удовлетворять потребности современной медицины в ранней диагностике заболеваний суставов в первую очередь в оценке воспалительных и дегенеративно-дистрофических изменений сухожильно- связочного аппарата и окружающих мягких тканей. Без всякого сомнения, МРТ является одним из самых эффективных методов исследования мягких тканей, костей и суставов, особенно их внутренних структур. Но высокая стоимость МРТ, трудность ее проведения у детей младшего возраста (в большинстве случаев детям до 3-х лет МР-исследования проводятся под наркозом) и относительно малое число МР-томографов не позволяют считать это обследование методом выбора при диагностике ревматоидного артрита. УЗИ позволяет оценить мягкие ткани сустава, хрящевую ткань и кортикальный слой костной ткани, а также связки, сухожилия, соединительнотканные элементы, жировую клетчатку, сосудисто-нервные пучки. Легкодоступность, быстрота и экономичность исследования позволяют данный метод использовать в диагностике ювенильного ревматоидного артрита на начальном этапе обследования пациента [5].
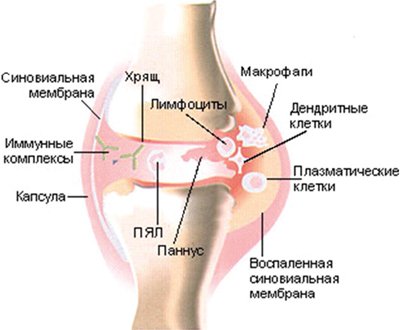
Рис. 1. Схематическое изображение сустава при ювенильном ревматоидном артрите.
Среди поражений суставов в 80% случаев коленный сустав поражается в первую очередь, в 40% — голеностопный сустав, в 20 % — плечевой сустав. На примере коленного сустава, как наиболее часто вовлекающегося в патологический процесс, мы выявили УЗ критерии поражения костной и хрящевой ткани, а также сухожильно-связочного аппарата.
Нами обследовано 25 детей с суставным синдромом в возрасте от 1 года до 16 лет, из них 20 девочек и 5 мальчиков. Всем пациентам проводили рентгенографическое исследование, МРТ и УЗИ суставов. Диагноз был поставлен по клиническим и лабораторным данным.
Ультразвуковое исследование коленных суставов проводилось по разработанной ранее методике, при этом оценивали структуру гиалинового хряща, наличие свободной жидкости в полости сустава, состояние кортикального слоя мыщелков большеберцовой и бедренной костей, а также сосудистую реакцию мягких тканей сустава с помощью методики УЗ-ангиографии.
В ходе проведенных исследований было установлено, что у 30% (8 детей исследуемой группы) рентгенографические исследования коленного сустава (КС) изменения не показали. Однако эхографическая картина того же сустава показала начальные изменения в виде умеренного неравномерного истончения гиалинового хряща и незначительного количества жидкости в области сустава. Кортикальный слой был представлен в виде неровных и размытых контуров, отмечалось утолщение кортикального слоя надколенника, что позволило сделать предположение о начальных проявлениях артрита, которые были позже подтверждены лабораторными исследованиями (рис. 2).
Рис. 2. Эхограммы коленного сустава.
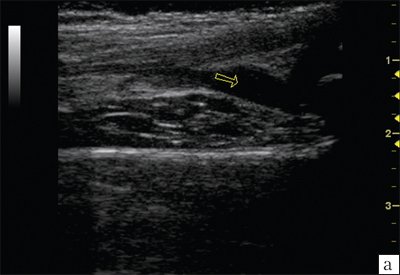
а) Синовит в полости сустава.
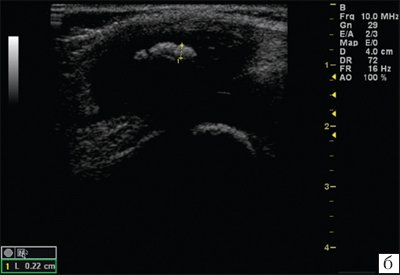
б) При начальных проявлениях ювенильного ревматоидного артрита.
У 70% (17 детей исследуемой группы) при эхографии визуализировалось наличие свободной жидкости в полости коленного сустава и изменения хрящевой и костной ткани. Кортикальный слой костей, образующих сустав, выглядел в виде прерывистой гиперэхогенной линейной структуры с формированием так называемых «эрозивных» участков. Хрящевая ткань имела вид «древообразных разрастаний» (рис. 3). При УЗ-ангиографии отмечалась гиперваскуляризация. Эти дегенеративные изменения хрящевой и костной ткани соответствовали наличию ювенильного ревматоидного артрита II-III стадии развития, что и подтверждалось данными рентгенологического исследования и МРТ.
Рис. 3. Эхограммы коленного сустава при ювенильном ревматоидном артрите II-III стадии.
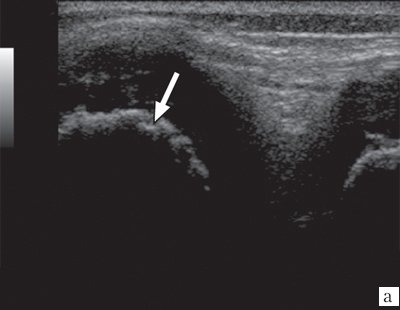
а) Кортикальный слой с формированием «псевдоэрозий».
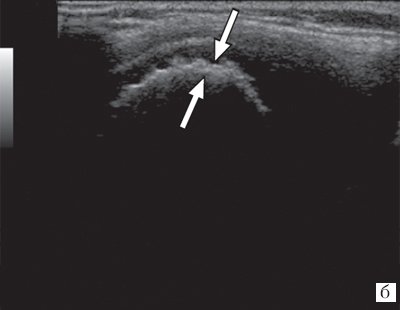
б) «Псевдоутолщение» кортикального слоя.
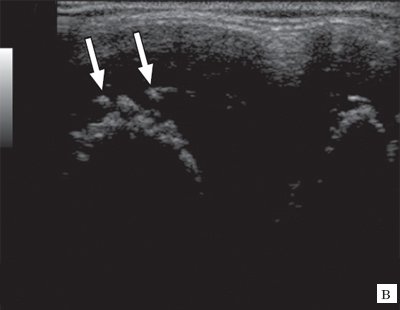
в) Хрящевая ткань в виде «древообразных разрастаний».
Таким образом, ультразвуковое исследование является высокоинформативным, легкодоступным и экономичным методом исследования, который можно использовать в ранней диагностике ювенильного ревматоидного артрита у детей.
Литература
- Алексеева Е.И. Ювенильный ревматоидный артрит // Педиатрия. М.: Издательская группа «ГЭОТАР-Медиа». 2005.
- Мерта Дж. Артралгия и артриты // Consiliummedicum. 1999. Т. 1 N5.
- Petty R.E., Southwood T.R., Baum J. et al. Revision of proposed classification criteria for juvenile idiopathic arthritis. J. Rheumatol 2001.
- Алексеева Е.И., Шахбазян И.Е. Принципы патогенетической терапии тяжелых системных вариантов венильного ревматоидного артрита. Аутоиммунные болезни. М.: 2002.
- Алешкевич А.И., Малевич Э.Е. Рентгенологическая и ультразвуковая диагностика дегенеративно-дистрофических поражений коленного сустава. Материалы научно-практической конференции «Новые технологии в медицине: диагностика, лечение, реабилитация». Минск, 21-22 ноября 2002 г.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник
Заболевания опорно-двигательного аппарата характеризуются широкой распространенностью в популяции. Большинство из них дебютирует в детском возрасте и имеет тенденцию к хроническому течению. Судьба человека с ювенильным артритом (ЮА), начавшимся в раннем возрасте, нередко решается уже на этапе детства или подросткового возраста. Хронический, прогрессирующий характер течения ЮА обуславливает социальную значимость этой проблемы, так как нередко уже в детском и подростковом возрасте приводит к инвалидизации. По этой причине к данной проблеме привлечено пристальное внимание врачей, ученых и медицинской общественности [1].
Псориатический артрит (ПсА) — хроническое воспалительное заболевание суставов, которое развивается примерно у трети больных псориазом [1–3]. ПсА у взрослых относится к группе серонегативных спондилоартритов. По классификации 1998 г. Дурбан ПсА у детей относится к ювенильному идиопатическому артриту.
При артритах, в частности ПсА, в воспалительный процесс вовлекаются многие ткани сустава, однако начало его часто связано с экссудативным синовитом. В дебюте заболевание выражается отеком синовиальной оболочки, пролиферацией и гипертрофией ворсин. Позднее в процесс включаются периартикулярные мягкие ткани, а суставной хрящ пока остается интактным. В подострой фазе заболевания пролиферация соединительнотканных элементов выступает на передний план [4, 5].
У большинства больных ПсА отсутствует четкая хронологическая зависимость между поражением кожи и суставов, хотя артрит чаще встречается у больных тяжелым псориазом. У детей, как правило, артрит предшествует появлению псориаза. Однако даже при наличии у ребенка симптомов этого дерматоза он обычно не столь явно выражен, как у взрослых, поэтому нередко просматривается врачами. Чаще заболевание начинается с моно-, олигоартрита суставов кистей. В последующем у 40–80% детей процесс постепенно распространяется на другие суставы, хотя и в этом случае может носить асимметричный характер [1–3].
У детей классические проявления псориаза — эритематозные папулы, покрытые серебристыми чешуйками, которые сливаются в бляшки различной формы. Чаще всего поражается кожа локтей, коленей, паховой области, волосистой части головы. При постановки диагноза псориаза существенны два симптома: признак «стеарина» (при отторжении одной чешуйки появляется белое пятно из-за сухости и ломкости покрова) и признак «Аuspits» (появление точечного кровотечения после соскоба чешуйки слой за слоем из-за дермического папиломатоза). Поражаются также и ногтевые пластинки. Ключом к диагнозу является локализация и характер поражения суставов (например, асимметрия поражения, наличие дактилита, поражение дистальных межфаланговых суставов), которые являются основанием для тщательного осмотра паховой области, пупка и волосистой части головы с целью выявления псориатических поражений [1–3].
В 70% случаев ПсА проявляется асимметричным моно-, олигоартритом (асимметричность — характерная черта этого заболевания). ПсА свойственно также вовлечение в дебюте болезни так называемых суставов-исключений (межфалангового сустава I пальца и проксимального межфалангового — V пальца кисти). Особенностью ПсА является поражение всех суставов одного пальца кисти — аксиальный, или осевой, артрит. Нередко при этом наблюдается тендовагинит сухожилий сгибателей, что придает пораженному пальцу сосискообразный вид. Кожа над пораженными суставами, особенно пальцев кистей и стоп, нередко приобретает багровую или багрово-синюшную окраску. Но интересно, что болезненность такого сустава, в том числе и пальпаторная, обычно небольшая [1–3].
Классическая рентгенография в настоящее время еще остается основным методом диагностики дегенеративных и воспалительных заболеваний суставов. Рентгенографическое исследование позволяет хорошо визуализировать и оценить изменения в костных структурах, но мягкотканные элементы малодоступны ей, поэтому в последние годы в диагностике заболеваний опорно-двигательного аппарата широкое применение нашло ультразвуковое исследование (УЗИ). Этот метод высокой достоверности, информативности, неинвазивности (в отличие от артроскопии), доступен и экономичен (по сравнению с КТ и МРТ). Он не имеет противопоказаний, дает возможность проводить многократные повторные исследования, помогает выявить ранние патологические процессы, определить стадию заболевания и осуществлять дифференциальную диагностику заболеваний суставов [4, 5].
В отечественной и зарубежной литературе наиболее освещено УЗИ-исследование ревматоидного артрита (РА). Эхографически в дебюте заболевания обнаруживается увеличение толщины суставного хряща вследствие его набухания, наличие в нем жидкости, выявляются мелкие кисты и эрозии в области субхондральной пластины. При прогрессировании заболевания наблюдаются относительно равномерное истончение суставного хряща, нарастание количества кист и эрозий. При РА довольно часто отмечается увеличение супрапателлярной сумки с избытком жидкости, но количество ее обычно больше, чем при остеоартрозе, она чаще неоднородна, обычно более эхогенна, синовиальная оболочка утолщена до 2–5 мм [4, 5].
На ранних стадиях псориатического артрита изменения прежде всего происходят в мягкотканных структурах, в частности в гиалиновом хряще, синовиальной оболочке. В литературе эти изменения больше всего описаны уже при выраженных проявлениях ПсА, когда уже клинически и рентгенологически относительно легче могут быть определены соответствующие симптомы заболевания. Практически нет работ, связанных с УЗИ-исследованием ПсА в детской практике. Цель нашей работы оценить и изучить возможности УЗИ в диагностике ПсА у детей.
Ультразвуковое исследование проводилось 18 пациентам с ПсА в возрасте от 1 до 17 лет, 11 из них составляли девочки.
9 пациентов заболели в возрасте до 6,5 лет, остальные в подростковом возрасте. Средний возраст начала заболевания 7,4 года (минимальный 4 месяца, максимальный 14 лет). Средняя длительность заболевания составляла 4,4 года.
У 5 наблюдаемых нами детей заболевание началось с поражения кожи (поражение суставов у этих пациентов развилось в среднем через 2,4 года), а у 13 в дебюте наблюдался суставной синдром (поражение кожи у этих детей присоединилось в среднем через 3,9 года).
В дебюте заболевания у 2 пациентов отмечалась системная форма с отсроченным суставным синдромом, у 9 в дебюте отмечался полиартикулярный суставной синдром, включающий шейный отдел позвоночника, мелкие суставы кистей, тазобедренные суставы, а у 7 детей олигоартикулярный, иногда асимметричный суставной синдром, причем процесс начинался с поражения голеностопных, коленных, проксимальных межфаланговых кистей и тазобедренных суставов.
Мы проводили УЗИ коленных, тазобедренных и голеностопных суставов, с использованием УЗИ прибора экспертного класса (Vivid E9) с высокочастотным линейным датчиком. Была проведена артросонография 78 суставов различной локализации. Коленные суставы были вовлечены в процесс у 18 детей, тазобедренные — у 12, голеностопные — у 9 пациентов.
Результаты проведенного исследования показали (табл.), что у больных ПсА выявляется поражение всех анатомических структур сустава с разнообразной ультразвуковой картиной. Наиболее распространенными изменениями в суставах были увеличение количества внутрисуставной жидкости и пролиферация синовиальной оболочки. Появление жидкости в суставах определялось у подавляющего числа пациентов (90%), и только у 10% наблюдаемых детей жидкость в суставной полости отсутствовала. В нашем исследовании преобладал однородный выпот в полость сустава (82%). Неоднородность структуры (18%) была обусловлена выявлением на фоне анэхогенного содержимого гиперэхогенных включений (фибрин). Увеличение синовиальной оболочки в виде диффузного утолщения выявлено в 90% суставов (рис. 1–3). В 11,5% случаях имело место истончение хряща (выявлено у пациентов с длительностью заболевания от 5 лет и более), которое в ряде наблюдений сопровождалось изменением контуров в виде неровности и нечеткости, а в ряде случаев — изменением нормальной эхоструктуры.
.jpg)
.jpg)
Ряд авторов полагает, что первичной мишенью при ПсА является не синовиальная оболочка, а костная ткань и воспаленные энтезы [4, 5]. Ультразвуковая картина изменений связок и сухожилий включала в себя энтезопатии собственной связки надколенника и сухожилия четырехглавой мышцы бедра и теносиновиты [4, 5].
В литературе описано, что при энтезопатиях собственных связок надколенников и сухожилий квадрицепсов преобладает утолщение связки в месте прикрепления, потеря типичной слоистой структуры, появление мелких гиперэхогенных включений. Возможны изменения со стороны кости при энтезопатиях в виде неровности кортикального слоя, а также значительное снижение эхогенности собственной связки надколенника в месте прикрепления кости, с потерей типичной структуры [4, 5]. Обычно это пациенты с высокой активностью заболевания. В нашей группе исследуемых детей таких не встречалось.
Нам удалось выявить теносиновиты сгибателей пальцев, сгибателей и разгибателей кистей у 4 пациентов. У всех детей появление жидкости в синовиальном влагалище сухожилия сочеталось с сохранением нормальной эхоструктуры самого сухожилия.
Костные эрозии по данным ультразвукового исследования не были нами выявлены, хотя в литературе описаны случаи обнаружения эрозий и большей чувствительности эхографии в выявлении эрозий по сравнению с классической рентгенографией.
Заключение: выставить диагноз псориатического артрита не сложно, если у ребенка имеется поражение кожи. Для диагноза имеет значение асимметричный моно-, олигоартрит, особенно с поражением пальцев кистей или стоп, аксиальный артрит, вовлечение в процесс в дебюте болезни дистальных межфаланговых суставов или суставов-исключений, асимметричный сакроилеит. Определенные трудности возникают при отсутствии у больных кожного процесса. В этих случаях следует тщательно обследовать пациента с целью поиска даже минимальных проявлений псориаза [1–3]. Для постановки диагноза используются Ванкуверовские диагностические критерии ювенильного псориатического артрита (1989).
Определенный ювенильный ПсА:
- • артрит и типичная псориатическая сыпь или
- • артрит и наличие хотя бы трех из следующих «малых» признаков:
а) изменения ногтей (синдром «наперстка», онихолизис);
б) псориаз у родственников 1-й или 2-й степени родства;
в) псориазоподобная сыпь;
г) дактилит.
Вероятный ювенильный ПсА:
- артрит + хотя бы 2 из малых признаков.
Ультразвуковое исследование является высокоинформативным методом в постановке диагноза ПсА, позволяющим выявить широкий спектр морфологических изменений в суставах больных псориатическим артритом (отмечается корреляция между выраженностью УЗИ-симптомов и тяжестью течения артрита), что позволяет проводить мониторирование и коррекцию терапии. Этот метод может быть использован и как скрининговый для исследования суставов у больных псориазом для выявления начальных симптомов артрита.
Литература
- Чебышева С. Н. Псориатический артрит. В кн: Руководство по детской ревматологии. Под ред. Геппе Н. А., Подчерняевой Н. С., Лыскиной Г. А. М.: ГЭОТАР-Медиа, 2011. 720 с.
- Бунчук Н. В., Бадокин В. В., Коротаева Т. В. Псориатический артрит. В кн.: Ревматология. Национальное руководство. Под ред. Насонова Е. Л., Насоновой В. А. М.: ГЭОТАР-Медиа, 2008. 720 с.
- Чебышева С. Н., Жолобова Е. С., Геппе Н. А., Мелешкина А. В. Диагностика, клиника и терапия псориатического артрита у детей // Доктор Ру. 2012. № 9 (77). С. 28–33.
- Абдуллаев Р. Я., Олейник И. А., Спузяк М. И. Возможности ультразвуковой диагностики при псориатическом артрите // Международный медицинский журнал. 2008. № 4. С. 95–98.
- Мач Э. С., Пушкова О. В. Ультразвуковая характеристика артрита коленного сустава при ревматических болезнях // Визуализация в клинике. 2001. № 19. С. 18–21.
С. Н. Чебышева1, кандидат медицинских наук
Н. А. Геппе, доктор медицинских наук, профессор
А. В. Мелешкина, кандидат медицинских наук
Е. С. Жолобова, доктор медицинских наук, профессор
Т. Я. Шевченко
А. А. Леонтьева
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
1 Контактная информация: bur@comtv.ru
Купить номер с этой статьей в pdf
Источник