Влияние артрита на легкие
Со временем ревматоидный артрит может привести к повреждению легочной ткани, что вызовет легочный фиброз. При этом состоянии разрастается соединительная ткань и появляются рубцовые изменения.
Ревматоидный артрит (РА) является аутоиммунным воспалительным заболеванием, которое вызывает хроническую боль в суставах. РА может также воздействовать на другие органы, такие как легкие, вызывая серьезные проблемы с дыханием.
Риск развития фиброза легких выше у людей, которые:
- Курят
- Часто вступают в контакт с загрязнениями окружающей среды
- Имеют семейную историю легочного фиброза
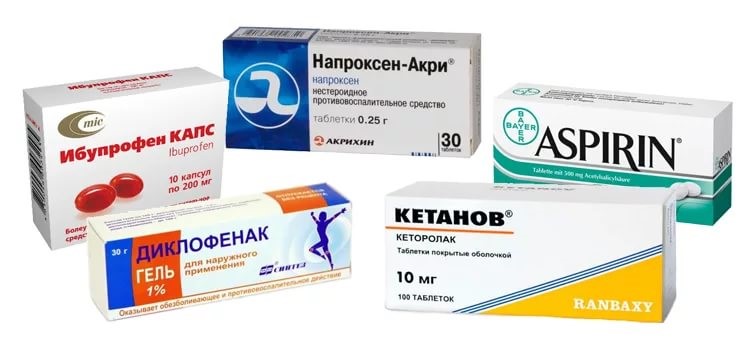
- Регулярно принимают противовоспалительные препараты
Врачи до сих пор не до конца понимают связь между РА и легочным фиброзом, но данные свидетельствуют о том, что у 40% людей с РА имеется легочный фиброз.
Симптомы
Симптомы ревматоидного артрита различаются по типу и степени тяжести и могут приходить и уходить. Когда болезнь активна, это называют вспышкой. Во время вспышки симптомы могут различаться по продолжительности и интенсивности.

Общие симптомы ревматоидного артрита включают:
- Оцепенение и затвердение мышц и суставов в теле по утрам, которое длится 30 минут или дольше
- Чувствительность, боль или отек в суставах, длится 6 недель или дольше
- Симметричная боль в суставах
- Боль в небольших суставах, например, в руках, запястьях и ногах
Когда РА приводит к проблемам с легким, люди могут испытывать следующие симптомы:
- Сбивчивое дыхание
- Сухой постоянный кашель
- Частое ощущение усталости
- Внезапная необъяснимая потеря веса
Диагностика ревматоидного артрита и легочного фиброза
Как правило, легочный фиброз и связанные с ним проблемы с легкими развиваются у людей, которые живут с РА в течение нескольких лет. Это означает, что в большинстве случаев, на момент постановки диагноза легочного фиброза врачи уже диагностировали пациенту РА.
Тем не менее, исследование, опубликованное в журнале European Respiratory Review, показало, что у 10-20 процентов людей наблюдались симптомы респираторных проблем до того, как у них развились типичные симптомы РA.
Диагностика ревматоидного артрита
Чтобы диагностировать РА, врачу необходимо будет узнать историю болезни человека, провести полный физический осмотр и назначить серию снимков и анализов крови.

Такое обследование выявит:
- Опухшие суставы
- Степень боли, которую испытывает человек
- Наличие антител в крови, называемых ревматоидным фактором
- Костные и суставные аномалии
Общие анализы для диагностики РА включают:
- Скорость оседания эритроцитов (СОЭ): тест, измеряющий, как быстро эритроциты оседают на дно пробирки. Анализ СОЭ указывает на наличие воспалительного состояния, к которым относится РА, но самостоятельно не может диагностировать заболевание.
- Анализ на С-реактивный белок (СРБ): тест, который показывает уровень С-реактивного белка в крови. Более высокие уровни СРБ в крови могут указывать на воспаление или инфекцию в организме.
- Полный анализ крови: тест для проверки на анемию. Исследование 2017 года, опубликованное в World Journal of Pharmaceutical and Medical Research, показало, что у 60% суданцев с РА, принимавших участие в исследовании, также была обнаружена анемия.
Диагностика легочного фиброза
Врач проведет одно или несколько из следующих обследований, чтобы диагностировать фиброз легких:
- Пульсоксиметрия
- Легочный функциональный тест
- Рентгенография грудной клетки или сканирование компьютерной томографии
- Биопсия легочной ткани
- Газы артериальной крови
Эти обследования показывают, есть ли воспаление или повреждение в легочной ткани. Они также измеряют уровни кислорода, углекислого газа и воздуха в легких.
Осложнения РА и легочного фиброза

Осложнения, связанные с РА и легочным фиброзом, могут стать опасными для жизни, если не приступить к неотложному лечению.
Осложнения включают:
- Легочная гипертензия, которая представляет собой высокое кровяное давление в легких
- Плевральный выпот, который представляет собой накопление жидкости между легким и грудной стенкой
- Разрушенное легкое
- Нарушение дыхания
- Интерстициальная пневмония
Когда нужно обратиться к врачу
Согласно Национальному обществу ревматоидного артрита США, люди должны обратиться к врачу, если они испытывают проблемы с легкими более 1 месяца. Также записаться на прием к врачу необходимо, если вы испытываете внезапные, но регулярные сильные одышки при выполнении повседневных задач.
Врач оценит степень проблемы и может направить вас к специалисту, который называется ревматолог, если это необходимо.
Лечение ревматоидного артрита и легочного фиброза
И РА, и фиброз легких невозможно вылечить полностью, поэтому лечение направлено на устранение симптомов и снижение прогрессирования заболевания.
Лекарства и методы лечения, связанные с легочным фиброзом, вызванным РА, могут включать:
- Противовоспалительные препараты
- Кортикостероиды и иммунодепрессанты
- Кислородная терапия для облегчения дыхания
- Легочная реабилитационная терапия
- Изменения образа жизни, такие как отказ от курения и увеличение физической активности для укрепления легких
В заключение

Связанный с РА легочный фиброз у разных людей проявляется по-разному. Некоторые люди испытывают ухудшение симптомов в течение нескольких месяцев, тогда как в других случаях прогрессирование болезни может занять несколько лет. Различия в прогрессии могут быть вызваны такими факторами, как возраст, генетика и образ жизни, которые играют определенную роль в развитии обоих заболеваний.
Согласно исследованию, представленного в Clinical Medical Insights: Circulatory, Respiratory and Pulmonary Medicine, средняя продолжительность жизни у человека с легочным фиброзом составляет от 2,5 до 5 лет, хотя это всего лишь оценка, полученная из крупномасштабных исследований населения.
Если у человека есть РА и возникают проблемы с легкими, следует как можно скорее поговорить с врачом о характере и частоте симптомов. Недавние успехи в диагностике и лечении улучшили как лечение симптомов, так и качество жизни в долгосрочной перспективе.
Источник
Ревматоидный артрит – опасная патология с хроническим течением, которая не подлежит полному излечению. Осложнения ревматоидного артрита очень опасны. Кроме того, что артрит приводит к инвалидности, его последствия губительны для внутренних органов и могут сократить длительность жизни пациента в среднем на 7-10 лет.
О заболевании
Природа ревматоидного артрита все ще до конца не изучена
Ревматоидный артрит – это аутоиммунная патология, причины развития которой до сих пор точно не выявлены. Болезнь поражает суставы и ткани вокруг них. Артрит вызывает воспаление, которое развивается из-за атаки собственного иммунитета человека на сочленения скелета.
Симптомы артрита:
- поражение нескольких суставов;
- отек и воспалительный процесс;
- боль в суставах;
- нарушение подвижности и деформация суставов.
Болезнь быстро прогрессирует, поражая все больше суставов. Особую опасность представляется системный артрит, при котором в патологический процесс вовлекаются все крупные и мелкие суставы скелета.
Патология характеризуется периодами обострения и ремиссии. Полностью вылечить болезнь на сегодняшний день не представляется возможным, терапия направлена на минимизацию негативных последствий и устранение острой симптоматики. Тем не менее, даже после курса медикаментозной терапии, остается риск обострений.
Ревматоидный артрит с системным течением быстро приводит к ухудшению подвижности суставов. Со временем это становится причиной потери трудоспособности и приводит к инвалидности.
Влияние артрита на опорно-двигательный аппарат
При артрите лучше избегать нагрузок на позвоночник
Первые осложнения болезни распространяются на опорно-двигательный аппарат. Нарушение работы одного сустава из-за воспалительного процесса приводит к развитию осложнений ревматоидного артрита на другие суставы. Особенно ярко это проявляется при поражении нижних конечностей.
Воспаление коленного или голеностопного сустава значительно ограничивает подвижности в этом сочленении. При артрите необходимо иммобилизовать пораженный сустав, чтобы остановить патологический процесс. В результате пациент должен передвигаться с тростью или костылем. Это влечет за собой перераспределения нагрузки тела на здоровую ногу. Так как в организме происходит иммунопатологический процесс, повышенная нагрузка на здоровый сустав заставляет клетки иммунитета атаковать его, в результате воспаление поражает суставы симметрично.
Передвижение с тростью или костылем приводит к увеличению нагрузки на локтевые суставы и кисти рук. Это влечет за собой повышение давления на эти сочленения и также может стать причиной развития воспаления в нагруженной области.
Таким образом, ревматоидный артрит, поразивший один крупный сустав, со временем распространяется, поражая все новые сочленения. Так болезнь может поражать все мелкие и крупные суставы, включая кисти, стопы и позвоночник.
Внесуставные осложнения болезни
Ревматоидный артрит негативно влияет на весь организм в целом
К внесуставным осложнениям после артрита относят поражения внутренних органов и эпидермиса. В первую очередь страдает общее самочувствие пациента из-за постоянной интоксикации организма вследствие обширного воспалительного процесса.
К общим осложнениям относят:
- головную боль;
- тошноту;
- потерю аппетита;
- стремительное снижение веса;
- постоянную усталость;
- потерю трудоспособности;
- ухудшение сна.
Все это в значительной мере ухудшает качество жизни пациента, негативно сказывается на работе иммунной системы и приводит к еще большему ухудшению суставных проявлений заболевания.
Поражение эпидермиса и мышц при артрите
Последствия и осложнения ревматоидного артрита проявляются в работе всего организма. Со стороны эпидермиса наблюдается:
- гиперкератоз;
- эритема;
- покраснение кожи вокруг воспаленных суставов;
- образование узлов и уплотнений под кожей;
- микроинфаркты ногтей.
В тяжелых случаях возможно развитие гангрены пальцев из-за нарушения трофики эпидермиса в этих зонах. Такое осложнение характерно для артрита мелких суставов пальцев рук и ног. Мышечная ткань также страдает при артрите. Это проявляется снижением или повышением тонуса мышц, уменьшением объема мышечной массы. Такие осложнения связаны, в первую очередь, с нарушением трофики тканей вокруг суставов. Ревматоидный артрит может сопровождаться как мышечной ригидностью, так и частыми судорогами.
Поражение органов зрения
Чаще всего при ревматоидном артрите наблюдается конъюнктивит. Такое осложнение входит в триаду симптомов синдрома Рейтера, характерную для артритов. При ревматоидном артрите наблюдается покраснение и воспаление конъюнктивы, слезоточивость глаз, фоточувствительность.
В тяжелых случаях развивается синдром Шегрена. Это опасное осложнение, при котором нарушается работа слезных желез. Если подобные осложнения вызвал ревматоидный артрит, исход часто неблагоприятный – это полная утрата зрения.
Поражение почек
Осложнения на почки развиваются не из-за воспаления в суставах, а из-за действия медикаментов, применяемых в терапии ревматоидного артрита. Иммуносупрессоры, кортикостероиды и нестероидные противовоспалительные средства в больших количествах являются серьезным испытанием для почек, и могут стать причиной развития амилоидоза или васкулита.
Мочевыделительная система также подвергается сильным нагрузкам из-за отеков при артрите. При инфекционных артритах существует риск развития нефропатии и пиелонефрита. Несмотря на высокие риски, нарушения со стороны почек наблюдаются достаточно редко. Риск такого осложнения увеличивается, если присутствуют другие хронические заболевания, например, подагра или псориаз.
Осложнения на сердечно-сосудистую систему
Осложнения ревматоидного артрита на сердце чрезвычайно опасны и могут привести к необратимым последствиям. К вероятным осложнениям относят:
- миокардит;
- перикардит;
- атеросклероз;
- гипертоническую болезнь.
Миокардит и перикардит – это воспалительные поражения миокарда, которые требуют своевременного выявления и лечения. Такие осложнения встречаются редко, но очень опасны. На фоне артрита многократно увеличивается риск развития атеросклероза и гипертонии. В первую очередь, это связано с другими осложнениями артрита, которые в совокупности негативно влияют на работу сердечно-сосудистой системы. Например, если болезнь дает осложнения на почки, увеличиваются отеки, что негативно влияет на работу сердца.
Артрит и нервная система
Чаще всего ревматоидный артрит дает осложнения на нервную систему. Это обусловлено:
- компрессией нервов;
- нарушением сна;
- поражением позвоночного столба.
Компрессия нервов воспаленным суставом и отекшими околосуставными тканями приводит к усилению болевого синдрома. Тяжелая длительная компрессия становится причиной локального онемения кожи и парестезий.
Деятельность нервной системы ухудшается из-за нарушений сна на фоне артрита. Пациенты часто сталкиваются с бессонницей из-за усиления болевого синдрома в ночное время. Это влечет за собой стрессы, апатию, постоянную усталость, что может со временем перерасти в астенический синдром.
Если воспаление при ревматоидном артрите переходит на позвоночный столб, существует риск развития ряда цереброваскулярных нарушений, связанных с компрессией нервных корешков позвоночного столба и спинномозговой артерии (при воспалении в шейном отделе).
Артрит и легкие
Осложнения ревматоидного артрита на легкие связаны с нарушением трофики органа или возникновением ревматоидных узелков в органах дыхательной системы. Это приводит к развитию плеврита и бронхиолита.
Ревматоидные узелки могут выступать причиной сильного кашля, сопровождающегося выделением крови. Опасным осложнением заболевания также является легочная гипертензия, развивающаяся как осложнение медикаментозной терапии.
От чего зависят осложнения?
Лечение болезни на ранней стадии может предотвратить осложнения
Риск осложнений ревматоидного артрита зависит от медикаментозной терапии. Лечение патологии суставов на ранней стадии развития проходит с минимальными рисками для здоровья. Чем раньше выявлен артрит, тем благоприятнее прогноз. С этой целью назначают анализ АЦЦП, который помогает выявить патологию еще до появления первых симптомов.
Современные методы диагностики помогают не только выявить начало патологического процесса до появления болей в суставах, но и спрогнозировать вектор развития ревматоидного артрита с возможными осложнениями. Все это позволяет составить оптимальную схему терапии, которая поможет быстро добиться устойчивой ремиссии.
Прогноз
Ревматоидный артрит не лечится, но правильно подобранная схема терапии позволяет остановить прогрессирование заболевания. Достижение длительной ремиссии – это залог отсутствия осложнений. Чтобы этого добиться, необходимо своевременно выявить болезнь и пройти комплексное лечение. Пациент должен в точности выполнять рекомендации врача.
После купирования обострения рекомендуется минимум дважды в год сдавать анализ АЦЦП. Это позволит вовремя обнаружить начало обострения и прогрессирования артрита.
Источник
Не все пациенты знают, что ревматоидный артрит влияет на организм в целом, а не только на суставы. Воспалительный процесс и побочные эффекты препаратов могут повредить легкие, кости, почки, сердце, глаза, нервные окончания.
По определению, ревматоидный артрит – заболевание системное, то есть не ограниченное определенным органом. Добавьте побочные эффекты кортикостероидов, метотрексата и других классических препаратов для терапии РА, и вы получите впечатляющий букет симптомов, которые можно ждать отовсюду.
Сегодня мы расскажем, как ревматоидный артрит влияет на организм, и что можно предпринять для сохранения здоровья и высокого качества жизни.
Репродуктивная система
Снижение фертильности. Хотя дебаты о влиянии РА на фертильность продолжаются, врачи признают: женщинам с этим диагнозом тяжелее забеременеть. Сюда добавляются проблемы с либидо, эректильной функцией и качеством спермы у мужчин, а также потенциальные тератогенные эффекты некоторых лекарств.
Планирование беременности при РА требует врачебной консультации!
Желудок и кишечник
Диспепсия. По данным американских врачей, до 30% больных РА страдают синдромом фибромиалгии. Среди таких пациентов жалобы на вздутие живота, спазмы и чередование запора с диареей – обычное дело. Лечение симптоматическое.
Язвы и кровотечения. Прием нестероидных противовоспалительных средств оборачивается серьезными проблемами со стороны ЖКТ. Ульцерогенные свойства диклофенака, индометацина и других НПВС хорошо известны.
Кожа
Ревматоидные узелки. Примерно у половины больных РА возникают так называемые ревматоидные узелки – бугорки под кожей. Узелки тяготеют к нагруженным участкам, которые постоянно испытывают давление (пальцы рук и ног). Если он не мешает повседневным делам (например, брать ложку), лечение не требуется.
Американские ревматологи установили, что у многих пациентов узелки исчезают при лечении болезнь-модифицирующими противоревматическими препаратами (БМАРП).
Кожная сыпь. В результате РА-опосредованного воспаления кровеносных артерий (васкулита) на коже могут образоваться сыпь в виде красных пятнышек. В некоторых случаях васкулит вызывает плохо заживающие язвы на ногах и под ногтями.
Чтобы эффективно контролировать васкулит, нужно подобрать адекватную противовоспалительную терапию.
Побочные эффекты лекарств. Кортикостероиды, назначаемые для подавления аутоиммунного воспаления, со временем могут вызвать истончение кожи и повышенную склонность к образованию гематом. Нестероидные противовоспалительные средства (НПВС) и метотрексат, широко используемый БМАРП, повышают чувствительность кожных покровов к солнцу. Биологические препараты вызывают сыпь.
Решение в каждом случае индивидуальное – нужно корректировать назначения.
Кости
Ослабление костей. Хронический воспалительный процесс и побочные эффекты кортикостероидов ведут к вымыванию из костной ткани минералов, повышают риск переломов. Вот почему все больные РА должны активно заниматься лечебной физкультурой и принимать дополнительные дозы кальция с витамином D3.
Сердце и сосуды
Инсульты и инфаркты. Воспалительный процесс повреждает внутреннюю стенку артерий, создавая условия для образования холестериновых бляшек и сужения просвета. Поэтому больные РА чаще страдают инсультами и инфарктами. По некоторым данным, заболеваемость инфарктом в первый год после диагноза в 1,6 раза выше.
Перикардит. Состоящий из соединительной ткани перикард становится мишенью иммунной системы, что проявляется болями в грудной клетке. Противовоспалительная терапия должна решить эту проблему и предотвратить осложнения.
Побочные эффекты лекарств. Одни противовоспалительные препараты снижают вероятность инфаркта и инсульта (метотрексат). Другие же – такие как ЦОГ2 селективные НПВС – могут привести к сердечно-сосудистым событиям. Выбор за вашим ревматологом!
Глаза
Рубцовые изменения. Ревматический склерит (воспаление склеры) при РА может вести к рубцовым изменениям, который при отсутствии адекватной терапии становится причиной необратимого снижения зрения. Болезнь проявляется чувствительностью к свету, нечетностью зрения, болью и покраснением.
Другие потенциально опасные воспалительные изменения при РА – увеит и ретинит.
Сухость глаза. Аутоиммунный процесс при ревматоидном артрите иногда распространяется на железы, продуцирующие слезную жидкость – синдром Шегрена. Искусственные слезы и специальные препараты могут избавить больных от малоприятного ощущения сухости и песка в глазах.
Побочные эффекты лекарств. Особой осторожности требует длительное лечение кортикостероидами – они способны вызвать катаракту и даже глаукому. В некоторых случаях старые иммуносупрессоры (производные 4-гидроксихлорохина) вызывают изменения в сетчатке глаза и необратимо повреждают зрение.
Ежегодные визиты к офтальмологу – обязанность каждого больного РА.
Нервная система
Компрессия нервов. Ревматоидный артрит сильно деформирует суставы, между которыми оказываются зажатыми чувствительные нервные структуры. Компрессия нервов может проявляться покалыванием, онемением и ослаблением хвата.
Синдром запястного канала – обычное осложнение, возникающее в результате компрессии срединного нерва воспаленными тканями.
Ротовая полость
Сухость во рту. Поражение слюнных желез при ревматоидном артрите приводит к ощущению сухости и способствует развитию инфекций (например, кандидоза).
Пациентам могут помочь увлажняющие гели заменители слюны и рецептурные препараты, увеличивающие секрецию слюнных желез. Очень важно соблюдать гигиену ротовой полости и пользоваться антибактериальными средствами (ополаскивателями).
Побочные эффекты лекарств. Иммуносупрессор метотрексат в некоторых случаях способствует образованию во рту язвочек, требующих врачебной помощи.
Легкие
Легочный фиброз. По статистике, у 70-80% больных ревматоидным артритом в определенной степени затронуты легкие. Обычно это никак не проявляется, но тяжелый воспалительный процесс может привести к рубцеванию ткани и развитию легочного фиброза. Это заболевание очень плохо поддается лечению.
Также в легких могут формироваться ревматические узелки, которые обычно не представляют угрозы здоровью. Проблема в том, под «безобидные» узелки маскируются такие заболевания, как эпидермоидный рак легких – их легко перепутать на снимках.
Побочные эффекты лекарств. Известное осложнение терапии – метотрексатная пневмония, которая иногда развивается при лечении этим препаратом и проходит после его отмены. Аналогичные осложнения развиваются при лечении препаратами золота и пеницилламином, поэтому терапия требует тщательного наблюдения.
Многие препараты из группы БМАРП целенаправленно ослабляют иммунный ответ, подвергая пациента повышенному риску легочных инфекций – от неспецифической пневмонии до туберкулеза.
Почки
Лекарства, которые защищают ваши суставы и легкие от разбушевавшейся иммунной системы, могут медленно убивать почки. В основном это касается таких препаратов, как метотрексат, циклоспорин и нестероидные противовоспалительные средства.
Не превышайте рекомендуемые дозы лекарств и регулярно проверяйте функции почек.
Печень
Хотя сам по себе ревматоидный артрит не повреждает печень, медикаментозная нагрузка делает свое дело. Длительный прием парацетамола, особенно в высоких дозах, считается одной из основных причин отказа печени у больных РА. Гепатотоксичность также характерна для многих представителей НПВС и метотрексата.
Кровь
Тромбоз. Неконтролируемый ревматоидный артрит может увеличивать свертываемость крови и привести к тромбозам. По данным европейских ученых, ревматические заболевания увеличивают риск образования тромбов в среднем в 3 раза.
Анемия. Еще одним неожиданным осложнением РА является нарушение кроветворной функции. Снижение продукции красных кровяных телец проявляется слабостью, утомляемостью, бледностью кожи и слизистых, головными болями.
Лечение анемии при РА требует той же адекватной противовоспалительной терапии наряду с противоанемическими препаратами (железо, витамины).
Синдром Фелти. Сочетание лейкопении и спленомегалии (увеличения селезенки) у пациентов с ревматоидным артритом известно как синдром Фелти. Опасность этого состояния в том, что низкий уровень лейкоцитов делает организм фактически беззащитным перед инфекционными агентами и опухолями.
Побочные эффекты лекарств. Многие медикаменты подавляют нормальные кроветворные процессы. Прием кортикостероидов вызывает тромбоцитопению: пониженную активность тромбоцитов и склонность к кровотечениям.
Многие из вышеперечисленных проблем, такие как ослабление костной ткани и снижение функций почек, протекают бессимптомно или проявляются не сразу, поэтому больной РА должен регулярно проверяться у ревматолога и сдавать лабораторные анализы.
Источник