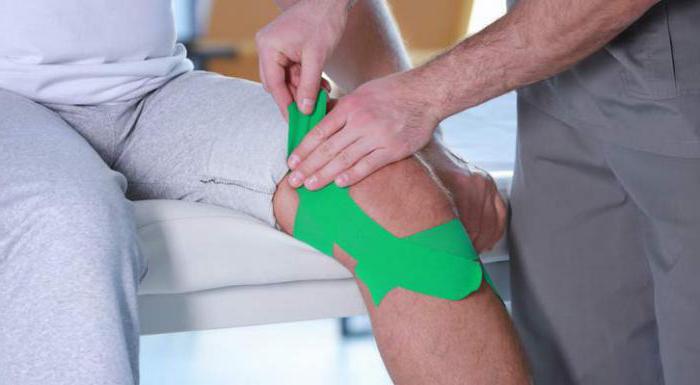
Жалобы при реактивном артрит
Реактивный артрит – ревматологическое заболевание, для которого характерна четкая связь между воспалением суставов и мочеполовой или кишечной инфекцией. Главная особенность данной патологии – отсутствие микробов в синовиальной жидкости, то есть воспаление носит асептический характер. Первые симптомы в большинстве случаев возникают через 2-3 недели после поражения кишечника или мочеполовой системы. Заболевание чаще встречается у молодых людей, что связано с активной половой жизнью, высоким риском заражения венерическими заболеваниями.
Причины заболевания
Воспаление развивается на фоне перенесенной бактериальной или вирусной инфекции, при этом возбудители в полости сустава отсутствуют. Как такое возможно? В ходе исследований ученые обнаружили, что микроорганизмы, которые поражают мочеполовую систему и кишечный тракт, чрезмерно активируют ответ иммунной системы. Как результат, образуется большое количество иммунных комплексов. Затем происходит «перекрестное» реагирование, то есть организм начинает уничтожать собственные клетки, принимая их за чужеродные. Такая мутация связана с антигеном HLA-B27. Риск развития реактивного артрита намного выше у носителей данного гена. Наиболее часто поражается синовиальная оболочка суставов, слизистые глаз, ротовой полости, легкие, почки.
Поскольку пусковым механизмом воспаления является мочеполовая или кишечная инфекция, важную роль играет определение возбудителя заболевания. Основные причины реактивного артрита представлены ниже:
- хламидии;
- шигеллы;
- сальмонеллы;
- иерсинии;
- кампилобактер.
Согласно статистике, у мужчин реактивный артрит в большинстве случаев связан с хламидийной инфекцией, у женщин – с заболеваниями кишечника.
Отличительные черты реактивного артрита
Симптомы большинства видов артритов похожи: боль, отек, покраснение сустава, ограничение подвижности. Чтобы определить нозологическую форму заболевания, следует учитывать многие детали.
 Главные особенности реактивного артрита:
Главные особенности реактивного артрита:
- Поражение суставов развивается у людей молодого возраста (25-40 лет).
- Существует связь с мочеполовой или кишечной инфекцией. Артрит может возникать как непосредственно во время основного заболевания, так и через несколько недель после выздоровления.
- В большинстве случаев воспаление развивается остро, с ярко выраженными местными и общими проявлениями.
- Отличительная черта реактивного артрита – одностороннее поражение суставов. В процесс вовлекаются связки, мышцы, синовиальная оболочка.
- Воспаление носит системный характер, то есть поражаются не только суставы, но и глаза, кожа, слизистые оболочки, внутренние органы.
- В крови отсутствует ревматоидный фактор.
- У большинства пациентов определяется антиген HLA-B
- Артрит имеет доброкачественное течение, при своевременном лечении функции в суставе восстанавливаются почти в 75% случаев. Хронизация процесса наблюдается редко.
Формы реактивного артрита
Для выбора тактики лечения пациентов с воспалением суставов важно определить вид возбудителя, его устойчивость к антибиотикам.
В зависимости от причины заболевания различают следующие формы реактивного артрита:
- постэнтероколитическая (вызвана шигеллами, сальмонеллами, иерсиниями, кампилобактером);
- урогенитальная (ассоциируется с хламидиями);
- болезнь Рейтера (сочетание артрита, уретрита и конъюнктивита).
Симптомы
 Для реактивного артрита характерна системность поражений. В воспалительный процесс вовлекаются многие органы и системы. Начало заболевания, как правило, связано с развитием мочеполовой или кишечной инфекции. Пациент может жаловаться на повышение температуры тела, слабость, отсутствие аппетита, жидкий стул, вздутие живота, тошноту, рвоту. При поражении урогенитального тракта возникает боль при мочеиспускании, появляются выделения из половых органов с неприятным запахом, во время половой близости могут появляться дискомфорт, болезненные ощущения. Через 2-3 недели после вышеупомянутых признаков воспаление распространяется на суставы, слизистые оболочки, глаза.
Для реактивного артрита характерна системность поражений. В воспалительный процесс вовлекаются многие органы и системы. Начало заболевания, как правило, связано с развитием мочеполовой или кишечной инфекции. Пациент может жаловаться на повышение температуры тела, слабость, отсутствие аппетита, жидкий стул, вздутие живота, тошноту, рвоту. При поражении урогенитального тракта возникает боль при мочеиспускании, появляются выделения из половых органов с неприятным запахом, во время половой близости могут появляться дискомфорт, болезненные ощущения. Через 2-3 недели после вышеупомянутых признаков воспаление распространяется на суставы, слизистые оболочки, глаза.
В клинической картине реактивного артрита выделяют следующие синдромы:
- суставный синдром;
- поражение кожи, слизистых оболочек;
- урогенитальные проявления;
- висцеральные поражения;
- общеинтоксикационный синдром.
Суставный синдром
При реактивном артрите повреждаются крупные суставы нижних или верхних конечностей. Процесс имеет острое начало, воспаление распространяется на связки, сухожилья, синовиальные оболочки.
 Основные проявления артрита:
Основные проявления артрита:
- Боль в суставе может быть острой или же тупой, ноющей. Если в процесс вовлекаются сухожилья и связки, неприятные ощущения локализуются в месте их прикрепления к костям. Боль усиливается во время движений, а также ночью или после дневного сна.
- Отек возникает вследствие накопления жидкости в межклеточном пространстве. Контуры сустава нарушены, он увеличен в размерах, болезненный при пальпации.
- Скованность движений максимально выражена утром, после длительного нахождения в сидячем положении. Такая особенность объясняется застоем жидкости в полости сустава в покое. Во время движений тугоподвижность уменьшается.
- Сустав горячий на ощупь, наблюдается покраснение кожи над ним.
- Движения в суставе ограничены.
Внесуставные нарушения
Наиболее часто поражаются глаза, кожа, слизистые оболочки. Сочетание артрита с воспалением глаз на фоне перенесенной урогенитальной или кишечной инфекции – основной признак реактивного артрита.
Наиболее частые внесуставные проявления артрита представлены ниже.
- Поражение глаз может быть односторонним или двухсторонним. В 30% случаев возникает конъюнктивит, намного реже – увеит, кератит. Пациентов беспокоит покраснение глаза, боль, светобоязнь, слезотечение. Конъюнктивит не является опасным для человека, чего нельзя сказать о поражении сосудистой или радужной оболочки глаз. При несвоевременном обращении к врачу может снизиться зрение, увеличивается риск развития катаракты, отслоения сетчатки.
- На слизистой ротовой полости могут обнаруживаться небольшие язвочки.
- Реактивный артрит у взрослых может сопровождаться появлением высыпаний, корочек на коже, что напоминают псориаз. Наиболее частая их локализация – подошвы.
- Также в процесс вовлекается ногтевая пластина, она становится ломкой, утолщенной, с признаками грибкового поражения.
Урогенитальные проявления
 У представителей разных полов симптомы могут немного отличаться. Для женщин характерно частое болезненное мочеиспускание, выделения из влагалища гнойного или кровянистого характера, боль внизу живота, дискомфорт при половом акте, нарушение менструального цикла. Проявления могут проявляться в любой комбинации.
У представителей разных полов симптомы могут немного отличаться. Для женщин характерно частое болезненное мочеиспускание, выделения из влагалища гнойного или кровянистого характера, боль внизу живота, дискомфорт при половом акте, нарушение менструального цикла. Проявления могут проявляться в любой комбинации.
Основные жалобы мужчин представлены ниже:
- выделения из полового органа с неприятным запахом;
- дизурические проявления (боль, частые позывы к мочеиспусканию, ощущение неполного опорожнения);
- дискомфорт внизу живота, что усиливается после полового акта;
- нарушение эректильной функции.
Висцеральные поражения
Поскольку в основе реактивного артрита лежит аутоиммунный механизм, в процесс вовлекаются многие внутренние органы. Почки реагируют на воспаление одними из первых, в моче увеличивается количество белка, лейкоцитов, эритроцитов. Согласно исследованиям, на втором месте по частоте поражений находится сердце. Клинически симптомы могут отсутствовать, изменения выявляются лишь на ЭКГ (нарушение ритма и проводимости). Иногда могут наблюдаться учащенное сердцебиение, перебои в работе сердца.
Общеинтоксикационный синдром
Кроме локальных симптомов, существует системная реакция организма на воспаление. Состояние пациента зависит от тяжести заболевания, поражения внутренних органов. Общие жалобы человека при артрите представлены ниже:
- повышение температуры тела;
- слабость;
- головная боль;
- отсутствие аппетита;
- сонливость;
- снижение работоспособности.
Диагностика
 Реактивный артрит – это клинический диагноз, который не имеет специфических лабораторных подтверждений. Мировым сообществом ревматологов разработаны клинические рекомендации, согласно которым диагноз может быть подтвержден при наличии следующих факторов:
Реактивный артрит – это клинический диагноз, который не имеет специфических лабораторных подтверждений. Мировым сообществом ревматологов разработаны клинические рекомендации, согласно которым диагноз может быть подтвержден при наличии следующих факторов:
- асимметричный олигоатрит с преимущественным поражением нижних конечностей;
- перенесенная урогенитальная или кишечная инфекция в прошлом (до 6 недель назад);
- наличие антигена HLA-B27;
- поражение глаз, кожи, слизистых оболочек;
- наличие в крови или урогенитальных выделениях хламидий, при энтерите – шигелл, сальмонелл, иерсиний в кале.
Анализы при реактивном артрите являются неспецифическими, они позволяют лишь оценить степень воспаления. Также некоторые лабораторные тесты проводятся с целью дифференциальной диагностики.
Дополнительные исследования при реактивном артрите:
- В общем анализе крови повышается количество лейкоцитов, СОЭ. Величина этих показателей прямо пропорциональна степени воспаления в организме.
- Анализ мочи позволяет определить состояние почек. Повышение уровня белка, эритроцитов, эпителия в моче – плохой прогностический признак, который свидетельствует о развитии нефрита.
- В биохимическом анализе крови при реактивном артрите определяются белки острой фазы, нарушается соотношение протеинов.
- Увеличение количества мочевой кислоты указывает на подагрический артрит, данный показатель определяется с целью проведения дифференциальной диагностики.
- Ревматоидный фактор, антинуклеарные антитела, как правило, отсутствуют.
- Определение в крови антител к хламидиям или ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР).
- Посев кала или выделений из мочеиспускательного канала для выявления бактерий.
- Рентгенологическое исследование является малоинформативным. В запущенных случаях на снимке определяются костные разрастания, воспаление близлежащих тканей (периостит).
- Обнаружение антигена HLA-B27 свидетельствует о повышенном риске аутоиммунных заболеваний.
Диагностика реактивного артрита у мужчин может быть затруднена, это связано со скрытым течением хламидийной инфекции. У пациентов иногда не прослеживается связь между заболеванием суставов и поражением мочеиспускательного канала, что может стать причиной диагностических ошибок.
Лечение артрита
К какому врачу обратиться при возникновении первых симптомов реактивного артрита? Этот вопрос интересует многих пациентов. Все зависит от того, какие жалобы выходят на первый план. Лечением болей в суставах занимается ревматолог, если же пациента беспокоит поражение глаз, следует обратиться к офтальмологу. При выраженных проявлениях урогенитальной инфекции показана консультация гинеколога для женщин или уролога для мужчин.
Лечение реактивного артрита зависит от ведущего синдрома, степени тяжести заболевания. При наличии осложнений со стороны внутренних органов пациент должен быть госпитализирован в больницу, в остальных случаях предпочтение отдается амбулаторному лечению.
Антибиотикотерапия
 Если с помощью лабораторных тестов в организме пациента выявлен возбудитель (хламидии, шигеллы, сальмонеллы), назначается полный курс антибактериальных препаратов. Основные рекомендации по применению антибиотиков представлены ниже:
Если с помощью лабораторных тестов в организме пациента выявлен возбудитель (хламидии, шигеллы, сальмонеллы), назначается полный курс антибактериальных препаратов. Основные рекомендации по применению антибиотиков представлены ниже:
- выбор препарата зависит от индивидуальной чувствительности бактерий;
- предпочтение отдается макролидам (Азитромицин, Эритромицин, Джозамицин), тетрациклинам (Доксициклин), фторхинолонам (Левофлоксацин);
- препараты назначаются на длительный срок (2-4 недели);
- с целью профилактики расстройств желудочно-кишечного тракта показан параллельный прием пробиотиков (Линекс, Йогурт, Пробиз);
- эффективность антибиотиков оценивается на 2-3 сутки, при отсутствии результата назначается препарат из другой группы;
- если причиной заболевания являются хламидии, необходимо лечить не только пациента, но и его полового партнера;
- при наличии конъюнктивита офтальмолог может назначить антибактериальные капли (Альбуцид, Тобрекс, Левомицетиновые или Тетрациклиновые капли для глаз).
Лечение суставного синдрома
Прием антибиотиков существенно не влияет на воспалительный процесс в суставе, поскольку бактерии в синовиальной жидкости отсутствуют. Для уменьшения болевого синдрома, восстановления полного объема движений назначаются следующие группы препаратов:
- Нестероидные противовоспалительные средства эффективны при незначительно выраженном болевом синдроме. Данная группа препаратов имеет несколько форм выпуска: в виде таблеток, кремов, внутримышечных или внутривенных уколов. Наиболее эффективными являются следующие средства: Диклофенак, Мелбек, Мелоксикам, Кетанов, Ксефокам. НПВС противопоказано применять при наличии желудочного или кишечного кровотечения, язвенной болезни в прошлом, так как препараты имеют раздражающее действие на слизистую оболочку пищеварительного тракта.
- Глюкокортикостероидные препараты (Дексаметазон, Дипроспан, Метилпреднизолон, Бетаметазон) назначаются при неэффективности НПВС, выраженной воспалительной реакции (СОЭ больше 30 мм/ч). В зависимости от степени тяжести, величины поврежденного сустава препараты могут вводиться внутрисуставно, применяться в виде таблеток или мазей.
- К базисным средствам относится Метотрексат, Азатиоприн, Сульфасалазин. Данные препараты являются иммуносупрессантами, то есть они тормозят пролиферацию (развитие) клеток. При назначении базисной терапии обязательно нужно следить за показателями крови, при длительном применении возможны серьезные нарушения кроветворения.
- В период восстановления могут назначаться хондропротекторы, препараты кальция, витамины.
Реабилитация
 Лечение реактивного артрита может занимать от нескольких месяцев до полугода. После снятия острого воспалительного процесса назначаются массаж, физиотерапевтическое лечение, специальная гимнастика.
Лечение реактивного артрита может занимать от нескольких месяцев до полугода. После снятия острого воспалительного процесса назначаются массаж, физиотерапевтическое лечение, специальная гимнастика.
Чтобы ускорить темпы выздоровления, необходимо придерживаться нескольких правил.
- Следует обратить внимание на питание. В рационе должны присутствовать овощи, фрукты, молочные продукты, творог, сыр, орехи, рыба, нежирное мясо. Жареная, жирная, острая пища запрещена.
- Необходимо соблюдать питьевой режим (не менее 1,5-2 л в сутки).
- Массаж назначается в период ремиссии. Во время сеанса расслабляются мышцы, усиливается кровоток в месте воспаления, в ткани поступает больше питательных веществ, кислорода.
- Идеальный вид спорта при заболеваниях суставов – плаванье. Поскольку человек находится в воде, нагрузка на все участки тела распределяется равномерно.
- Лечебная гимнастика запрещена в период обострений. После уменьшения воспалительной реакции необходима консультация реабилитолога. Если противопоказания отсутствуют, врач подберет комплекс упражнений, покажет технику их выполнения.
- Физипроцедуры позволяют уменьшить воспаление, привести мышцы в тонус, усилить кровоток. Наиболее эффективным при реактивном артрите являются фонофорез с применением противовоспалительных, обезболивающих средств, магнитотерапия, ударно-волновая терапия, ультразвук.
Реактивный артрит у детей
В большинстве случаев поражение суставов у детей ассоциируется с хламидийной инфекцией. Существует несколько путей передачи данной бактерии:
- контактный способ (при использовании общих полотенец, одежды);
- вертикальный (от матери к ребенку по время прохождения родовых путей);
- половой путь (более актуально для подростков).
Также не исключена роль кишечной инфекции, но такие случаи встречаются намного реже.
Клинически у детей заболевание проявляется в виде болезни Рейтера (сочетание артрита, конъюнктивита и уретрита). Как правило, наблюдается асимметричное поражение крупных суставов нижних конечностей. Общее состояние ребенка ухудшается: температура может достигать 39° C, возникает сонливость, головная боль, аппетит отсутствует.
Если диагноз подтвержден, лечение начинается с назначения антибиотиков. Для детей младше 10 лет препаратами выбора являются макролиды. В старшем возрасте применяются фторхинолоны, доксициклин.
Нестероидные противовоспалительные средства назначаются с учетом возраста. Наиболее безопасными для детей являются ибупрофен и парацетамол.
Последствия
При своевременно начатом лечении реактивный артрит редко приводит к необратимым нарушениям в суставе. В большинстве случаев заболевание заканчивается выздоровлением (30%) или переходом в хроническую форму (25%). Если в патологический процесс вовлечены внутренние органы, прогноз неблагоприятный. Поражения сосудистой или радужной оболочки глаза может в дальнейшем спровоцировать развитие катаракты или отслоения сетчатки. Гломерулонефрит часто имеет злокачественное течение, плохо поддается лечению, осложняется почечной недостаточностью.
Смотрите также:
Источник
Реактивные артриты – асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Общие сведения
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии – сходства антигенов инфекционного возбудителя и суставных тканей – иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.
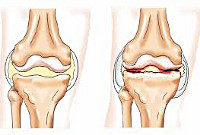
Реактивные артриты
Классификация реактивных артритов
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже — суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита — кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами – сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов — лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
Источник