Нвпс при ревматоидном артрите
 Сегодня хочу поговорить о применении нестероидных противовоспалительных препаратов (НПВП) в практике врача-ревматолога. Безусловно, именно НПВП являются одними из наиболее популярных и назначаемых препаратов, и не только ревматологами. Чтобы убедиться в этом, стоит хотя бы раз взглянуть на полку с этими препаратами в аптеке: тут уж на любой вкус и цвет, на любой кошелек… Постараюсь в общих чертах рассказать об особенностях применения этой группы препаратов в ревматологической практике (тезисно — для удобства читателей).
Сегодня хочу поговорить о применении нестероидных противовоспалительных препаратов (НПВП) в практике врача-ревматолога. Безусловно, именно НПВП являются одними из наиболее популярных и назначаемых препаратов, и не только ревматологами. Чтобы убедиться в этом, стоит хотя бы раз взглянуть на полку с этими препаратами в аптеке: тут уж на любой вкус и цвет, на любой кошелек… Постараюсь в общих чертах рассказать об особенностях применения этой группы препаратов в ревматологической практике (тезисно — для удобства читателей).
Итак, нестероидные противовоспалительные препараты (НПВП) – это разнородная по химической структуре группа лекарственных препаратов, которых объединяет общий механизм фармакологического действия — блокада фермента циклооксигеназы (ЦОГ) -2. Именно блокада циклооксигеназы ослабляет симптомы воспаления и боли. НПВП разделяются на 2 группы по селективности (выборности действия) в отношении ЦОГ-2 – неселективные и селективные. Различные НПВП не различаются по своей эффективности. Основным фактором, ограничивающим использование того или иного НПВП, являются побочные эффекты со стороны желудочно-кишечного тракта и сердечно-сосудистой системы, которые в бОльшей или меньшей степени характерны для всех (!) представителей этой группы препаратов.
Общие рекомендации при применению и назначению НПВП
(на основе рекомендаций экспертов Ассоциации ревматологов России)
- Назначение НПВП показано больным с умеренными и выраженными болями, связанными с поражением суставов, позвоночника и околосуставных мягких тканей. НПВП являются более эффективным средством для купирования боли, связанной с поражением суставов и позвоночника, чем парацетамол в дозе 3-4 гр/сутки и не уступают по эффективности трамадолу 200-400 мг/сутки. Применение НПВП позволяет добиться значимого уменьшения боли, улучшения функционального статуса и показателей качества жизни у больных ревматоидным артритом, системной красной волчанкой, анкилозирующим спондилитом.
- НПВП при всех ревматических заболеваниях следует назначать в минимально эффективных дозах, учитывая возможный риск развития побочных эффектов. Длительность использования НПВП определяется необходимостью контроля симптомов заболевания. Не следует применять НПВП без основного показания – наличия боли. Наибольшая эффективность НПВП показана при использовании этих препаратов в средних и максимальных терапевтических дозах. Прием НПВП НЕ влияет на прогрессирование ревматоидного артрита, однако позволяет лучше контролировать симптомы заболевания на фоне проводимой основной терапии. Длительный непрерывный прием НПВП позволяет замедлить прогрессирование рентгенологических изменений позвоночника при анкилозирующем спондилите. НПВП относятся к числу наиболее эффективных средств, которые используются для купирования острого подагрического артрита, при этом их назначают в максимальных (!) терапевтических дозах.
- Предпочтительным способом использования НПВП является пероральный прием (таблетки и капсулы). Применение инъекционных форм НПВП показано для кратковременного (1-2 дня) купирования острой боли или при невозможности перорального приема. Ректальные свечи с НПВП следует рекомендовать при невозможности их перорального приема. Эффективность НПВП при пероральном приеме, внутримышечном введении и использовании ректальных свечей не различается. По данным клинических исследований, использование НПВП в виде ректальных свечей НЕ снижает риск развития осложнений со стороны верхних отделов желудочно-кишечного тракта (вопреки распространенному мнению).
- Локальные формы НПВП (мази и гели) показаны при моно- и олигоартикулярном поражении, при местной патологии околосуставных мягких тканей (тендиниты, тендовагиниты, бурситы), а также как дополнение при системном использовании этих лекарств. Локальные формы НПВП могут быть использованы у пациентов с высоким риском осложнений при наличии ограничений в отношении системного применения этих лекарств. Локальные формы НПВП являются эффективным самостоятельным симптоматическим средством при остеоартрите коленных суставов и мелких суставов кистей.
- Для профилактики специфических осложнений перед назначением НПВП следует определить наличие факторов риска (см. таблицу ниже). Выбор НПВП должен базироваться на оценке безопасности применения конкретного препарата в зависимости от вероятности развития побочных эффектов у конкретного пациента. Наиболее безопасным в плане развития любой патологии желудочно-кишечного тракта является целекоксиб (Целебрекс). Эторикоксиб (Аркоксиа) при кратковременном приеме более безопасен в отношении развития патологии верхних отделов желудочно-кишечного тракта (желудок и 12-перстная кишка). Среди неселективных НПВП наименьший риск кровотечений у ацеклофенака. Наиболее безопасным НПВП в отношении риска кардиоваскулярных катастроф является напроксен. Меньший риск осложнений со стороны сердечно-сосудистой системы доказан для кетопрофена и низких доз ибупрофена.
- При наличии риска осложнений со стороны желудочно-кишечного тракта следует использовать селективные НПВП (коксибы) или неселективные НПВП в комбинации с ингибиторами протонной помпы (ИПП). При высоком и максимальном риске осложнений со стороны желудочно-кишечного тракта показано назначение селективных НПВП в комбинации с ингибиторами протонной помпы (например, омепразол). Применение ингибиторов протонной помпы снижает риск диспепсии, развития язв желудка и 12-перстной кишки, а также кровотечения.
- При умеренном сердечно-сосудистом риске следует использовать селективные НПВП (коксибы) в комбинации с низкими дозами аспирина или неселективные НПВП (напроксен, ацеклофенак, кетопрофен, ибупрофен); при высоком риске – напроксен или целекоксиб + низкие дозы аспирина. При максимальном риске осложнений со стороны сердечно-сосудистой системы применение любых НПВП противопоказано. В этой ситуации в качестве анальгетиков следует назначить парацетамол (до 3 гр/сутки), опиоиды (трамадол) и локальные формы НПВП. Препаратами выбора для антигипертензивной терапии на фоне приема НПВП считаются блокаторы Ca2+ каналов, такие как амлодипин.
- При сочетании факторов риска со стороны желудочно-кишечной и сердечно-сосудистой систем более целесообразно использовать комбинации напроксена+ингибиторы протонной помпы или целекоксиб+низкие дозы аспирина+ингибиторы протонной помпы.
- Больные, принимающие НПВП, должны быть информированы о возможных осложнениях и необходимости контроля собственного состояния. Им следует отказаться от курения, четко соблюдать предписания врача, избегать бесконтрольного увеличения дозы НПВП и их комбинированного приема. Доказано, что курение, бесконтрольный прием НПВП, а также несоблюдение всех рекомендаций врача являются важнейшими причинами развития осложнений со стороны желудочно-кишечного тракта. Как видите, многое зависит от пациента…
- На фоне длительного приема НПВП не реже, чем 1 раз в 3 месяца следует контролировать общий и биохимический анализы крови. ЭГДС и суточное мониторирование артериального давления следует провести через 1-3 месяца после начала приема НПВП всем больным, имеющим факторы риска со стороны сердечно-сосудистой системы и желудочно-кишечного тракта. В дальнейшем эти исследования следует проводить не реже, чем 1 раз в год.

Осложнения, связанные с приемом НПВП
| Риск | НПВП — гастропатия | Кардиоваскулярные осложнения |
| Умеренный | · Пожилой возраст без дополнительных факторов риска · Язвенный анамнез · Прием глюкокортикоидов · Курение и прием алкоголя · Инфицированность H.pylori | · Компенсированная лечением артериальная гипертензия и сердечная недостаточность · Наличие традиционных кардиоваскулярных факторов риска при отсутствии ишемической болезни сердца |
| Высокий | · Язвенный анамнез · Прием препаратов, влияющих на свертываемость крови (например, аспирина) | · Некомпенсированная артериальная гипетензия и сердечная недостаточность, не осложненная ишемическая болезнь сердца |
| Максимальный | · Осложненные язвы (кровотечение, перфорация) · Часто рецидивирующие язвы (особенно НПВП — индуцированные) · Комбинация 2-х и более факторов риска | · Ишемическая болезнь сердца + перенесенный инфаркт миокарда, операции на сердце (АКШ, эндоваскулярноестентирование и др.), ишемический инсульт |
Дополнительные осложнения на фоне приема НПВП:
- Поражение пищевода: гастро-эзофагеальная рефлюксная болезнь (ГЭРБ)
- Гепатопатия: наличие заболеваний печени, сопровождающихся нарушением функции; хронический алкоголизм; сопутствующий прием гепатотоксичных препаратов (например, высоких доз парацетамола)
- НПВП – нефропатия: заболевания почек, сопровождающаяся снижением клубочковой фильтрации или протеинурий, гиповолемия и существенное снижение артериального давления
- Патология тонкой и толстой кишки: хронические воспалительные заболевания кишечника; дивертикулы; клинически выраженное нарушение микробного равновесия.

Источник
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лекарственная терапия включает применение трех групп препаратов:
Нестероидные противовоспалительные препараты
Представителями нестероидных противовоспалительных препаратов являются
Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и обезболивающую активность.
Мелоксикам (мовалис) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут., а в дальнейшем переходят на 7,5 мг/сут. в качестве поддерживающей терапии.
Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (целебрекс) назначается по 100–200 мг два раза в сутки.
Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более нестероидных противовоспалительных препаратов, поскольку их эффективность остается неизменной, а риск развития побочных эффектов возрастает.
Базисные препараты
Базисные препараты рекомендуется применять сразу после установления диагноза.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются:
- метотрексат,
- сульфазалазин,
- D-пеницилламин,
- аминохинолиновые препараты,
- циклофосфан,
- азатиоприн,
- циклоспорин А (сандиммун),
- ремикейд (инфликсимаб),
- энбрел (этанерцепт),
- лефлуномид (арава) и другие.
Неэффективные на протяжении 1,5–3 месяцев базисные препараты должны быть заменены или использованы их комбинации с гормонами в малых дозах, что позволяет снизить активность ревматоидного артрита.
Шесть месяцев – критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Использование высоких доз гормонов (пульс-терапия) в комбинации с медленно действующими средствами позволяет повысить эффективность последних.
Глюкокортикостероиды (гормоны)
При высокой степени активности воспаления используют гормоны, причем в случаях системных проявлений ревматоидного артрита – в виде пульс-терапии (только гормоны или в сочетании с цитостатиком – циклофосфамидом), без системных проявлений – в виде курсового лечения.
Гормоны также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев гормоны используются в качестве местной терапии. Препаратом выбора является дипроспан, оказывающий продленное действие.
Мази, кремы, гели на основе нестероидных противовоспалительных препаратов (ибупрофен, пироксикам, кетопрофен, диклофенак) используют в виде аппликаций на воспаленные суставы.
Для усиления противовоспалительного эффекта аппликации вышеназванных мазевых форм препаратов сочетают с аппликациями раствора диметилсульфоксида в разведении 1:2–1:4.
Дополнительная терапия
При отсутствии ответа на стандартное лекарственное лечение у больных с высокой активностью ревматоидного артрита применяют плазмаферез, лимфоцитаферез.
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза – восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма.
Для этого применяется диета с повышенным содержанием кальция.
Источниками кальция являются молочные продукты (особенно твердые сорта сыра, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и пр., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Препаратом, который можно отнести к базисным антиостеопоретическим средствам, является миакальцик. Он выпускается для внутримышечного введения по 100 ME и в виде назального спрея; назначается по схеме совместно с препаратами кальция (кальцитонин) и производными витамина D.
При лечении ревматоидного артрита используется также лазерная терапия. Особенно при тяжелых обострениях ревматоидного артрита в последние годы широко используются внекорпоральные методы лечения (в первую очередь гемосорбция и плазмаферез).
Лазеротерапия особенно показана на ранней стадии процесса. Курс не более 15 процедур.
С целью уменьшения боли и устранения спазма околосуставных тканей применяется криотерапия (лечение холодом), на курс 10–20 процедур.
С целью воздействия на аллергические процессы, улучшения питания тканей и устранения воспаления применяют и другие физические методы лечения.
В ранней стадии ревматоидного артрита рекомендуется ультрафиолетовое облучение пораженных суставов, электрофорез диметилсульфоксида, кальция, салицилатов.
При появлении более стойких изменений в суставах и при отсутствии признаков высокой активности назначают фонофорез гидрокортизона, магнитотерапию, импульсные токи.
Лечебная физкультура и массаж назначаются всем больным с целью снятия мышечного спазма, быстрейшего восстановления функции суставов.
Все больные ревматоидным артритом должны систематически наблюдаться и обследоваться ревматологом.
Больные с медленно прогрессирующим течением без поражения внутренних органов должны появляться у ревматолога 1 раз в 3 месяца. При наличии поражения внутренних органов больные осматриваются ревматологом 1 раз в 2–4 недели.
Курортное лечение больных ревматоидным артритом рекомендуется осуществлять ежегодно вне фазы обострения.
При доброкачественном течении процесса без выраженных изменений суставов показано применение радиоактивных ванн в Цхалтубо и Белокурихе; при типичном прогрессирующем процессе – лечение сероводородными ваннами в Сочи, Серноводске, Пятигорске, Кемери; при выраженных деформациях и контрактурах – лечение грязевыми аппликациями в Евпатории, Саках, Пятигорске, Одессе.
Источник
Препараты от ревматоидного артрита — это средства, используемые для устранения симптомов тяжелой аутоиммунной патологии. В терапии применяются и медикаменты, подавляющие агрессию иммунной системы против собственных клеток организма. Лечение заболевания проводится как с помощью системных, так и местных средств, — драже, таблеток, мазей, растворов для парентерального введения.
Фото с сайта pixabay.com
У всех лекарств от ревматоидного артрита достаточно широкие перечни противопоказаний. Применять их необходимо только по назначению врача в определенных им разовых и суточных дозировках.
НПВС
Эти лекарства при ревматоидном артрите часто становятся препаратами первого выбора из-за комплексного воздействия на пораженные патологией суставы. Нестероидные противовоспалительные средства блокируют циклооксигеназу — фермент, стимулирующий выработку простагландинов, брадикининов, лейкотриенов из арахидоновых кислот. Снижение продукции этих медиаторов приводит к купированию воспаления, ослаблению болезненных ощущений, уменьшению местной температуры тела. Препараты при ревматоидном артрите могут назначаться пациентам в различных лекарственных формах:
- таблетки — Целекоксиб, Индометацин, Ибупрофен;
- мази, гели — Вольтарен, Фастум, Феброфид;
- растворы для парентерального введения — Диклофенак, Лорноксикам, Кеторолак.
У всех НПВС есть выраженное побочное действие — способность даже при однократном использовании повышать выработку желудочного сока. Чтобы избежать изъязвления слизистых, НПВС всегда комбинируют с ингибиторами протонного насоса, преимущественно Пантопразолом.
Цитостатики
Так называются препараты для лечения ревматоидного артрита, активные ингредиенты которых замедляют деление клеток. Они были синтезированы для терапии злокачественных новообразований. Но вскоре обнаружилась их способность предупреждать разрушение суставных структур, особенно хрящевой прокладки. Лечение аутоиммунной патологии проводится следующими средствами:
- Эндоксаном.
- Имураном.
- Сандимуном.
Цитостатики препятствуют вовлечению в воспалительный процесс здоровых суставов. Их курсовое применение позволяет достичь стадии устойчивой ремиссии, существенно сократить количество рецидивов. Средства довольно токсичны, но при соблюдении режима дозирования побочные реакции отмечаются крайне редко.
В последнее время особенно востребован Метотрексат. Причем его механизм действия при аутоиммунной патологии до конца не изучен. Ученые предполагают, что препарат от ревматоидного артрита обладает выраженными иммуносупрессивными свойствами, подавляет агрессию иммунной системы, снижает выработку ею антител. После использования Метотрексата значительно ослабевают все основные признаки воспаления — боль, припухлость, скованность.
Антималярийные препараты
Инъекционные растворы и таблетки от ревматоидного артрита с противомалярийной активностью применяются для коррекции иммунного ответа. Ингредиенты препаратов обладают свойствами умеренных иммуносупрессоров, подавляют биосинтез ревматоидного фактора. Они также накапливается в лейкоцитах, стабилизируют мембраны лизосом. Доказана их способность подавлять активность коллагеназы и протеаз, разрушающих хрящи. Особенно востребованы такие препараты от ревматоидного артрита:
- Плаквенил.
- Делагил.
Лекарственные средства обладают накопительным действием, то есть терапевтический эффект проявляется только через несколько месяцев регулярного приема.
Сульфаниламиды
В медикаментозном лечении ревматоидного артрита нередко используются сульфаниламиды. Их основные компоненты оказывают избирательное действие. Эти химические соединения обладают мощной противовоспалительной, противомикробной и бактериостатической активностью. В терапии аутоиммунного заболевания хорошо зарекомендовали себя средства с сульфасалазином:
- Сульфасализин.
- Салазопирин.
В лечении ревматоидного артрита противомикробный эффект вторичен. Важны противовоспалительные свойства препаратов, хорошая переносимость, редкие побочные проявления.
Пеницилламины
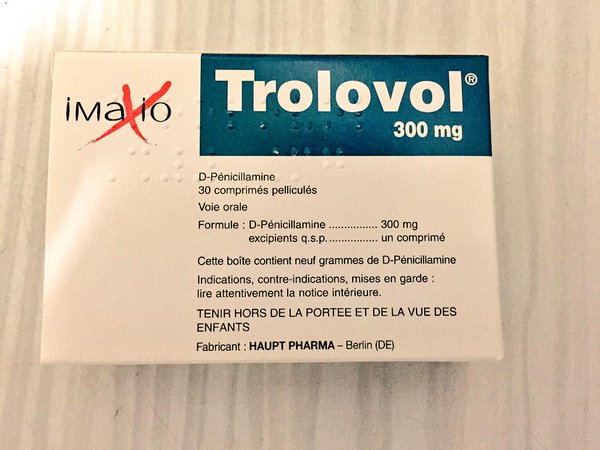
Фото с сайта pharmadoor.com.br
Эти таблетки при ревматоидном артрите применяются для снижения агрессии иммунной системы к клеткам синовиальной оболочки, суставной сумки, гиалиновых и волокнистых хрящей. Пеницилламины угнетают Т-лимфоциты, тормозят хемотаксис нейтрофилов и выделение ферментов из лизосом. Препараты усиливают активность макрофагов, подавляют биосинтез коллагена. В терапии ревматоидного артрита особенно востребована способность пеницилламинов снижать уровень патологических макроглобулинов, в том числе ревматоидного фактора.
Лекарственные средства от ревматоидного артрита (Троловол, Дистамин, Д-Пеницилламин) эффективны, но весьма токсичны. Поэтому их включают в терапевтические схемы, если применение более безопасных средств не дало результата.
Биологические лекарства
При неэффективности нестероидных препаратов и глюкокортикостероидов пациентам рекомендованы биологические лекарства при ревматоидном артрите суставов. Их курсовой прием позволяет ингибировать особые белки, принимающих участие в развитие острого или хронического воспалительного процесса под влиянием иммунной системы. Сразу после выставления диагноза проводится терапия следующими средствами:
- Галофугиноном.
- Этанерцептом.
- Хумирой.
- Актемрой.
- Ритуксимабом.
- Оренцией.
Такие препараты редко провоцируют развитие побочных реакций, не нарушают работы внутренних органов. Единственным их недостатком становится очень высокая стоимость (от 10000 и выше). Такая цена обусловлена использованием новейших технологий и субстанций высокой степени очистки при их производстве.
Препараты нового поколения
Последнее поколение препаратов против тяжелой аутоиммунной патологии — это средства, способные избирательно подавлять активность биологически активных веществ, вызывающих воспаление. После их использования ингибируются интерлейкины, фактор некроза опухоли. Лечение ревматоидного артрита с помощью препаратов нового поколения весьма эффективно. Это подтверждено результатами не только фармакологических, но и клинических исследований. В ревматологии практикуется использование таких средств:
- Инфликсимаба.
- Этанерцепта.
- Адалимумаба.
Еще одно достоинство этих препаратов от ревматоидного артрита — практически полное отсутствие побочных реакций, в том числе местных. Но широко они не распространены из-за стоимости, превышающей 40000 рублей.
Гормональные препараты
Во время рецидивов лучшими лекарствами от ревматоидного артрита считаются глюкокортикостероиды. При обострениях возникают настолько сильные боли, что устранить их не удается даже парентеральным введением НПВС. В таких случаях в терапевтические схемы включаются синтетические аналоги гормонов, вырабатываемых корой надпочечников:
- Дипроспан.
- Метилпреднизолон.
- Триамцинолон.
- Дексаметазон.
- Кеналог.
Применяются они в виде уколов от ревматоидного артрита. Инъекции обычно выполняются внутримышечно, непосредственно в полость суставов или расположенные рядом периартикулярные ткани. Глюкокортикостероиды устраняют боли и купируют воспаление на несколько дней, а иногда и недель, особенно при их сочетании с анестетиками Лидокаином или Новокаином.
Существенный недостаток гормональных препаратов при ревматоидном артрите — многочисленные побочные проявления. Они токсичны, способны повреждать ткани печени, почек, желудочно-кишечного тракта. При аутоиммунных патологиях особенно опасно разрушение глюкокортикостероидами костных суставных структур.
Ненаркотические обезболивающие
В роли обезболивающих таблеток при ревматоидном артрите обычно выступают нестероидные средства. Но спектр их применения ограничен из-за повреждающего воздействия на органы пищеварительной системы. Поэтому врачи при слабых и умеренных болях включают в терапевтические схемы анальгетики без наркотических компонентов:
- Парацетамол, в том числе в виде ректальных суппозиториев, сиропов.
- Анальгин.
- Ацетилсалициловую кислоту, преимущественно для приготовления шипучего напитка.
Пациентам могут быть назначены и спазмолитики, например, Спазмалгон, Триган, Максиган. Эти препараты в виде уколов и таблеток при ревматоидном артрите используются не при обострениях, а на этапе ремиссии для устранения слабых, ноющих, тянущих болезненных ощущениях. Возникают они при переохлаждении, резкой смены погоды, физических нагрузок.
Препараты золота
В современной ревматологии такие средства используются достаточно редко. Их назначают пациентам при наличии противопоказаний к приему более эффективных цитостатиков. В терапии аутоиммунного заболевания хорошо зарекомендовали себя Ауранофин и Ауротиомалат. Активные ингредиенты средств препятствуют проникновению в воспалительные очаги макрофагов и лейкоцитов, замедляют деление клеток. Предназначены препараты с золотом от ревматоидного артрита для длительного курсового применения в течения нескольких месяцев или лет.
В лечении ревматоидного полиартрита применяются препараты, которые снижают выраженность симптомов и предупреждают их появление. Патология пока не поддается окончательному излечению, в том числе и из-за отсутствия данных о причинах ее развития. Но грамотно составленная терапевтическая схема позволит достичь устойчивой ремиссии.
Автор: Людмила Шевелева, провизор,
специально для Ortopediya.pro
Полезное видео про Метотрексат для лечения ревматоидного артрита
Список источников:
- Ревматоидный артрит: лечение до достижения цели // МС. 2013. №12.
- Олюнин Ю.А. Ревматоидный артрит. Основной симптом и симптоматическая терапия // Современная ревматология. 2014.
- Ж. А. Шыныкулова Ревматоидный артрит // Вестник КазНМУ. 2013.
Источник


