Общий осмотр больного с артритом
План обследования при ревматоидном артрите

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.

Воспаление тазобедренного сустава
Распространенность коксита среди населения достигает 1%. Известны следующие формы данной патологии:
- ревматоидный;
- реактивный;
- псориатический;
- посттравматический;
- инфекционный.
Основные этиологические факторы
Причины развития коксита острого и хронического разнообразны. Наибольшую роль играют следующие факторы:

 Предрасполагающими факторами являются:
Предрасполагающими факторами являются:
У маленьких детей коксит часто развивается на фоне дисплазии. Это врожденная патология.
Клинические признаки коксита

- хромота;
- атрофия мышц;
- боль;
- уменьшение объема движений;
- припухлость.
Если лечение не проводится, то дистрофические изменения в тканях сустава становятся причиной деструкции. Развивается артроз.
Течение ревматоидного коксита

- потливость;
- боль в мышцах;
- похудание;
- беспричинное повышение температуры;
- слабость.

План обследования пациентов
Чтобы выявить у человека транзиторный коксит или другие формы заболевания, понадобятся следующие исследования:

- признаки остеопороза;
- деформация;
- эрозии;
- истончение хрящей;
- сужение суставной щели;
- сращение суставных поверхностей.
Методы лечения больных

Антон Игоревич Остапенко
Ревматоидный артрит
1. Клинический анализ крови.
2. Общий анализ мочи 4 раза в год.
3. При лечении базисными средствами — анализ крови 2 раза в месяц.
4. Кровь на тромбоциты — 1 раз в месяц.
5. Анализ мочи еженедельно.
6. Анализ крови на ревматоидный фактор — 2 раза в год.
7. Рентгенография суставов — 1-2 раза в год. ЭКГ-1 раз в год.
В ходе диспансерного наблюдения определяется тактика:
показания, сроки направления на МСЭК.
Хронический пиелонефрит
Частота наблюдения зависит от группы ДН. Пациенты наблюдаются терапевтом, стоматологом, урологом 2 раза в год.
План обследования (не реже 1 раза в год);
1. Анализ мочи общий.
2. Анализ мочи на бак.исследования.
3. Проба по Зимницкому.
4. Проба по Нечипоренко. Проба Реберга.
5. Уровень креатинина и мочевины в сыворотке крови
7. Внутривенная урография.
8. Цистоскопия по показаниям.
Основные направления профилактики;
Санация очагов инфекции.
Пропаганда здорового образа жизни.
— Средства, направленные на улучшение микроциркуляции.
Гломерулонефриты.
1. Анализ мочи общий.
2. Анализ крови клинический.
3. Биохимические исследования крови (общий белок, холестерин, креатинин, мочевина).
4. Проба по Нечипоренко.
5. Проба Ребер га.
Частота обследования: в первые полгода — один раз в 3 месяца, затем 1 раз в полгода.
Основные направления профилактики;
Не рекомендуется продолжительная ходьба, подвижные спортивные игры, купание.
Соблюдение оптимального режима труда и отдыха.
Санация очагов инфекции.
Предупреждение и лечение интеркуррентных заболеваний.
— Решение вопроса о продолжении патогенетического лечения.
— Решение вопроса о целесообразности продления временной нетрудоспособности.
ПЛАН ОБСЛЕДОВАНИЯ
Обязательные исследования:
Общий анализ крови.
Общий анализ мочи.
Биохимический анализ крови — общий белок, сахар, холестерин, билирубин, креатинин.
Реакция Вассермана, определение антител к вирусам гепатита, ВИЧ.
· Определение группы крови и резус-фактора
· УЗИ органов брюшной полости
Объем дополнительных исследований
Рентгенография кистей и стоп
Исследование РФ, СРБ, иммуноглобулинов крови
Анализ кала на скрытую кровь
Общий анализ крови.
В общем анализе крови отклонения от нормы зафиксированы по двум параметрам: СОЭ и эозинофилы крови.
Общий анализ мочи:
Количество мочи на анализ
Нейтральная или слабокислая
1018 и более в утренней порции
Кетоновые тела в моче
Билирубин в моче
Уробилиноген в моче
Эритроциты в моче (микроскопия)
0-3 в поле зрения для женщин 0-1 в поле зрения для мужчин
Лейкоциты в моче (микроскопия)
0-6 в поле зрения для женщин 0-3 в поле зрения для мужчин
Эпителиальные клетки в моче (микроскопия)
0-10 в поле зрения
Цилиндры в моче (микроскопия)
Бактерии в моче
Не более 50 000 в 1мл
Биохимический анализ крови:
Белк. Фракции альбумина
Вне пределов нормы только альфа-2- и гамма-глобулины.
Специальный анализ крови.
СРБ 1.3 0 — 0.8 мг/дл
РФ 59.6 0 — 20 МЕ/мл
IgA 435 50 — 300 мг/дл
IgM 156 40 — 200 мг/дл
IgG 1920 600 — 2000 мг/дл
АЧТВ 1.04 0.75 — 1.25
Протр. Инд. 99 85 — 110
Фибриноген 4.71 1.8 — 4.0 г/л
Исследование кала на скрытую кровь
Реакция с бензидином — отрицательная.
С учетом длительной терапии НПВС и цитостатиками, необходимо было убедиться в отсутствии кровотечения из ЖКТ.
Реакция Вассермана — отриц.
Маркеры вирусов гепатита — не обнаружены.
Группа крови — IV, резус-отрицательная.

заболевание обследование ревматоидный артрит
ЭОС отклонена влево.
Блокада передней ветви левой ножки пучка Гиса.
Признаков ишемии не выявлено.
Признаков гипертрофии не выявлено.
УЗИ органов брюшной полости
Воротная вена 10 мм.
Поджелудочная железа гиперэхогенна, нормальных размеров и структуры. Главный панкреатический проток не расширен.
Селезенка не увеличена, не изменена, размерами 109×51 мм.
Заключение: Умеренное увеличение печени. Кисты правой почки.
Рентгенограмма грудной клетки в прямой и боковой проекциях
Рентгенограмма кистей и стоп
Глобальная сократительная функция ЛЖ: не нарушена ФИ= 70%(N от 55%) Нарушений локальной сократимости нет:
Верхушечные: передний — нормокинез, перегородочный — нормокинез, задний -нормокинез, боковой — нормокинез.
Диастолическая функция: снижена Е/А= 0,66
Полость правого желудочка: 2.0 (N до 2,6см),
Толщина свободной стенки ПЖ: 0,5(N до 0,5см), характер движения стенок: не изменен.
Левое предсердие: 35мл. Правое предсердие: 34мл (По Simpson) Межпредсердная перегородка: без особенностей.
Нижняя полая вена: не расширена, коллабирует после глубокого вдоха более, чем на 50%.
Митральный клапан: уплотнение фиброзного кольца, Рмакс.= 1,9мм.рт.ст., митральная регургитация: нет.
Аортальный клапан: уплотнение фиброзного кольца, Р макс. = 4,0мм.рт.ст., аортальная регургитация: нет.
Трикуспидальный клапан: не изменен, трикуспидальная регургитация : нет.
Клапан легочной артерии не лоцируется.
Диаметр корня аорты: 3,9см. Стенки аорты уплотнены Наличие жидкости в полости перикарда: нет.
Заключение: антральный очаговый поверхностный гастрит. Небольшая деформация луковицы 12-перстной кишки. Очаговый бульбит.
В ходе лабораторных исследований, вырисовывается картина, характерная для ревматоидного артрита:
План обследования больного с артритом

Многие годы пытаетесь вылечить СУСТАВЫ?

Воспаление тазобедренного сустава
Распространенность коксита среди населения достигает 1%. Известны следующие формы данной патологии:
- ревматоидный;
- реактивный;
- псориатический;
- посттравматический;
- инфекционный.
Основные этиологические факторы
Причины развития коксита острого и хронического разнообразны. Наибольшую роль играют следующие факторы:
- травмы бедра и костей таза;
- системные заболевания соединительной ткани (волчанка);
- острые кишечные инфекции;
- генные мутации;
- аутоиммунные нарушения;
- врожденная дисплазия (недоразвитие) тканей;
- отягощенная наследственность;
- большая нагрузка на сустав;
- вредные профессиональные факторы;
- псориаз;
- болезнь Крона;
- болезнь Бехтерева;
- ранения;
- диагностические пункции;
- гонорея.

 Предрасполагающими факторами являются:
Предрасполагающими факторами являются:
- употребление некачественной пищи;
- тяжелый физический труд;
- частые инфекционные заболевания;
- профессиональные вредности;
- воздействие токсических соединений;
- занятия боевыми искусствами и экстремальными видами спорта;
- избыточный вес;
- вывих бедра;
- пожилой возраст;
- вредные привычки.
У маленьких детей коксит часто развивается на фоне дисплазии. Это врожденная патология.
Клинические признаки коксита

- хромота;
- атрофия мышц;
- боль;
- уменьшение объема движений;
- припухлость.
Если лечение не проводится, то дистрофические изменения в тканях сустава становятся причиной деструкции. Развивается артроз.
Течение ревматоидного коксита

- потливость;
- боль в мышцах;
- похудание;
- беспричинное повышение температуры;
- слабость.

План обследования пациентов
Чтобы выявить у человека транзиторный коксит или другие формы заболевания, понадобятся следующие исследования:

- признаки остеопороза;
- деформация;
- эрозии;
- истончение хрящей;
- сужение суставной щели;
- сращение суставных поверхностей.
Методы лечения больных

—>
Как лечить артрит суставов пальцев рук?
- Инфекционный заболевания;
- Операции, травмы, ушибы;
- Генетические факторы.
- Избыточный вес;
- Табакокурение;
- Сильное переохлаждение;
- Ослабление иммунитета.
Виды артрита пальцев рук и его симптомы
Типичными симптомами для артрита любой локализации считаются:
Существует и другая классификация, основанная на причинах развития артрита. Согласно ней выделяют следующие формы заболевания:
- Инфекционный артрит;
- Гнойный артрит;
- Ревматоидный артрит;
- Остеоартрит.
На сегодняшний день всего известно более 150 видов артрита.

Диагностика
Дифференциальная диагностика проводится между ревматоидным артритом, подагрическим артритом и шейным остеохондрозом.
Определенный эффект дает правильно применение специальных мазей, кремов и настоек, обладающих противовоспалительным действием.
Для общего укрепления организма во время лечения можно принимать мультивитаминные комплексы либо просто витамин В1 (тиамин).
Лечение при артрите пальце рук обязательно должно быть комплексным.
Так, кроме приема лекарственных препаратов рекомендуется использовать следующие физиотерапевтические процедуры:
- Электрофорез;
- УВЧ;
- Ультразвук;
- Диадинамотерпию;
- Магнитотерапию.
Особенности артрита у детей
Особенности поражения тазобедренного сустава
Причины возникновения и симптомы
У маленьких детей заболевание проявляется:
Виды артрита
Реактивный артрит разделяют на несколько видов, для которых характерны свои отличительные признаки и причины появления.
Инфекционный
Симптомы
Симптоматика инфекционного артрита ярко выражена, развивается стремительно.
- К общим симптомам болезни можно отнести:

- Местные проявления характеризуются:

- Среди основных симптомов можно выделить:
Поствакцинальный
- Симптомами патологии, развившейся после вакцинации, являются:
Также, часто симптомы проявляются вместе с покраснением, жжением и зудом, припухлостью в месте прививки.
Ювенильный
 Для системной формы характерны:
Для системной формы характерны:
- высокая температура, которую сложно сбить;
- летучая суставная боль;
- увеличение лимфоузлов;
- кожная сыпь;
- увеличение селезенки.
Постстрептококковый артрит (ревматизм)
Диагностика

Лечение реактивного артрита
- Для того, чтоб избавить ребенка
от воспаления, проводят лечение противовоспалительными препаратами нестероидного происхождения
- , самыми эффективными из которых являются:


- Наиболее широко применяются:
- После того, как острая фаза заболевания проходит, ребенку необходимо провести физиопроцедуры:
Также после лечения ребенку назначают курс ЛФК, направленный на восстановление двигательных функций сустава.
План обследования при ревматоидном артрите
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Обследование и терапия больных ревматоидным артритом
План обследования больных ревматоидным артритом
Помимо общего обследования стационарных больных, при ревматоидном артрите рекомендуется следующее:
• исследование крови на ревматоидный фактор (реакция Волера—Роуза или ее модификации);
• кровь на С-реактивный белок;
• определение белковых фракций крови;
• УЗИ сердца и почек,
Терапия ревматоидного артрита
Физиотерапевтические методы лечения ревматоидного артрита: фонофорез гидрокортизона, тепловые процедуры, грязе- и бальнеолечение.
Показано лечение на курортах: Пятигорск, Евпатория, Саки, Сочи, Старая Русса, Хилово, Серноводск, Одесса и др.
Никогда не следует забывать классическое правило: «Покой — смерть для суставов».
Ревматоидный артрит. Клиническое обследование
■ выраженность утренней скованности;
■ длительность утренней скованности;
■ длительность общего недомогания;
■ ограничение подвижности в суставах.
■ функциональный статус или качество жизни стандартные опросники «Анкета оценки здоровья (HAQ). Функциональный индекс (FDI)»;
■ общая оценка состояния пациента по мнению врача — 100 мм визуальная аналоговая шкала — ВАШ;
■ общая оценка своего состояния по мнению пациента (ВАШ). Лабораторное и инструментальное обследование
■ скорость оседания эритроцитов (СОЭ);
■ концентрация С-реактивного белка (СРБ) в сыворотке;
■ ревматоидный фактор (РФ);
■ уровень электролитов в сыворотке;
■ общий анализ мочи;
■ биохимические исследования (печеночные ферменты, креатинин, альбумин).
Исследование синовиальной жидкости
Острофазовые реакции
Гипокомплементемия, тромбоцитоз, эозинофилия
Нейтропения
Увеличение уровня печеночных ферментов
Увеличение титров IgМ РФ
Синовиальная жидкость
Рентгенологические изменения в кистях и стопах
Анкилоз; подвывихи суставов.
Видео о санатории Hunguest Helios Hotel Anna, Хевиз, Венгрия
Диагностирует и назначает лечение только врач при очной консультации.
Научно-медицинские новости о лечении и профилактике болезней взрослых и детей.
Зарубежные клиники, госпитали и курорты — обследование и реабилитация за границей.
При использовании материалов сайта — активная ссылка обязательна.
Ревматоидный артрит
Коды по МКБ – 10
М05.8 Ревматоидный артрит серопозитивный
М06. Ревматоидный артрит серонегативный
Особые клинические формы ревматоидного артрита:
М05.0 Синдром Фелти
М06.1 Болезнь Стилла, развившаяся у взрослых
М05.9 Вероятный ревматоидный артрит
Патогенез ревматоидного артрита
Клиническая картина ревматоидного артрита
Внесуставные проявления РА
Современные представления о раннем артрите
Лабораторная и инструментальная диагностика РА
Оценка суставного синдрома
Диагностические критерии РА
Предварительный диагноз: Ревматоидный артрит, ранняя стадия, акт. 3 ст., серопозитивный по РФ и АЦЦП.
Формирование деформаций по типу « шеи лебеди»
Развитие деформации по типу пуговичной петли
Для продолжения скачивания необходимо собрать картинку:
Источник
Для диагностики артрита применяется следующий алгоритм:
- Клинический осмотр.
- Лабораторные методы исследования.
- Инструментальные методы исследования.
Клинический осмотр
Обычно для правильной диагностики и уточнения этиологии артрита необходима  консультация узкого специалиста:
консультация узкого специалиста:
- ревматолога (для исключения ревматоидного, реактивного артритов),
- травматолога (для исключения посттравматических артритов),
- дерматолога (для исключения псориаза),
- инфекциониста (для исключения инфекционных заболеваний, течение которых может осложниться артритами – иерсиниоза, гепатита и прочих),
- фтизиатра (для исключения туберкулезного артрита) и других.
Клинический осмотр у специалиста начинается с подробной беседы, во время которой врач собирает:
- анамнез заболевания (подробно расспрашивает о симптомах, длительности заболевания, связи симптомов с физической нагрузкой и других особенностях течения заболевания),
- анамнез жизни (выясняет наличие вредных привычек, сопутствующих заболеваний, особенности образа жизни, предшествующих травм и операций),
- семейный анамнез (наличие или отсутствие предрасположенности к определенной патологии).
Далее следует непосредственно осмотр, который включает:
- выявление внешних изменений пораженного сустава (деформация, отек, гиперемия);
- выявление болезненности в суставе (в покое, при пальпации и при движении);
- определение объема движений в суставе;
- определение мышечного тонуса;
- исследование чувствительности.
Затем специалист назначает необходимые лабораторные исследования для подтверждения диагноза.
Лабораторная диагностика артрита
-
 Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов.
Общий анализ крови. Изменения в общем анализе крови зависят от разновидности артрита. Их может вообще не быть или они могут быть минимальными (во время ремиссии при хронических артритах). Для всех острых артритов и хронических в стадии обострения характерно ускорение СОЭ. При инфекционном артрите бактериальной этиологии наблюдается также повышение количества лейкоцитов со сдвигом формулы «влево». Если артрит носит аллергический характер, то может быть повышение количества эозинофилов. - Биохимический анализ крови:
- нарушение соотношения между белковыми фракциями – наблюдается при многих вида артритов и говорит о наличии воспалительного процесса;
- мочевая кислота, серомукоид – повышаются при подагре;
- сиаловые кислоты – повышаются при острой фазе воспаления, подагре;
- фибриноген – повышается в острой фазе воспаления.
- Иммунологические показатели:
- С-реактивный белок – неспецифический показатель, говорит о выраженном воспалительном процессе и повышается при многих видах артритов (реактивном, ревматоидном, инфекционных и других);
- ревматоидный фактор – повышается при ревматоидных артритах;
- антинуклеарные антитела (АНА) – могут повышаться при ревматических процессах, системных заболеваниях соединительной ткани (системная красная волчанка, склеродермия и другие);
- антитела к односпиральной ДНК (антитела к ds DNA) и к двуспиральной ДНК (антитела к ss DNA) – являются разновидностью АНА, повышаются при ревматоидном артрите и некоторых других заболеваниях;
- циркулирующие иммунные комплексы – также могут повышаться при ревматоидном артрите;
- α-1-кислый гликопротеин – повышается в острой фазе воспаления (при реактивном, ревматоидном и некоторых других артритах).
- Другие узкоспециализированные исследования:
- уровень комплемента (увеличивается при системной красной волчанке, а С3 и С4 компоненты комплемента обычно снижаются при ревматоидном артрите);
- уровень специфических иммуноглобулинов;
- специфические антитела, направленные против некоторых видов инфекций (могут запускать аутоиммунный процесс);
- генетические исследования (анализ на антиген HLA – B 27) – проводятся при некоторых видах реактивных артритов.
Инструментальные методы исследования для диагностики артрита
Рассмотрим различные инструментальные методы, которые могут применяться для диагностики артрита.
Рентгенография сустава
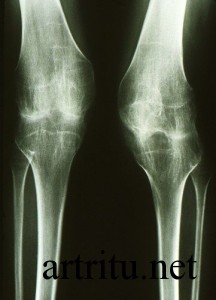 Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Это основной метод диагностики артрита суставов. Он является безболезненным, неинвазивным, несет небольшую лучевую нагрузку на организм (в отличие от компьютерной томографии).
Используется обычно неоднократно, вначале для диагностики артрита, затем – для контроля динамики процесса во время лечения.
Рентгенография может определить состояние костных структур, полости сустава, но не визуализирует состояние мягких тканей (мышц, суставных дисков, связок). Она выявляет:
- наличие травматических повреждений;
- некоторые воспалительные изменения (например, если инфекционный процесс затрагивает костную ткань);
- новообразования костной ткани;
- деструкцию и деформацию суставных поверхностей кости, наличие разрастаний костной ткани (остеофитов);
- характер изменения полости сустава (ее сужение, наличие в ней инородных тел – костных отломков, «суставной мыши» и других).
Рентгенография может проводиться в нескольких проекциях:
- прямой (обязательно);
- боковой;
- косой.
По показаниям могут также проводиться снимки при выполнении функциональных проб (во время максимального сгибания и разгибания в суставе). Функциональные пробы обычно используются при диагностике поражений позвоночника.
Обычно, помимо пораженного сустава, одновременно проводится рентгенография симметричного «здорового» сустава (с целью сравнения).
Ультразвуковое исследование сустава
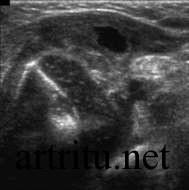 Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Относится к вспомогательным методам. Большая плотность костной ткани не всегда дает возможность получить четкое изображение суставной полости. Поэтому УЗИ обычно используется для диагностики артритов крупных суставов, которые расположены поверхностно и легко визуализируются со всех сторон с помощью ультразвукового датчика (коленный, локтевой, плечевой суставы, реже – тазобедренный сустав и позвоночник).
Компьютерная томография
Компьютерная томография позволяет рассмотреть рентгенологические срезы отдельных структур сустава. В результате изображения представляется в виде поперечных и продольных срезов. В отличие от обычной рентгенографии, позволяет визуализировать состояние мягких тканей (но не так четко, как при магнитно-резонансной томографии). Если компьютерная томография используется для диагностики заболеваний позвоночника, то она часто применяется совместно с миелографией для уточнения состояния мягкотканных структур спинного мозга.
Метод очень информативен, но предполагает большую лучевую нагрузку рентгеновскими лучами, поэтому используется обычно только в спорных ситуациях для уточнения диагноза, а также для получения более «четкой» картины костной такни (остеофиты, отломки в полости сустава).
К тому же, компьютерная томография требует больших финансовых затрат для стационара и/или для пациента (во многих диагностических центрах проводится только за отдельную плату).
Магнитно-резонансная томография
В отличие от компьютерной томографии, является безопасной, так как исследование 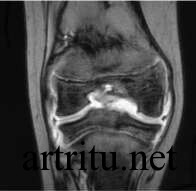 проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
проводится с использованием электромагнитных волн, а не рентгеновских лучей, поэтому может применяться неоднократно у одного и того же пациента. Дает более четкую визуализацию костных структур и мягких тканей. Однако оборудование для данного исследования дорогостоящее, позволить себе его приобретение и обслуживание может далеко не каждый стационар или диагностический центр. А самостоятельно оплатить данное исследование смогут очень немногие пациенты.
При некоторых видах поражения применение магнитно-резонансной томографии является незаменимым (например, для диагностики изменений нервных структур, мышц, связок, межпозвоночных дисков и других).
По результатам магнитно-резонансной томографии получают изображение в виде серии поперечных и продольных срезов в цифровом формате.
Сцинтиграфия
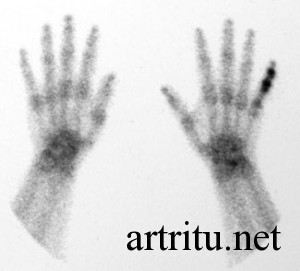 Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Это метод лучевой диагностики, основанный на введении радиофармпрепарата 99сТс в организм. Используется в основном при подозрении на наличие синовита и для выявления патологических изменений костной ткани. После введения препарат избирательно накапливается в изучаемом органе, что выявляется на серии рентгенологических снимков.
Если есть активное воспаление синовиальной оболочки, то это выглядит как диффузное накопление 99сТс в этой зоне.
Метод отличается большей чувствительностью, чем обычная рентгенография и способен выявлять патологические изменения на более ранних стадиях.
Артроскопия
Является инвазивным методом. Чаще всего проводится для диагностики артрита коленного сустава, так как он является крупным, доступен всестороннему осмотру и удобен для пункции.
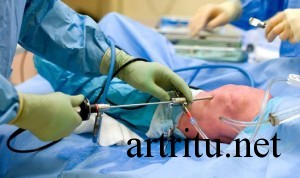 При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
При артроскопии коленного сустава осмотру доступны синовиальная оболочка, верхняя поверхность менисков, передняя и задняя крестовидные связки, суставной хрящ. При синовите отмечается утолщение и гиперемия синовиальной оболочки, утрата своей прозрачности ворсинами и их увеличение. Часто в полости сустава обнаруживаются лежащие свободно или фиксированные на синовиальной оболочке сгустки фибрина или детрит хряща.
Во время артроскопии есть возможность взятия биопсии пораженных тканей или суставной жидкости с целью последующего морфологического и бактериологического исследования, а также внутрисуставного введения лекарственных препаратов.
Пункция сустава
Инвазивная процедура. Может проводиться с лечебной и диагностической целью.
Показаниями к пункции являются:
- получение синовиальной жидкости для последующего микроскопического и бактериологического исследования с целью уточнения диагноза;
- введение лекарственных препаратов в полость сустава;
- контроль эффективности терапии;
- удаление крови из суставной полости после травмы или гноя при инфекционном процессе.
Артрография
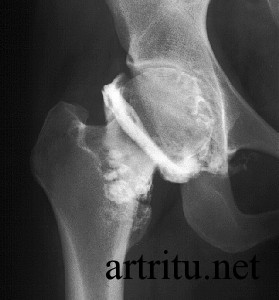 Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Артрография – рентгенографическое исследование сустава. Может выполняться путем введения в полость сустава газа (кислорода, закиси азота) – пневмоартрография или водорастворимых йодистых рентгеноконтрастных препаратов.
Метод применяется для уточнения состояния хрящевой ткани и мягких тканей (суставной сумки, связок, менисков) с целью выявления их патологических изменений.
Острый артрит, а также повышенная чувствительность к препаратам йода являются противопоказаниями к данной методике.
Миелография
Узкоспециализированная методика, применяемая для диагностики заболеваний позвоночника, а именно, состояния мягких тканей (спинного мозга, нервных корешков). Используется совместно с компьютерной томографией.
Проводится путем введения рентгеноконтрастного вещества в спинномозговой канал.
Контрастная дискография
Выявляет патологические изменения в межпозвоночных дисках путем введения в диск контрастного вещества.
Электроспондилография (ЭСГ)
Используется для оценки состояния позвоночного столба. Позволяет выявить изменения на ранних стадиях, уровень поражения, стадию, а также используется для контроля за процессом лечения.
Источник



