Показания к операции при псориатическом артрите
Псориатический артрит (ПСА) может стать причиной значительного и постоянного повреждения суставов, вызывая боль и ограниченный диапазон движения в пораженных суставах. В тяжелых случаях ПСА может быть назначена хирургическая помощь. Артропластика — это термин, включающий любую хирургическую процедуру, восстанавливающую функцию сустава, которая может включать замену суставов, перестройку или повторное шлифование костей в суставе. Необходимость в хирургической операции определяется воспалением и эрозионными изменениями, наблюдаемыми при рентгеновских лучах, а также значительной болью и потерей функции пораженного сустава. В этой статье рассмотрим хирургические операции при псориатическом артрите.
Хирурги — ортопеды выполняют суставную операцию. Ортопедические хирурги являются специалистами, которые сосредоточены на травмах и заболеваниях опорно-двигательной системы организма. В том числе костей, суставов, связок, сухожилий, мышц и нервов, которые позволяют движение.
Согласно обзору медицинской литературы по ортопедическим хирургическим процедурам при псориатическом артрите, наиболее распространенной операцией у пациентов с ПСА является операция на тазобедренном суставе, причем 50% из них являются полной заменой тазобедренного сустава. У одной трети пациентов, перенесших операцию на тазобедренном суставе, были двусторонние замены бедер (обе бедра). Второй наиболее распространенной ортопедической процедурой у пациентов с псориазом является операция на колене, и около 25% пациентов, перенесших операцию на тазобедренном суставе, также имеют операцию на колене, а у 50% пациентов были двусторонние замены коленного сустава (оба колена). Лечение псориатического артрита препаратами.
Типы операции при псориатическом артрите
Существует несколько хирургических процедур, которые используются для людей с псориатическим артритом, в зависимости от тяжести повреждения суставов и здоровья пациента. Цель операции — получить наиболее предсказуемые результаты, добиться наибольшего облегчения боли и сохранить максимальную степень функции и независимости. Некоторые хирургические вмешательства, которые обычно используются, включают:
- Полная замена суставов — при полной замене тазобедренного сустава или общей замене коленного сустава, поврежденная кость удаляется и заменяется металлом или керамикой. Поврежденную поверхность хряща также удаляют и заменяют металлическим гнездом, а винты или цемент используются для удержания гнезда на месте. Между кусками вставлена пластиковая, керамическая или металлическая распорка, чтобы обеспечить гладкую поверхность скольжения.
- Синоэктомия. Синоэктомия удаляет часть или всю соединительную подкладку (синовию) и эффективна, когда заболевание ограничено суставной оболочкой.
- Суставное слияние — суставное слияние (или артродез) устраняет сустав путем скрепления костей вместе с помощью штифтов, пластин, винтов или стержней. Это устраняет гибкость сустава, но может уменьшить боль. Осложнения псориатического артрита.
Риск послеоперационных осложнений
Некоторые исследования свидетельствуют о том, что у пациентов, перенесших операцию на суставах при псориатическом артрите, наблюдается повышенная склонность к послеоперационной инфекции, как поверхностной (на коже), так и глубокой. Считается, что этот повышенный риск заражения связан с наличием большого количества бактерий на бляшках псориаза, которые часто сопровождают псориатический артрит. Другие исследования не показали значительного повышенного риска с пациентами с активным псориазом, не имеющими значительных осложнений, вызванных ранами.
Другим послеоперационным осложнением являются вспышки псориаза в области хирургического рубца. Более частые послеоперационные осложнения у пациентов с ПСА включают послеоперационную жесткость и развитие рецидивирующей деформации суставов, особенно в руке. Считается, что эти осложнения связаны с вовлечением окружающих тканей в хронический воспалительный процесс, вызванный псориатическим артритом. Реабилитация и физиотерапия, фокусируясь на диапазоне движения, необходимы для поддержания суставной функции после операции. Операции при псориатическом артрите смотрите выше. Клинические формы псориатического артрита.
Источник
а) Операция при псориатическом артрите (ПсА). Эффективность хирургического лечения у пациентов с ПсА рассматривалась в ряде исследований. Сообщалось, что около 7% пациентов с ПсА нуждаются в хирургическом лечении и что по мере течения болезни возрастала вероятность хирургического вмешательства. Средняя продолжительность болезни на момент хирургического вмешательства составляла 13 лет. Наиболее часто выполнялось эндопротезирование тазобедренного сустава, реже коленного.
Также выполнялись эндопротезирование пястно-фаланговых суставов и артродез суставов пальцев, запястий и голеностопов. У небольшого числа пациентов проводилась синовэктомия, в коленном, локтевом суставе и суставах запястья. У большинства пациентов процедура выполнялась однократно, но в 28% случаев проводилось повторное вмешательство. Верхние и нижние конечности были вовлечены у сходного числа пациентов, при этом у некоторых из них проводились операции и на верхних, и на нижних конечностях.
Необходимость проведения хирургического вмешательства определялась числом суставов с активным воспалением и выраженностью рентгенологического воздействия на момент поступления в клинику. Наибольшая вероятность хирургического вмешательства была у пациентов с максимальным количеством клинических и рентгенологических проявлений. Хотя у пациентов, у которых проводилось хирургическое вмешательство, болезнь протекала более тяжело, прогноз для жизни достоверно не отличался от такового для пациентов, которым оно не выполнялось. В другом исследовании оценивался тип и результаты реконструктивной хирургии у пациентов с разными вариантами течения псориатического артрита за 10 лет.
Пациенты были разделены на три группы: с поражением ДМФ суставов, олигоартритом и полиартритом. У большинства пациентов был выявлен полиартрит. В этой группе пациентов наиболее часто выполнялись комплексные реконструктивные операции на кистях и стопах, реже эндопротезирование тазобедренных суставов и артродез различных суставов. В группе пациентов с олигоартритом чаще всего выполнялось эндопротезирование, как правило тазобедренного или коленного суставов. У пациентов с поражением ДМФ суставов выполнялся артродез этих суставов. При полиартикулярном поражении ограничение физической функции было более значимым в соответствии с разделом показателей физической функции в опроснике качества жизни. У пациентов с тяжелым осевым артритом могут развиваться выраженные деформации позвоночника и в некоторых случаях требоваться хирургическое вмешательство для их коррекции. Исследований, посвященных операциями на позвоночнике при ПсА, не проводилось, однако характер манипуляций сходен с таковым у пациентов с АС.
б) Рекомендации группы GRAPPA. На основании формальных обзоров терапии патологии периферических суставов, позвоночника, кожи и ногтей, энтезита и дактилита, группа GRAPPA разработала тактику лечения, основанную на оценке каждого из этих параметров как легкого, умеренного или тяжелого в отношении тяжести болезни и влияния на функциональные возможности и качество жизни с целью помощи клиницистам в принятии решений. Для оценки тяжести псориаза в целом GRAPPA рекомендует изучать все параметры.
Выбор тактики лечения должен основываться на наихудшем параметре. Таким образом, при тяжелом поражении кожи в сочетании с мягким периферическим артритом пациент расценивается как страдающий заболеванием в тяжелой форме и должен получать соответствующее лечение. GRAPPA также предложила схемы лечения, применимые по отношению к пациентам по всему миру.
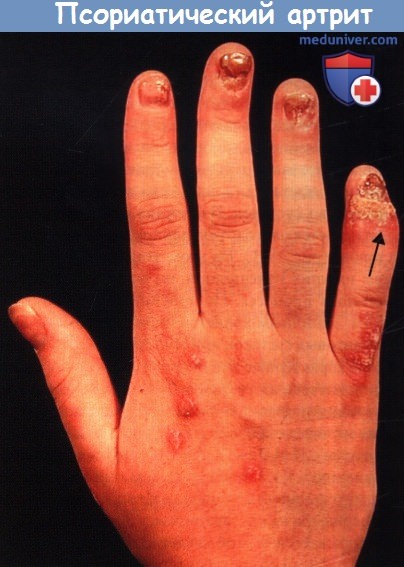
Псориатическая дистрофия ногтевых пластинок
и артрит пятого дистального межфалангового сустава (указан стрелкой) у пациента с псориатическим артритом.
— Рекомендуем далее ознакомиться со статьей «Причины и механизмы развития реактивного артрита. Этиология и патогенез»
Оглавление темы «Псориатический артрит.»:
- Определение и критерии псориатического артрита (ПсА)
- Причины и механизмы развития псориатического артрита (ПсА). Этиология и патогенез
- Симптомы и клиника псориатического артрита (ПсА)
- Анализы и методы обследования при псориатическом артрите (ПсА)
- Течение и прогноз псориатического артрита (ПсА)
- Обследование для ранней диагностики псориатического артрита (ПсА)
- Дифференциальная диагностика псориатического артрита (ПсА)
- Лекарства для лечения псориатического артрита (ПсА)
- Операция при псориатическом артрите (ПсА)
Источник
У эндопротезирования достаточно широкий перечень абсолютных и относительных противопоказаний, в который не включены грибок стопы и псориаз. Но иногда хирурги-ортопеды отказывают в замене сустава искусственным имплантатом после диагностирования у пациентов этих заболеваний. Причина — высокий риск послеоперационных осложнений.

Псориаз
Псориаз не является противопоказанием к замене суставов. Более того, эта широко распространенная незаразная кожная патология становится показанием для хирургического вмешательства. У 5-7% пациентов диагностируется артропатическая форма псориаза, провоцирующая развитие псориатического артрита. На начальном этапе заболевание поражает только мелкие суставы стоп и кистей. Но при отсутствии лечения в деструктивный процесс вовлекаются и крупные сочленения — тазобедренные, коленные, локтевые. На фоне необратимого разрушения хрящей запускается процесс деформации костей.
При псориатическом артрите высокой степени тяжести консервативное лечение неэффективно. Единственный способ вернуть подвижность суставу, избавиться от изнуряющих болей, избежать инвалидизации — замена поврежденного сочленения эндопротезом.
Ограничения к эндопротезированию при псориазе
Псориаз — мультифакторное заболевание с долей генетических и инфекционных компонентов. Для его течения характерна постоянная смена ремиссий и рецидивов. Вне обострения не возникает каких-либо ярко выраженных симптомов. А во время рецидива его состояние значительно ухудшается из-за образования на коже папул или бляшек.п
Сами по себе эти кожные проявления не препятствуют эндопротезированию. Но их наличие нередко приводит к присоединению вторичной инфекции. На открытые раны проникают патогенные бактерии или грибки, что приводит к развитию воспаления. Они не всегда остаются на коже, а могут потоком крови распространяться по всему организму. Их внедрение в мягкие ткани, расположенные около только что установленного имплантата существенно повышает риск его отторжения.
Поэтому операция не проводится в период рецидива псориаза, так как могут возникнуть осложнения после эндопротезирования. Больному показано консервативное лечение местными и системными препаратами. Для укрепления иммунитета ему рекомендованы физиотерапевтические процедуры, прием витаминов и микроэлементов. После достижения устойчивой ремиссии производится установка искусственного сустава.
Возможные осложнения
Результаты клинических исследований, проведенных для оценки эффективности эндопротезирования при псориазе, несколько разнятся. Одни свидетельствуют об отсутствии каких-либо нежелательных последствий. Все пациенты с псориатическим артритом хорошо перенесли операцию. Длительность их реабилитации была такой же, что и больных без псориаза. В дальнейшем они вели активный образ жизни, принимая препараты только при появлении бляшек, папул.
А вот согласно другим исследованиям у пациентов с искусственным суставом наблюдалась повышенная склонность к развитию бактериальных и грибковых инфекций во время обострения псориаза. Также было обнаружено более частое формирование бляшек непосредственно в области послеоперационных швов. Поэтому в период реабилитации особое внимание уделяется укреплению защитных сил организма, в том числе с помощью санаторно-курортного лечения.

Грибок стопы
В отличие от псориаза грибок стопы (микоз) чрезвычайно заразен. Это тяжелое, быстро прогрессирующее заболевание, вызванное поражением кожи патогенными грибками. В перечне абсолютных противопоказаний к замене сустава эндопротезом присутствуют:
- инфекции в прилегающей к суставу зоне в активной или латентной фазе (давность до трех месяцев);
- очаги хронических инфекций в организме, требующих санации.
Микоз можно включить в любой из этих пунктов. Несмотря на то, что стопа расположена довольно далеко от коленного или тазобедренного сустав, при снижении иммунитета патогенные грибки могут мигрировать, образуя новые инфекционные очаги.
В каких случаях эндопротезирование противопоказано
Особенно опасна дисгидротическая форма патологии. Такое грибковое поражение клинически проявляется формированием крупных пузырей с плотной пленкой. После их вскрытия на коже образуются мокнущие эрозии, возникает боль и сильный зуд. При расчесывании, как пузырей, так и ранок очень часто в воспаленные ткани проникают инфекционные возбудители. Это эпидермальные, золотистые стафилококки, синегнойная и кишечная палочка. Если болезнетворные бактерии внедрятся в мягкие ткани, то риск отторжение импланта достаточно высок.
Грибковый артрит
Как и псориаз, грибок стопы способен стать причиной преждевременного разрушения сустава. При обострении микоза на фоне резкого снижения иммунитета инфекционный возбудитель может переноситься потоком крови в крупные и мелкие суставы, причем не обязательно расположенные близко к стопе. Проникнув в полость сочленения, грибки формируют новый воспалительный очаг. Выделяя в окружающее пространство токсичные продукты свой жизнедеятельности, они запускают процесс разрушения сначала хрящевых, а затем и костных тканей. Поэтому нередко показанием к эндопротезированию становится тяжелый деформирующий остеоартроз, спровоцированный микотической инфекцией и ассоциированный с грибком стопы.
Отторжение эндопротеза при грибке стоп
Для многих форм микозов характерно скрытое течение, особенно на начальных этапах развития. Так как симптомы грибкового поражения отсутствуют, то человек не обращается к врачу. Если в этот период производится замена коленного или тазобедренного сустава, то есть вероятность проникновения инфекционных агентов в поврежденные при установке эндопротезов ткани. Из-за развития воспаления замедляются восстановительные процессы, и имплантат начинает отторгаться. На нестабильность эндопротеза указывают следующие симптомы:
- болезненные ощущения в нижней части спины, усиливающиеся при нагрузке на прооперированный сустав, ходьбе, выполнении упражнений в реабилитационном периоде;
- перемежающаяся хромота;
- изменение походки;
- нарушение чувствительности поясницы и нижних конечностей.
Быстро установить инфекционную причину отторжения эндопротеза позволяет ПЦР-диагностика, помогающая выявить разновидность патогенных микроорганизмов. В таких случаях требуется незамедлительная антимикотическая терапия с использованием системных и местных противогрибковых средств, при необходимости — антибиотиков широкого спектра действия. Если консервативно отторжение остановить не удается, то пациентам показано повторное эндопротезирование спустя несколько месяцев после полного устранения инфекции.
Источник
Псориатический артрит (ПА) — это тяжёлое заболевание, которое без своевременной и качественной терапии может привести к инвалидности. На данный момент медицина не нашла способов абсолютного излечения от этой патологии, однако, добиться стойкой ремиссии вполне возможно. Лечение псориатического артрита должно проводиться под постоянным наблюдением ревматолога.
Что такое псориатический артрит
Псориатический артрит является хронической и прогрессирующей патологией суставов. Заболевание может возникать раньше псориаза, развиваться с ним одновременно или появиться после нескольких лет его наличия.
По клиническому течению подразделяют:
- Асимметричный псориатический артрит. Вследствие развития этой патологии происходит поражение нескольких суставов (наиболее часто страдают до трёх суставов). Из-за активной патологической деятельности страдает большой и малый костный элемент. Стоит отметить, что в данном случае парные суставы не страдают.
- Симметричный псориатический артрит. В данном случае характерным проявлением патологии служит поражение парных суставов, после чего заболевание активно прогрессирует и приводит к нетрудоспособности человека.
- Дистальная межфаланговая псориатическая артропатия. Наиболее часто данное заболевание поражает суставы малых сосудов пальцев, которые располагаются недалеко от ногтей.
- Спондилоартрит. В данном случае областью поражения заболевания является позвоночник либо несколько его отделов.
- Деформирующий артрит. Данная форма заболевания считается самой тяжёлой, так как при ней происходит полное разрушение суставов, вследствие чего человек становится инвалидом и неспособен к самостоятельной жизнедеятельности.
- Псориатический полиартрит. При этом виде возникает опухание и воспаление более пяти суставов. Могут быть поражены сухожилия, связки и другие части тела.
- Псориатический сакроилеит. Данная патология часто протекает незаметно для человека и не причиняет никакого дискомфорта, характеризуется асимметричным поражением. Сакроилеит диагностируют у 50-60% псориазников.
Степени активности суставного псориаза:
- Активный. В данном случае прогрессия минимальная, максимальная или умеренная.
- Неактивный. Заболевание находится в фазе ремиссии.
Артрит диагностируют у 8-10% больных чешуйчатым лишаём.
Можно ли победить болезнь
При лечении псориатического артрита требуется достаточно много терпения, к нему необходимо подходить поэтапно. Следует понимать, что полностью избавиться от этой патологии нельзя, однако, при своевременной терапии существует довольно большая вероятность достижения стойкой ремиссии.
К какому врачу обратиться
При патологическом процессе поражения заболеванием суставов необходимо обратиться к ревматологу, а если у больного уже есть диагностированный псориаз, то к дерматологу.
Когда в процесс вовлекаются внутренние органы и ЦНС, пациент будет дополнительно осмотрен неврологом, кардиологом, урологом, офтальмологом и другими профильными специалистами.
Как лечить ПА пальцев рук и ног
В большинстве случаев заболевание протекает системно, и в процесс патологической активности будет вовлечено множество суставов. В данном случае без медикаментозного лечения не обойтись. Для сведения возникновения побочных эффектов к минимуму необходимо принимать медикаменты согласно предписаниям доктора.
В лечении ПА пальцев рук и ног используют:
- Препараты на основе глюкозамина и сульфата хондроитина. Принимать их потребуется довольно длительное время. Минимальный срок терапии составляет 90 дней. Продолжительность лечения объясняется медленным восстановлением хрящей суставов пальцев.
- НПВП (нестероидные противовоспалительных препараты) назначаются только когда заболевание находится в фазе обострения (Ибупрофен, Ибуклин, Диклофенак, Кетонал).
- Системный приём антибиотиков назначается в случае артрита с бактериальным характером.
- Препараты для расширения сосудов применяют с целью повышения поступления в них питания из крови. Используется такие средства для внутримышечного и внутривенного введения: Теоникол, Трентал, Актовегин.
- Нестероидные мази, такие как: Вольтарен, Фастум-гель и другие. Преимуществом в использовании данных средств считается то, что они не оказывают негативного воздействия на ЖКТ.
- Витаминный комплекс необходим для осуществления оптимального питания суставов.
Базисное и вспомогательное медикаментозное лечение псориатического артрита
Использование различных лекарственных средств для лечения псориатического артрита является ведущей методикой, она предполагает применение различных групп активных веществ:
- Базисные средства. К ним относят: Сульфасалазин, Метотрексат, Кризанол, Тауредон. Назначают такие препараты в случае ревматоидноподобной, мутилирующей, а также полиартикулярной формы псориатического артрита.
- Лечение иммуносупрессивными средствами. К ним относят: Циклоспорин, Сульфасалазин, Метотрексат, Азатиоприн.
В базисной терапии применяют препараты по таким схемам:

- Сульфасалазин. Терапия начинается с принятия 500 миллиграмм (одна таблетка) препарата в сутки. Доза каждую неделю увеличивается, спустя месяц она должна составлять 1000 миллиграмм два-три раза в день. Курс лечения составляет не менее шести месяцев.
- Метотрексат. Средство назначают к приёму в дозировке 2,5-5 миллиграмм три-четыре раза в сутки с недельным курсом и перерывами в три дня.
- Метипред. Препарат принимают в количестве от 5 до 50 миллиграмм через сутки. Когда артрит протекает в лёгкой форме, назначается минимальная дозировка. Если необходим приём большого количества средства, его можно разделить на несколько раз.
- Аркоксиа. Препарат назначается в дозировке 60 миллиграмм в сутки. В случае недостаточно терапевтического эффекта количество увеличивается до 90 миллиграмм.
- Аспирин. Препарат принимают в дозировании от 300 до 1000 миллиграмм однократно не чаще, чем в 4-8 часов. Максимальная дозировка в сутки не должна превышать четырёх граммов.
- Ибуклин. Средство принимают по одной таблетке два-три раза в день до или после еды через два часа. Максимальная дозировка составляет 4 таблетки.
- Фторокорт. Тонкий слой мази (не более 5 граммов за раз) следует наносить на поражённые участки кожи два-три раза в сутки. Также можно использовать средство под окклюзионной повязкой (не более 10 граммов в день).
- Лефно. В активной фазе ПА поддерживающая дозировка составляет 20 миллиграмм один раз в сутки.
- Плаквенил. Средство рекомендуется принимать в минимальной дозировке, способной оказать терапевтический эффект. Доза рассчитывается не по фактическому весу, а по усредненному и не должна превышать 6,5 миллиграмм на килограмм в день.
Использование лекарственных средств, действие которых направлено на регуляцию иммунной деятельности, в некоторых случаях приводит к значительному снижению иммунитета, что становится причиной неспособности противостоять каким-либо вирусным инфекциям.
Нестероидные противовоспалительные средства
Такие средства используются для значительного снижения проявленных заболеванием воспалительных процессов, уменьшения отёчности, а также в случае возникновения боли при движении. Наиболее популярными препаратами в форме таблеток и мазей считаются:
- Ибупрофен.
- Диклофенак.
- Кетопрофен.
- Фастум гель.
- Апизартрон.
Кортикостероиды и глюкокортикоиды
Данные гормональные средства способны за короткое время устранить все основные симптомы псориатического артрита. При их системном применении существует большая вероятность развития негативных реакций. Данные средства можно вводить в полость сустава или принимать в виде таблеток.
 Из данной группы часто назначают такие средства:
Из данной группы часто назначают такие средства:
- Преднизолон.
- Триамцинолон.
- Метилпреднизолон.
- Дексаметазон.
Моноклональные антитела
Моноклональные антитела оказывают воздействие только на активные молекулы, которые являются одной из главных причин возникновения псориатического воспаления.
 Вследствие данного процесса не происходит подавление иммунитета, что позволяет организму защищаться от различных инфекций.
Вследствие данного процесса не происходит подавление иммунитета, что позволяет организму защищаться от различных инфекций.
Из этой группы применяют:
- Адалимумаб.
- Эфализумаб.
- Устекинумаб.
- Инфликсимаб.
Антидепрессанты
Использование антидепрессантов и успокоительных препаратов способствует восстановлению психического состояния, нормализации сна, помогает справиться с депрессиями и с проявлениями стресса.
Из препаратов которые относят к успокоительным, показаны:
- Глицин.
- Ново-Пассит.
- Настойку пустырника.
- Экстракт валерианы.
Тип антидепрессантом, подбирается индивидуально.
Биопрепараты
Биопрепараты представляют собой средства, которые способны снять воспалительные процессы на клеточном уровне. Обычно назначают их использование в виде инъекций.
Два типа биопрепаратов, которые назначаются для лечения ПА:
- Ингибиторы фактора некроза опухоли альфа. Данные средства способны заблокировать выработку белка иммунной системой, который и является причиной возникновения воспалений. К препаратам данного типа относят: Цертолизумаб, Адалимумаб, Инфликсимаб, Этанерцепт, Голимумаб.
- Ко второму типу относят лекарственное средство под названием Устекинумаб. Оно способно заблокировать два антивоспалительных белка (интерлейкин-12 и интерлейкин-23).
Несмотря на то что данные биопрепараты являются очень эффективными в борьбе с болезнью, они обладают множеством недостатков, один из которых заключается в подавлении иммунной системы, что значительно повышает риск развития инфекционных заболеваний.
Какие методы физиотерапии хорошо помогают в борьбе с ПА
К наиболее популярным методам физиотерапии при псориатическом артрите относят:
- Ультравысокочастотную терапию.
- Электрофорез и фонофорез.
- Массажные процедуры.
- Мануальную терапию.
- Парафинолечение.
- Магнитную терапию.
- УФО (ультрафиолетовое облучение).
Суть лечебной гимнастики и полезные физические нагрузки
 Необходимыми упражнениями для людей с псориатическим артритом считаются комплексные мероприятия, которые направлены на поддержание мышечной массы. Больным нужно заниматься лёгкой гимнастикой каждый день. Продолжительность тренировки должна составлять не более двадцати минут, от одного до трёх раз в течение суток.
Необходимыми упражнениями для людей с псориатическим артритом считаются комплексные мероприятия, которые направлены на поддержание мышечной массы. Больным нужно заниматься лёгкой гимнастикой каждый день. Продолжительность тренировки должна составлять не более двадцати минут, от одного до трёх раз в течение суток.
Для тонуса тазобедренной области следует выполнять махи ногами, при этом стараться сделать угол отклонения максимально большим. Также можно добавить к этому упражнению лёгкие покачивания при отведении.
Для разработки коленей подойдёт следующее упражнение: положить руки на суставы и сводить-разводить их несколько раз. Также подойдут приседания.
ЛФК плечевого сустава осуществляется с помощью упражнения «мельница», при этом руки должны быть расслаблены. Выполнять, пока не появится ощущение тяжести в ладони.
Чтобы разработать кисти необходимо выполнить следующие упражнения:
- Быстро сжимать-разжимать пальцы в течение 30 секунд.
- Вращать кисть относительно запястья.
- Вытянуть руки вперёд, выпрямить пальцы, сгибать кисть в разные стороны (вверх, влево, вниз, вправо).
Для тонуса стоп следует сгибать их и разгибать, вытягивать кончики пальцев. Также можно покрутить ими в разные стороны, потоптаться на внутренней и внешней части ступни.
Принципы диеты и продукты питания, помогающие добиться стойкой ремиссии
 Соблюдение назначенной диеты является частью терапевтического процесса, это позволяет добиться стойкой ремиссии.
Соблюдение назначенной диеты является частью терапевтического процесса, это позволяет добиться стойкой ремиссии.
Специалистами рекомендуется ежедневно употреблять такие продукты питания при псориатическом артрите:
- Перепелиные и куриные яйца.
- Кисломолочная продукция.
- Диетическое мясо (курица, индейка).
- Овощи, фрукты, ягоды и зелень.
Также следует знать, какие продукты нельзя употреблять:
- Наваристые супы.
- Солёные блюда.
- Щавель.
- Бобовые.
- Жирное мясо.
- Различные соусы.
- Пряные приправы.
- Консервы.
Народные средства, помогающие остановить прогрессирование болезни
Все болезни имеют свои выработанные народом способы лечения. Но их рекомендуется совмещать с остальными методами терапии.
Наиболее популярные рецепты при псориатическом артрите:

- Отвар из брусники. Сушёные листья растения в объёме двух чайных ложек залить 200 миллилитрами кипятка. Остудить и выпить небольшими глотками.
- Настой петрушки. Корни и листья зелени необходимо прокрутить в мясорубке, после чего залить кипятком и настаивать 12 часов. По истечении процедить смесь и добавить лимонный сок. Принимать по 70 миллилитров три раза в сутки.
- Травяной настой. Взять в равном количестве листья зверобоя, мать-и-мачехи и одуванчика. Смешать всё и залить литром кипятка. Настоять сутки, затем процедить и принимать по 50 миллилитров в день.
- Компресс из моркови. Натереть свежий овощ, добавить к нему пять капель масла и столько же скипидара. Всё размешать и наложить на больной участок в виде компресса.
Использование оперативных методов лечения при деформации суставов
К оперативному вмешательству прибегают в крайнем случае и только при условии неэффективности медикаментозного лечения, когда болевые ощущения от воспаление не исчезают.
Виды оперативных вмешательств:
- Синовэктомия. Данная операция производится для извлечения разрушенных тканей и также способствует восстановлению деятельности суставов.
- Артропластическая операция. Назначается исключительно при тяжёлой степени поражения суставов.
- Эндопротезирование суставов. Данный вид операции необходим для замены сильно повреждённых суставов на искусственные протезы.
При помощи хирургии становится возможным скорректировать суставную деформацию и убрать костные наросты.
Наиболее эффективные методы снятия обострения при артропатии
В случае неэффективности схемы лечения классическими препаратами, назначают использование кортикостероидов и противомалярийных средств.
Для эффективного лечения артрита часто прибегают к использованию таких физиотерапевтических процедур: массаж, иглоукалывание, ультразвук, электрофорез, кварцевание.
Клинические рекомендации больным
Терапия псориатического артрита проводится постоянно, на протяжении всей жизни. При выборе тактики ведения больных, специалисты отдают предпочтение стратегии: «Лечение до достижения цели», которая характеризуется постоянным и объективным контролем состояния пациента на фоне приема активного иммуносупрессивного комплекса. Стратегия доказала эффективно, в эпизодах диагностики ранних форм заболевания (до 3-х лет), и сразу же начатой терапии. Отслеживать состояние рекомендуется каждые 3–6 месяцев, а решение о коррекции лечения принимается в зависимости от достигнутой ремиссии или низкой активности псориатического артрита.
Прогноз
Как поведёт себя данное заболевание сказать достаточно сложно, потому что его развитие в большинстве случаев непредсказуемо. Псориатический артрит может протекать как доброкачественно, так и вести себя более агрессивно и за короткий промежуток времени привести к разрушению сустава. Для более точного прогноза заболевания, необходимо учитывать частоту его обострений и их тяжесть, длительность использования медицинских препаратов и на какой стадии началась терапия.
Известно, что около 30% людей с наличием псориатического артрита имеют лёгкую форму этой патологии, которая остаётся стабильной довольно длительный промежуток времени. Остальные нуждаются в более продолжительном лечении и активной борьбе с симптомами болезни.
Медицина достаточно далеко шагнула вперёд и теперь даже наличие тяжёлой формы псориатического артрита не приводит к инвалидности благодаря использованию новых лекарственных препаратов.
Как избежать ПА: меры профилактики
Псориатический артрит наиболее часто носит наследственный характер, то есть люди, у которых родственники страдали данным заболеванием, входят в группу риска. Точные причины возникновения данной патологии у людей не определены, поэтому нет первичной профилактики. Известно, что на вероятность развития псориатического артрита влияют следующие факторы: наличие расстройств психики, недостаточно сильная иммунная защита, нарушения обменных процессов.
Для остановки прогрессирования и профилактики псориатического артрита рекомендуется:
- Контролировать осанку.
- Полностью отказаться от вредных привычек.
- Периодически заниматься лечебной физкультурой.
- Поддерживать оптимальную массу тела.
- Своевременно обращаться к врачу-ревматологу.
- Регулярно проводить лабораторные исследования.
- Воздержаться от тяжёлой физической работы.
Псориатический артрит является тяжёлым заболеванием, которое поражает суставы. Без должного лечения патология может привести к инвалидности. К сожалению, артрит нельзя вылечить навсегда, но современные методы терапии позволяют добиться длительной ремиссии. Применяются в первую очередь препараты различных групп, к ним добавляются физиопроцедуры и коррекция образа жизни.
Источник