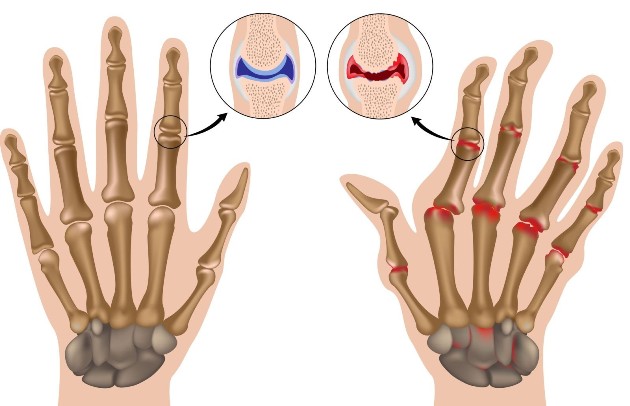
Системные проявления псориатического артрита
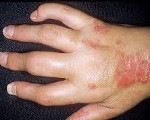
Псориатический артрит (псориатическая артропатия) – ассоциированное с кожной формой псориаза воспалительное поражение суставов. Псориатический артрит характеризуется наличием кожных бляшек, артралгиями, скованностью суставов, болями в позвоночнике, миалгиями, последующей деформацией позвонков и суставов. Псориатическая артропатия диагностируется преимущественно по клиническим и рентгенологическим признакам. Лечение псориатического артрита проводится длительно и системно с помощью противовоспалительных, сосудистых средств, хондропротекторов, физиотерапии, реабилитационных мероприятий. Прогрессирующее течение псориатического артрита приводит к инвалидизации пациента.
Общие сведения
Псориатический артрит сопровождает течение псориаза у 5-7% пациентов; реже клиника артрита предшествует кожным проявлениям. Этиологические факторы псориатического артрита неизвестны. Среди причин рассматриваются аутоиммунные и генетические механизмы, средовые факторы, в частности, инфекции. В пользу наследственной теории псориатического артрита свидетельствует выявление у 40% ближайших родственников пациентов с псориазом суставного синдрома. Включение механизмов иммунной реактивности при псориатическом артрите находит подтверждение в лабораторных тестах. Предполагается участие вирусных и бактериальных агентов в развитии псориатического артрита.
Факторами, предрасполагающими к возникновению псориатической артропатии, относятся наличие подтвержденного псориаза, наследственная склонность, возраст от 30 до 50 лет.
Псориатический артрит
Классификация псориатического артрита
Классифицируют пять форм клинического течения псориатического артрита:
- олигоартрит с асимметричным вовлечением суставов;
- артрит, поражающий дистальные межфаланговые суставы;
- ревматоидоподобный симметричный артрит;
- мутилирующая форма артрита с тяжелой необратимой деформацией суставов;
- спондилит.
Симптомы псориатического артрита
У большей части пациентов (70%) суставный синдром развивается вслед за кожными проявлениями псориаза; в других случаях (около 20%) предшествует поражению кожи; в остальных 10% – появление кожных и суставных симптомов совпадает по времени. Псориатический артрит может развиваться постепенно с общей слабости, артралгии, миалгии либо внезапно – с острого артрита с резкими болями и отечностью суставов. В начальном периоде отмечается заинтересованность межфаланговых суставов пальцев рук, плюсне- и пястно-фаланговых, коленных, плечевых суставов.
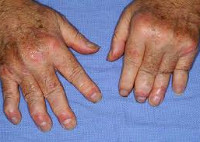
Суставные боли при псориатическом артрите сильнее в покое и по ночам; характерная утренняя скованность и боль уменьшаются в течение дня и при движении. Олигоартрит с асимметричным вовлечением суставов составляет наиболее частую клиническую форму псориатического артрита. Отличается поражением не более 4-х суставов стоп и кистей, «сосископодобном» опуханием пальцев, развитием тендовагинита сгибателей, багрово-синюшной окраской кожи над суставами. Артрит, поражающий дистальные межфаланговые суставы, характеризуется наиболее типичной клиникой псориатического артрита.
Ревматоидоподобный симметричный артрит захватывает от 5 и более суставов (межфаланговых, пястно-фаланговых); приводит к беспорядочной деформации суставов и разнонаправленности длинных осей пальцев. Мутилирующая форма псориатического артрита вызывает подвывихи, необратимую деформацию и укорочение пальцев стоп и кистей за счет остеолиза мелких костей. Данный вариант течения псориатического артрита нередко встречается у пациентов с тяжелой кожной симптоматикой и сочетается со спондилоартритом. Спондилит – форма псориатического артрита, поражающая различные отделы позвоночника. Псориатический спондилит может наблюдаться изолированно или в сочетании с поражением суставов конечностей.
Различные варианты течения псориатического артрита могут сопровождаться мышечными и фасциальными болями, поражением акромиально-ключичных и грудинно-ключичных, сочленений, ахиллобурситом, поражением глаз (иридоциклитом, конъюнктивитом), реже — амилоидозом почек. Злокачественное развитие псориатического артрита включает тяжелые поражения кожи и позвоночника, генерализованный полиартрит и лимфаденопатию, лихорадку по гектическому типу, кахексию, вовлечение висцеральных органов, глаз, нервной системы.
Диагностика псориатического артрита
При подозрении на псориатический артрит пациенту необходима консультация ревматолога и дерматолога.
Специфическими критериями диагностики псориатического артрита являются: заинтересованность пальцев стоп и кистей с одновременным поражением нескольких суставов; диффузная припухлость и деформация пальцев; поражение первых пальцев стоп; талалгии; псориатические бляшки на коже и изменения ногтей; случаи семейного псориаза; наличие рентгенологических признаков; проявления сакроилеита; отрицательный тест на ревматоидный фактор. Обязательным критерием является псориатический анамнез у пациента или родственников.
В периферической крови при псориатическом артрите определяется лейкоцитоз, гипохромная анемия, нарастание СОЭ; в венозной крови – увеличение уровня сиаловых кислот, серомукоида, фибриногена, γ- и α2-глобулинов. Для псориатического артрита характерен отрицательный результат исследования крови на РФ, обнаружение иммуноглобулинов в синовиальных оболочках и коже, нарастание в крови уровней IgA и IgG, определение ЦИК. При исследовании синовиального выпота обнаруживается повышенный цитоз и нейтрофилез, рыхлость муцинового сгустка, низкая вязкость суставной жидкости.
На рентгенографии суставов при псориатическом артрите выявляются эрозирование суставной поверхности заинтересованной кости, уменьшение ширины суставной щели; признаки остеопороза, остеолиза с разноосевым смещением костей пальцев, анкилоза суставов, паравертебральной кальцификации. При необходимости проводится артроскопия и диагностическая пункция сустава.
Лечение псориатического артрита
Специфическая терапия псориатического артрита отсутствует, в связи с чем лечение ориентировано на уменьшение явлений воспаления, боли и предотвращение потери функции сустава. Препаратами основного ряда при псориатическом артрите служат НПВС (диклофенак, пироксикам, индометацин, ибупрофен). В случае их плохой переносимости, осложнений со стороны почек, ЖКТ, обострения кожного псориаза целесообразно назначение селективных ингибиторов ЦОГ-2 (мелоксикама, нимесулида, целекоксиба). Выраженная скованность суставов устраняется назначением миорелаксантов ( толперизона гидрохлорида, баклофена, тизанидина).
В системную терапию псориатического артрита включается прием глюкокортикоидов. Для достижения быстрого и выраженного эффекта (уменьшения боли, увеличения амплитуды движений) возможно внутрисуставное введение глюкокортикостероидов. К базисным препаратам, модифицирующим течение псориатического артрита, относятся метотрексат, лефлуномид, сульфасалазин, колхицин, микофенолата мофетил и др. Механизм их действия направлен на предупреждение поражения здоровых суставов. Базисные препараты применяются совместно с НПВС под контролем переносимости. При тяжелых формах псориатического артрита проводится иммуносупрессивная терапия азатиоприном, циклоспорином; моноклональными антителами к ФНО-α — инфликсимабом, этанерцептом.
Использование экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, мембранного плазмафереза и др.), а также ВЛОК и УФОК при псориатическом артрите показано для снижения активности заболевания, увеличения периодов ремиссии, сокращения сроков лекарственного лечения.
Эффективным физиотерапевтическим методом при псориатическом артрите является ПУВА-терапия (фотохимиотерапия), включающая пероральный прием фотосенсибилизирующего препарата с последующим наружным облучением УФ-лучами. В комплексе физиотерапевтического лечения при псориатическом артрите проводятся сеансы магнитотерапии, транскутанной лазеротерапии, электрофореза, фонофореза с глюкокортикостероидами, р-ром диметилсульфоксида, ЛФК. Грубые деформации и анкилозы с необратимыми нарушениями функций суставов являются показаниями к эндопротезированию суставов.
Прогноз и профилактика псориатического артрита
Течение псориатического артрита хроническое с высокой вероятностью инвалидизирующего исхода. Современные методы терапии позволяют добиваться ремиссии и снижать темпы прогрессирования болезни. Отягощают прогноз развитие псориатического артрита в детском и молодом возрасте, тяжелая форма кожного псориаза, полиартикулярные поражения.
Ввиду неизученности этиологии псориатического артрита предупредить заболевание невозможно. К мерам вторичной профилактики относятся систематическая противорецидивная терапия и врачебный контроль с целью сохранения функциональности суставов.
Источник
В большинстве случаев (67-70 %) псориатический артрит начинается уже на фоне существующего кожного псориаза, у 10 % больных суставной и кожный синдромы возникают одновременно, а у остальной части пациентов (около 20 %) поражение суставов опережает возникновение поражения кожи на несколько недель, месяцев, лет и даже десятков лет.
Начало заболевания может протекать остро, подостро или постепенно. Нередко продромальный период проявляется в виде слабости, недомогания, повышенной утомляемости, нарушения сна, артралгий, миалгий, иногда лихорадки и потери массы тела.
Обычно суставной синдром развивается остро, реже подостро в виде стойкой артралгии, с присоединением у каждого второго больного ярко выраженных признаков воспаления. Острое начало клинически напоминает септический артрит или острый приступ подагры. Боли носят интенсивный характер в течение всего дня, сопровождаются скованностью, которая по характеру не отличается от скованности, наблюдающейся при ревматоидном артрите. В редких случаях боли в суставах и скованность приводят к обездвиживанию больного. Эти явления сопровождаются субфебрильной температурой тела, лабораторными признаками активности воспалительного процесса (ускорение СОЭ, лейкоцитоз и др.).
У 1/3 больных суставной синдром нарастает медленно, с преобладанием пролиферативных изменений. Длительное время движения в суставах могут быть ограничены незначительно. Возможно возникновение самопроизвольной ремиссии заболевания, когда суставной синдром исчезает на несколько месяцев или лет. Но чаще всего псориатический артрит носит прогрессирующий характер.
К типичным клиническим особенностям псориатического артрита относят:
- асимметричное поражение суставов;
- вовлечение в процесс дистальных межфаланговых суставов кистей и стоп, сопровождающееся изменением их формы и сочетающееся с припухлостью околосуставных мягких тканей и синюшно-багровой окраской кожи над ними, что создает картину «симптома редиски»’,
- артрит первых пальцев кистей и стоп;
- «осевой» характер поражения суставов кистей и стоп — одновременное поражение пястно-фалангового, проксимального и дистального межфаланговых суставов одного и того же пальца, сопровождающееся воспалением сухожильных влагалищ сгибателей пальцев, обусловливающим припухлость околосуставных мягких тканей и своеобразную синюшно-багровую окраску кожи в области пораженных суставов, с развитием так называемого «симптома сосиски»;
- ахиллобурсит, подпяточный бурсит, вызывающие боль в области пяток (талалгии);
- энтезопатии (боль в области прикрепления связок и сухожилий);
- поражение малоподвижных суставов (грудиноключичных, акромиально-ключичных);
- остеолиз суставов кистей и стоп с развитием мутилирующего (обезображивающего ) артрита;
- рентгенологические признаки асимметричного сакроилеита и спондилита.
В соответствии с классификацией при псориатическом артрите выделяют пять клинико-анатомических вариантов суставного синдрома.
Дистальный вариант псориатического артрита подразумевает преимущественное поражение дистальных межфаланговых суставов, которое изолированно встречается редко (5 %). Чаще дистальный артрит сочетается с поражением других суставов. Вовлечение в воспалительный процесс дистальных межфаланговых суставов является классическим признаком псориатического артрита, эти суставы часто поражаются в дебюте болезни и в сочетании с псориатическим поражением ногтей.
Моноолигоартритический вариант псориатического артрита характеризуется воспалительным процессом в 1-3 суставах не столько в начале развития заболевания, сколько в отдаленном периоде болезни. Для этого варианта свойственно поражение крупных суставов (коленных, плечевых, локтевых). Однако возможно вовлечение в воспалительный процесс любого сустава, включая височно-нижнечелюстной, грудиноключичные сочленения и др. Этот вариант псориатического артрита встречается чаще других (70-75 %) и отличается благоприятным течением.
Полиартритический вариант псориатического артрита соответствует «ревматоидоподобной» форме псориатического артрита, для которой характерен симметричный полиартрит с поражением пястно-фаланговых, плюснефаланговых и проксимальных межфаланговых суставов кистей и стоп, лучезапястных суставов с частым их анкилозированием. Симметричность поражения обычно не бывает полной. Такой вариант псориатического артрита встречается редко (5 %), но достаточно часто сочетается с наличием ревматоидного фактора (РФ) в сыворотке крови пациентов, что создает большие трудности при постановке диагноза.
Остеолитический вариант псориатического артрита отличается наличием выраженного внутрисуставного остеолиза, обусловливающего развитие мутилирующего артрита. Остеолиз затрагивает чаще всего мелкие суставы кистей и стоп, включая суставы пястья (плюсны), запястно-пястные и лучезапястные. Остеолизису подвергаются эпифизы костей, составляющих сустав, происходит истинная костная дистрофия, захватывающая диафизы костей фаланг, пястных и плюсневых костей, а иногда — полный остеолиз костей запястья с истончением диафизов костей предплечья. Клинически мутилирующий псориатический артрит отличается укорочением и искривлением пальцев, подвывихами и анкилозами суставов, асимметричностью и хаотичностью таких изменений (на одной и той же руке могут быть одновременно сгибательные и разгибательные контрактуры пальцев, смещение их осей в различные стороны).
Спондилоартритический вариант псориатического артрита устанавливается в том случае, когда развивается или изолированное поражение крестцово-подвздошных сочленений и позвоночника, или анкилозирующий спондилит с нарушением функции позвоночника при незначительных изменениях в периферических суставах. В отличие от спондилоартрита, развивающегося при болезни Бехтерева, для псориатического спондилита характерно отсутствие строгой последовательности вовлечения в воспалительный процесс различных отделов позвоночника (снизу вверх от пояснично-крестцового к грудному, затем к шейному отделу). При псориатическом спондилите изменения могут начаться с любого отдела (например, может быть поражен грудной отдел позвоночника при отсутствии изменений в его поясничном отделе). К особенностям псориатического спондилита также относится его асимметричность и грубость синдесмофитов, выявляемых рентгенологически. Рентгенологические признаки спондилита и сакроилеита при псориатическом артрите определяются довольно часто (в 57 % случаев), но клинические симптомы со стороны этих суставов (боль, нарушение осанки) встречаются редко (лишь в 5 % случаев), что также отличает псориатический спондилит от идиопатического анкилозирующего спондилоартрита. Но иногда изменения позвоночника при псориатическом артрите могут быть идентичны таковым при болезни Бехтерева. Среди всех больных псориатическим артритом именно в группе пациентов с вовлечением в процесс осевого скелета характерно наличие в сыворотке крови антигена гистосовместимости HLA-B27.
Несмотря на выделение отдельных клинико-анатомических вариантов суставного синдрома при псориатическом артрите на практике чаще всего наблюдается сочетание отдельных симптомов, присущих тому или иному варианту. Поэтому определение варианта суставного синдрома у каждого конкретного больного проводится на основании ведущего признака в разнообразной картине псориатического артрита.
Системные проявления псориатического артрита.
Псориатический артрит чаще всего протекает без вовлечения в процесс других органов и систем, но может сопровождаться системными проявлениями. Большинство авторов чаще всего отмечают при псориатическом артрите вовлечение в патологический процесс органов зрения в виде развития конъюнктивита, иридоциклита, реже — эписклерита. В последнее время акцентируется внимание на частом поражении почек при псориазе. К. Г. Голов [и др.] (1995) , Dr. D. van der Heijde (2002) показали, что у всех больных псориазом, в том числе псориатическим артритом (как с клиническими признаками нефропатии — протеинурия, так и без них), имеется повышение активности тубулярных ферментов, в первую очередь N-ацетил-р D-глюкозаминидазы (NAG) мочи, совпадающее с наличием морфологических признаков различных вариантов гломерулонефрита (при клинически выраженной нефропатии) или неспецифических изменений клубочкового и канальцевого аппарата (без клинических признаков нефропатии). Величина NAG превышала показатели контроля у больных без протеинурии в 5 раз, а у больных с протеинурией — в 8 раз. Авторы считают, что NAG моги является самым гувствителъным показателем раннего повреждения погек, отражает тубулопатию и, являясь лизосомальной гидролазой, оказывающей разрушающее воздействие на базальную мембрану клубочков, предвещает поражение клубочков почек. Кроме этих вариантов поражения почек, при активном течении заболевания возможно развитие амилоидоза почек. Уточнение генеза почечного синдрома важно, так как это накладывает ограничения на выбор медикаментозной терапии. Возможно развитие общих проявлений заболевания — потеря веса, амиотрофии, а при тяжелой и злокачественной формах течения псориатического артрита — поражения сердца по варианту миокардита и эндокардита с вовлечением клапанного аппарата сердца (чаще аортального клапана с развитием аортита), а также поражение печени с формированием гепатита, возникновение генерализованной лимфаденопатии, синдрома Рейно, вовлечение в процесс нервной системы (полиневрит) и др.
Характеристика кожного синдрома.
Псориаз — это дерматоз, проявляющийся высыпаниями шелушащихся папул (бляшек), локализующихся в «излюбленных» местах (разгибательная поверхность крупных суставов — коленных, локтевых, волосистая часть кожи головы, межъягодичная складка, пупочная ямка, область крестца. Аналогом кожных высыпаний является псориатическое поражение ногтей (по типу наперстка, подногтевой гиперкератоз, помутнение ногтевых пластинок и др.), которые надо тщательно обследовать для выявления даже незначительных изменений и подтверждения диагноза.
Характер дерматоза оказывает влияние на формирование клинико-морфологических вариантов суставного синдрома и других особенностей поражения суставов, включая темпы прогрессирования костно-хрящевой деструкции, активность заболевания, другие параметры патологического процесса и, в частности, выраженность системных проявлений. На практике это означает, что более легкое течение кожного процесса, как правило, сочетается с благоприятным течением артрита, и наоборот, атипичные формы кожного псориаза ассоциируются с тяжелым, быстро прогрессирующим генерализованным суставным синдромом. Так, очаговый вульгарный псориаз сочетается с дистальным или моноолигоартритическим вариантом артрита и длительным сохранением функциональной способности суставов. Экссудативный и атипичный дерматоз (эритродермия, пустулезный псориаз) сопровождаются развитием генерализованного артрита, остеолитического и спондилоартритического вариантов быстропрогрессирующего течения.
Злокачественная форма псориатического артрита всегда развивается на фоне атипигного псориаза. Стадию кожного синдрома также следует учитывать при лечении артрита, так как часто обострение суставного синдрома совпадает с прогрессирующей стадией кожного псориаза. В этих случаях успешное лечение кожных проявлений благоприятно сказывается на течении суставного синдрома. Следует отметить, что многие авторы сдержанно относятся к возможности взаимного влияния кожного и суставного синдромов и их лечения, оставляя такую возможность только для атипичных форм псориаза при злокачественной форме псориатического артрита. В целом характер кожных высыпаний при псориатическом артрите отличается рядом особенностей, среди которых склонность к экссудации, пустулизации, резистентность к терапии, расположение сыпи в области концевых фаланг с поражением ногтей, вплоть до онихолизиса.
Болезни суставов
В.И. Мазуров
Источник